Хронический нефрит: диагноз, лечение, профилактика
Обновлено: 18.09.2024
Процесс воспаления, сопровождающийся поражением структуры почек и нарушением их функциональности, называют нефритом. Это явление встречается часто, поэтому при первых его проявлениях многие начинают интересоваться, как вылечить нефрит. Но прежде, чем заниматься лечением, стоит сначала разобраться в причинах и симптомах проявления недуга.
Симптомы и признаки пиелонефрита
Для заболевания характерно острое начало с сильным недомоганием. По этой причине общее состояние пациента напоминает простуду. Дальше пиелонефрит симптомы может варьировать, что зависит от формы болезни. В перечне находятся:
Один из характерных признаков - моча при пиелонефрите с резким запахом из-за развития инфекции. Состояние пациента может ухудшаться также отрыжкой, мышечной слабостью и появлением отеков. Кожные покровы на фоне интоксикации организма бледные.
У вас появились симптомы пиелонефрита?Неинфекционные факторы
У части пациентов хронический гломерулонефрит обусловлен наследственной предрасположенностью (дефектами в системе клеточного иммунитета или комплемента) или врожденными почечными дисплазиями. Также к неинфекционным факторам относят:
- аллергические реакции на вакцинацию;
- алкогольную и лекарственную интоксикацию;
- иммуновоспалительные заболевания - геморрагический васкулит, ревматизм, системная красная волчанка, септический эндокардит и т. д.
Возникновению патологии способствуют охлаждение и ослабление общей сопротивляемости организма.
Причины
Этиологическим фактором, вызывающим хронический пиелонефрит, является микробная флора. Преимущественно это колибациллярные бактерии (паракишечная и кишечная палочка), энтерококки, протей, стафилококки, синегнойная палочка, стрептококки и их микробные ассоциации. Особую роль в развитии болезни играют L-формы бактерий, образующиеся в результате неэффективной антимикробной терапии и изменений рН среды. Подобные микроорганизмы отличаются резистентностью к терапии, трудностью идентификации, способностью длительно сохраняться в межуточной ткани и активизироваться под воздействием определенных условий.
В большинстве случаев хроническому пиелонефриту предшествует острая атака. Встречаются случаи сочетания пиелонефрита с хроническим гломерулонефритом. Хронизации воспаления способствуют:
- неустраненные нарушения оттока мочи, вызванные камнями в почках, стриктурой мочеточника, пузырно-мочеточниковым рефлюксом, нефроптозом, аденомой простаты;
- другие бактериальные процессы в организме (уретрит, простатит, цистит, холецистит, аппендицит, энтероколит, тонзиллит, отит, синуситы и пр.);
- общесоматические заболевания (сахарный диабет, ожирение), состояния хронического иммунодефицита и интоксикаций.
У молодых женщин толчком к развитию хронического пиелонефрита может явиться начало половой жизни, беременность или роды. У детей младшего возраста заболевание часто связано с врожденными аномалиями (уретероцеле, дивертикулами мочевого пузыря), нарушающими уродинамику.
Причины возникновения и развития недуга
Проявляет пиелонефрит причины бактериального характера. Инфекция может попасть через мочеиспускательный канал даже при несоблюдении правил гигиены. В этом аспекте пиелонефрит у женщин встречается в 6 раз чаще, чем у мужчин. Это связано с анатомическими особенностями - короткая и широкая уретра. Редко возбудителем становится какая-то одна бактерия. Чаще всего при анализах обнаруживается ряд возбудителей (стафилококки, кишечная палочка, протей, энтерококк, клебсиелла). Причинами развития болезни могут стать и следующие патологические состояния:
- мочекаменная болезнь в анамнезе;
- опухоли в мочеполовой системе;
- заболевания кишечника;
- нерегулярный отток мочи;
- ослабленный иммунитет;
- сахарный диабет;
- аденома предстательной железы.
Диагностика нефрита в «СМ-Клиника»
Чтобы лечение было действенным и не наносило вред больному, грамотный специалист проведет комплексное диагностическое обследование. «СМ-Клиника» в Москве оказывает самые современные диагностические услуги, которые являются наиболее щадящими и безболезненными. О стоимости можно узнать подробнее на сайте клиники.
На основании первичного осмотра, врач назначит необходимый комплекс диагностических мер:
- Общие анализы крови и мочи;
- Сборы мочи по методам - Нечипоренко, Фольгарду или Зимницкому;
- Ультразвуковое обследование почки;
- Исследование с помощью рентгеновского излучения;
- Компьютерное исследование почки при помощи томографа;
- Биопсия ткани почки.
Центр «СМ-Клиника» имеет все технические возможности для проведения качественной диагностики: современно обустроенные лаборатории, компьютерное оборудование и новые исследующие аппараты, с помощью которых можно точно и в кратчайшие сроки поставить правильный диагноз.
Клиника привлекает к сотрудничеству опытных урологов, оказывающих своевременную и необходимую помощь.
Домашние средства лечения
Народная медицина не стоит в стороне, предлагая различные сборы трав и отвары из них. Бытует мнение, что прекрасным средством является березовый сок. Рекомендуется ежедневно выпивать по 200 мл утром натощак. Сок должен быть натуральным, а не из магазинной банки. Предостережение: людям с мочекаменной болезнью этот метод противопоказан. В сезон арбузов можно спасаться от недуга этими сладкими большими ягодами. Они отлично выводят лишнюю жидкость из организма, налаживают работу почек. В арбузный день диеты другие жидкости, кроме воды, употреблять нельзя. Разгрузку таким способом можно проводить после окончания периода обострения.
Почечный сбор из шалфея, ромашки и календулы, листьев березы и брусники обладает бактерицидными свойствами, позволяя подавить развитие инфекции и воспаление. Хороший эффект оказывает отвар толокнянки. Достаточно залить кипятком 1 ст.л. травы, настоять и принимать 3 раза в день перед едой по 2 ст.л. С толокнянкой делают еще спиртовую настойку. Для ее приготовления необходимо взять 2 ст.л. травы на 100 мл водки. Смешать и настоять в течение 2 недель. Принимать по 15 капель после еды. Курс лечения составляет 2 месяца. Обратите внимание, что любые рецепты и советы народной медицины надо согласовывать с лечащим врачом.
Возможные осложнения
При отсутствии своевременного лечения нефрит может дать следующие побочные эффекты:
- почечную эклампсию;
- заражение крови;
- уремию;
- острую почечную недостаточность;
- нагноение тканей почек.
Быстрое течение заболевания на фоне побочных эффектов может привести к необратимым последствиям в организме и вызвать летальный исход.
Лечение
- Прием препаратов для устранения причин воспаления. Хороший эффект дает курс антибиотиков, противовирусных препаратов, процедуры гемосорбции и плазмафореза для уничтожения возбудителя заболевания в крови пациента.
- Блокирование путей развития воспалительного процесса и его распространения по организму. Эффект достигается благодаря приему гормональных препаратов, антигистаминных составов, лекарственных средств для активизации кровообращения в тканях почек.
- Симптоматическое лечение, позволяющее облегчить состояние пациента. В курс включают водно-электролитные капельницы, проводится контроль суточного мочевыделения, кишечный или гемодиализ, позволяющий вывести из организма продукты обмена веществ.
Обязательным условием успешного лечения является диета при нефрите, основные требования которой - сокращение количества соли в рационе и ограничение объема жидкости до уровня 700-800 мл в зависимости от веса тела пациента. Лечение проходит под строгим наблюдением врача, а его содержание корректируется по мере изменения показателей мониторинга и появления признаков выздоровления.
Лечение заболевания почек
Пиелонефрит лечение требует комплексного характера. Терапия применяется медикаментозная и физиотерапевтическая. Тактика лечения подбирается урологом индивидуально. Назначаются антибиотики при пиелонефрите в острой стадии для подавления бактериальной инфекции. На первом месте стоит необходимость восстановления оттока мочи и поиска причины нарушения уродинамики. Также показаны диета при пиелонефрите и постельный режим. Спустя 3-5 суток после начала комплексной терапии степень проявления симптомов снижается.
Хроническая стадия заболевания полностью не излечивается по причине структурных изменений в почках. Ремиссия периодически сменяется обострениями, которые лечатся по принципу острого пиелонефрита. Во время ремиссии обязательно нужно соблюдать диету и не забывать о поддерживающей терапии.
Классификация
В этиопатогенетическом отношении выделяют инфекционно-иммунные и неинфекционно-иммунные варианты хронического гломерулонефрита. По патоморфологической картине обнаруживаемых изменений различают минимальный, пролиферативный, мембранозный, пролиферативно-мембранозный, мезангиально-пролиферативный, склерозирующий типы болезни и фокальный гломерулосклероз. В течении патологии выделяют фазу ремиссии и обострения. По скорости развития заболевание может быть ускоренно прогрессирующим (в течение 2-5 лет) и медленно прогрессирующим (более 10 лет).
В соответствии с ведущим синдромом различают несколько форм хронического гломерулонефрита. Каждая из форм протекает с периодами компенсации и декомпенсации азотовыделительной функции почек:
- латентную (с мочевым синдромом);
- гипертензионную (с гипертоническим синдромом);
- гематурическую (с преобладанием макрогематурии);
- нефротическую (с нефротическим синдромом);
- смешанную (с нефротически-гипертоническим синдромом).
Диагностические методы
Наиболее информативными методами диагностики хронического гломерулонефрита сегодня являются:
- общий лабораторный анализ мочи, который выявляет отклонения в ее плотности, наличие белка, цилиндров, эритроцитов и лейкоцитов;
- биохимический лабораторный анализ крови, который показывает уровень белка, альбуминов, креатинина, холестерина, мочевины, а также всех жировых фракций;
- биопсия почечной ткани, выявляющая структурные и морфологические изменения в гломерулах.
Кроме того, в соответствии с имеющимися симптомами лечащий врач может назначить другие виды лабораторных анализов и аппаратных исследований, чтобы составить максимально полную картину состояния пациента. К примеру, практически всегда назначают УЗИ почек, чтобы установить отклонения в их размерах, плотности тканей и определить скорость фильтрации.
Как записаться на прием к урологу
На сайте клиники доступна функция записи на прием. В специальной форме нужно указать свои контактные данные и специализацию врача. После отправки администратор перезвонит и уточнит детали записи на прием.
Для диагноза пиелонефрит лечение требуется в обязательном порядке вне зависимости от стадии болезни. Самое главное - беречь себя и выполнять рекомендации доктора.

Двустороннее воспаление тканей почек, при котором, в первую очередь, поражается клубочковый аппарат, а в дальнейшем развивается склероз органа, называют хроническим гломерулонефритом. На месте отмирающих гломерул образуются рубцы, а почечная ткань в этих местах уплотняется и замещается клетками соединительной ткани. Заболевание носит аутоиммунный характер и считается перешедшим в хроническую форму, если не было вылечено в течение года. При отсутствии лечения поражение почечных клубочков неуклонно распространяется и в конце концов приводит к развитию почечной недостаточности.
Диагностика
Ведущими критериями диагностики служат клинико-лабораторные данные. При сборе анамнеза учитывается факт наличия хронических инфекций, перенесенного острого гломерулонефрита, системных заболеваний.
- Анализы мочи. Типичными изменениями общего анализа мочи служит появление эритроцитов, лейкоцитов, цилиндров, белка, изменение удельного веса мочи. Для оценки функции почек проводятся пробы Зимницкого и Реберга.
- Анализы крови. В крови обнаруживается гипопротеинемия и диспротеинемия, гиперхолестеринемия, увеличивается титр антител к стрептококку (АСЛ-О, антигиалуронидаза, антистрептокиназа), снижается содержание компонентов комплемента (СЗ и С4), повышается уровень IgM, IgG, IgА.
- УЗИ почек. При прогрессирующем течении хронического гломерулонефрита обнаруживает уменьшение размеров органов за счет склерозирования почечной ткани.
- Лучевые методы. Экскреторная урография, пиелография, нефросцинтиграфия помогают оценить состояние паренхимы, степень нарушения функции почек.
- Дополнительные методы. Для выявления изменений со стороны других систем проводится ЭКГ и ЭхоКГ, УЗИ плевральных полостей, осмотр глазного дна.
- Биопсия почки. Для установления гистологической формы хронического гломерулонефрита и его активности, а также исключения патологии со сходными проявлениями проводится биопсия почки с морфологическим исследованием полученного образца почечной ткани.
В зависимости от клинического варианта болезни требуется проведение дифференциальной диагностики с хроническим пиелонефритом, нефротическим синдромом, поликистозом почек, почечнокаменной болезнью, туберкулезом почек, амилоидозом почек, артериальной гипертензией.
Факторы риска
Риск, что острый пиелонефрит перейдет в хронический достаточно высокий. Это может случиться при неправильной постановке диагноза и ошибочном лечении. В группе риска заболевания постоянно находятся дети до 7 лет, женщины любого возраста, а также пожилые мужчины в возрасте от 55 лет. Для развития недуга должно совпасть несколько факторов. Одним из них является наличие системных заболеваний. Любые инфекционные очаги в организме тоже повышают риски стать пациентом с диагнозом острый пиелонефрит. Часто предшествующим фактором становится цистит. В некоторых случаях может развиваться пиелонефрит при беременности, поскольку почки испытывают повышенную нагрузку. Это опасное состояние, которому подвержена 1 из каждых 10 женщин. Факторами риска могут быть также:
- врожденные аномалии органов (уретра, почки, мочевой пузырь);
- операции в области мочевыделительной системы;
- установка катетера в мочевой пузырь;
- травма спинного мозга;
- выпадения матки;
- СПИД.
Общие сведения
В нефрологии и урологии хронический пиелонефрит составляет 60-65% случаев от всей воспалительной патологии мочеполовых органов. В 20-30 % наблюдений хроническое воспаление является исходом острого пиелонефрита. Патология преимущественно развивается у девочек и женщин, что связано с морфо-функциональными особенностями женской уретры, облегчающими проникновение микроорганизмов в мочевой пузырь и почки. Заболевание чаще носит двусторонний характер, однако степень поражения почек может различаться.
Для течения хронического пиелонефрита характерно чередование периодов обострения и стихания (ремиссии) патологического процесса. Поэтому в почках одновременно выявляются полиморфные изменения - очаги воспаления в различных стадиях, рубцовые участки, зоны неизмененной паренхимы. Вовлечение в воспаление все новых участков функционирующей почечной ткани вызывает ее гибель и развитие хронической почечной недостаточности (ХПН).
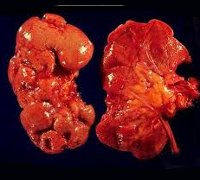
Почему возникает хронический гломерулонефрит?
Патогенез хронического гломерулонефрита заключается в поступлении из крови иммунных комплексов, состоящих из белковых пар антитело-антиген, после чего эти белки оседают на внутренних поверхностях клубочковых микрососудов, вызывая их непроходимость. В результате клетки перестают получать питание и гибнут, развивается воспалительный процесс иммунного генеза. Спусковым крючком здесь чаще всего служит инфекционное заболевание, результатом которого становится появление в крови большого количества антигенов возбудителя, на которые, в свою очередь, реагирует иммунная система. Среди причин, приводящих к развитию болезни, следует упомянуть:
- нефритогенные разновидности стрептококка;
- хронические инфекции - кариес, тонзиллит, гайморит, фарингит и др.;
- генетическую расположенность к гипериммунной реакции;
- врожденную дисплазию почечных тканей;
- негативные факторы окружающей среды - тяжелые физические нагрузки, холод, сырость, чрезмерную инсоляцию;
- длительный прием лекарств с токсичным действием;
- отравление организма, в том числе алкогольное либо наркотическое;
- системные аутоиммунные заболевания - красную волчанку, васкулиты и т.д.
В группу риска входят не только взрослые мужчины 20-40 лет, но и дети в возрасте от 3 до 7 лет.
Диагностика и лечение нефрита в Москве
Клиника АО «Медицина» приглашает пациентов с подозрением на нефрит для прохождения комплексного обследования и курса лечения. Все необходимые услуги можно получить на базе центра, что избавит больного от необходимости записываться на анализы и подолгу ждать своей очереди. Каждому пациенту гарантирована конфиденциальность, внимательное и радушное отношение, возможность пройти осмотр и получить консультации других профильных специалистов, а также качество и безопасность предлагаемых лечебных процедур. Записаться на первичный прием можно по указанному телефону или через сайт клиники, оформив соответствующую заявку.
Диагностика пиелонефрита
На приеме доктор собирает данные о состоянии пациента, проводит общий осмотр. Анализы при пиелонефрите помогают подтвердить диагноз. Назначение делает врач. Анализы мочи и крови (общие клинические) - первые в списке. Дополнительные инструментальные исследования требуются для уточнения текущего состояния выделительной системы пациента и внутренних органов: компьютерная томография, рентгенография. Они позволяют выявить хронический пиелонефрит даже спустя несколько лет после заболевания. В АО «Медицина» (клиника академика Ройтберга) на м. Маяковская можно пройти полное обследование. Пациентам доступны все виды исследований: лабораторные анализы, КТ, МРТ, УЗИ, рентген, сцинтиграфия, ангиография.
Классификация
Хронический пиелонефрит характеризуется протеканием трех стадий воспаления в почечной ткани.
- На I стадии обнаруживается лейкоцитарная инфильтрация интерстициальной ткани мозгового вещества и атрофия собирательных канальцев; почечные клубочки интактны.
- При II стадии воспалительного процесса отмечается рубцово-склеротическое поражение интерстиции и канальцев, что сопровождается гибелью терминальных отделов нефронов и сдавлением канальцев. Одновременно развиваются гиалинизация и запустевание клубочков, сужение или облитерация сосудов.
- В конечной, III стадии почечная ткань замещается рубцовой, почка имеет уменьшенные размеры, выглядит сморщенной с бугристой поверхностью.
По активности воспалительных процессов в почечной ткани в развитии хронического пиелонефрита выделяют фазы активного воспаления, латентного воспаления, ремиссии (клинического выздоровления). Под влиянием лечения или в его отсутствие активная фаза сменяется латентной фазой, которая, в свою очередь, может переходить в ремиссию или вновь в активное воспаление. Фаза ремиссии характеризуется отсутствием клинических признаков болезни и изменений в анализах мочи. По клиническому развитию выделяют стертую (латентную), рецидивирующую, гипертоническую, анемическую, азотемическую формы патологии.
Причины появления нефрита
В любом случае первые признаки появления воспалений в области почек говорят о том, что необходимо срочно записаться к врачу-урологу. Самолечение только может усугубить патологию и вызвать побочные последствия. Поэтому самому полностью избавиться от болезни не получится. Нефрит чаще всего появляется вследствие таких причин:
- Переохлаждение;
- Слабый иммунитет;
- Хронические воспалительные процессы;
- Инфекционные возбудители;
- Камни в почках и в мочевом пузыре;
- Другие заболевания, связанные с нарушением работы почек.
Учитывая сложные и непростые факторы, влияющие на появление нефрита, только врач-уролог с высокой квалификацией сможет точно поставить диагноз и назначить правильную медикаментозную терапию.
Причины
Диагностика
Схожесть симптомов нефрита с признаками гриппа и ОРВИ заставляет специалистов прибегнуть к методам дифференцированной диагностики. Подтвердить предположение врачей по поводу воспаления в области почек могут следующие способы диагностики нефрита:
-
и биохимический анализ крови;
- бактериологический посев мочи; , исследование по Зимницкому и Нечипоренко; с эффектом контрастной подсветки (допплерометрии); , мониторинг артериального давления;
- иммунологические исследования;
- радиоизотопный метод диагностики воспалительных заболеваний.
В редких случаях, если результаты анализов вызывают сомнения, принимается решение о биопсии тканей почек. Часто к осмотру привлекают сторонних специалистов других областей медицины: ЛОР-врача, гинеколога, стоматолога, инфекциониста и т.д. Их участие в обследовании позволяет точно назвать причину заболевания и выявить источник инфекции, скрытый внутри организма.
Лечение хронического гломерулонефрита
Особенности терапии диктуются клинической формой заболевания, скоростью прогрессирования нарушений и наличием осложнений. Рекомендуется соблюдение щадящего режима с исключением переутомлений, переохлаждений, профессиональных вредностей. В периоды ремиссии требуется лечение хронических инфекций, поддерживающих течение процесса. Диета, назначаемая при хроническом гломерулонефрите, требует ограничения поваренной соли, алкоголя, специй, учета выпитой жидкости, увеличения суточной нормы белка.
Медикаментозное лечение складывается из иммуносупрессивной терапии глюкокортикостероидами, цитостатиками, НПВС; назначения антикоагулянтов (гепарина, фениндиона) и антиагрегантов ( дипиридамола). Симптоматическая терапия может включать прием диуретиков при отеках, гипотензивных средств при гипертензии. Кроме полных стационарных курсов терапии в периоды обострения показана поддерживающая амбулаторная терапия во время ремиссии, лечение на климатических курортах.
Как распознать заболевание?

Как правило, симптомы хронического гломерулонефрита заключаются в:
- повышении артериального давления;
- отечности тканей лица и конечностей;
- болезненных ощущениях в области поясницы и в суставах;
- постепенном нарастании слабости, ухудшении работоспособности;
- появлении на коже сыпи в виде красноватых пятнышек.
Однако большинство перечисленных признаков у большинства пациентов появляются далеко не сразу. Нередко на начальных стадиях заподозрить заболевание можно лишь по изменениям в составе мочи: в ней появляются белок, эритроциты и лейкоциты.
Инфекционные факторы
Хронизация и прогрессирование заболевания может являться следствием неизлеченного острого гломерулонефрита. Вместе с тем часто встречаются случаи развития первично-хронического гломерулонефрита без предшествующего эпизода острой атаки. Причину болезни удается выяснить не всегда. Ведущее значение придается:
- нефритогенным штаммам стрептококка;
- наличию в организме очагов хронической инфекции (фарингита, тонзиллита, гайморита, холецистита, кариеса, пародонтита, аднексита и пр.);
- персистирующим вирусам (гриппа, гепатита В, герпеса, ветряной оспы, инфекционного мононуклеоза, краснухи, цитомегаловирусной инфекции).
Общие сведения
Под хроническим гломерулонефритом в урологии и нефрологии понимают различные по этиологии и патоморфологии первичные гломерулопатии, сопровождающиеся воспалительными и деструктивными изменениями и приводящие к нефросклерозу и хронической почечной недостаточности. Среди всей терапевтической патологии заболевание составляет около 1-2 %, что позволяет говорить о его относительно высокой распространенности. Патология может диагностироваться в любом возрасте, однако чаще первые признаки нефрита развиваются в 20-40 лет. Признаками хронического процесса служат длительное (более года) прогрессирующее течение гломерулонефрита и двустороннее диффузное поражение почек.

Причины
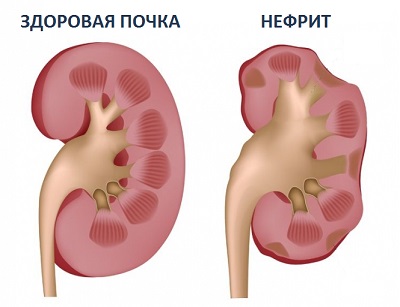
Основная причина заболевания - проникновение инфекции в ткани почек и мочевыводящих путей извне или из другого органа, где наблюдается воспалительный процесс на той или иной стадии. Запустить инфекционный процесс могут:
- Недавно перенесенные инфекционные заболевания, полностью уничтожить возбудителей которых не удалось.
- Регулярное переохлаждение организма.
- Сбои в работе иммунной системы, ее угнетенное состояние вследствие оперативного вмешательства или тяжелого заболевания.
- Нарушение процесса кровоснабжения почек.
- Застой мочи, химическая среда которых благоприятна для развития патогенных микроорганизмов.
В зависимости от длительности течения и характера заболевания различают острый и хронический нефрит. Первый тип заболевания чаще возникает вследствие приема «агрессивных» лечебных препаратов: антибиотиков, противовоспалительных средств, иммунодепрессантов и мочегонных составов, анальгетиков и лекарств, подавляющих возбудителей вирусных и бактериальных заболеваний. Негативная реакция почек на принимаемое средство становится основной причиной воспаления, особенно у пожилых пациентов и лиц с застойными явлениями в организме.
Хронический нефрит возникает вследствие длительного течения острой стадии заболевания и отсутствия грамотного лечения. Ситуацию ухудшает неконтролируемый прием лекарственных средств и наличие в организме очагов онкологических заболеваний. Если точно установить причину воспаления почек не представляется возможным, пациенту ставится диагноз «идиопатический нефрит», а курс лечения разрабатывается в строго индивидуальном порядке.
Лечение хронического пиелонефрита
Пациентам показано соблюдение щадящего режима с исключением факторов, провоцирующих обострение (переохлаждения, простуды). Необходима адекватная терапия всех интеркуррентных заболеваний, периодический контроль анализов мочи, динамическое наблюдение врача-нефролога.
Осложнения заболевания
Ряд осложнений, которые могут возникнуть у пациентов любого возраста и пола, следующий:
- почечная недостаточность;
- заражение крови (сепсис);
- гнойное поражение почки (карбункул);
- эмфизематозный пиелонефрит;
- гипертонические приступы;
- рубцевание почки;
- ксантогрануломатоз почки.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Прогноз и профилактика
Эффективное лечение хронического гломерулонефрита позволяет устранить ведущие симптомы (гипертонию, отеки), отсрочить развитие почечной недостаточности и продлить жизнь пациенту. Все больные находятся на диспансерном учете у врача-нефролога. Наиболее благоприятный прогноз имеет латентная форма; более серьезный - гипертензивная и гематурическая; неблагоприятный - нефротическая и смешанная формы. К осложнениям, ухудшающим прогноз, относятся плевропнемнония, пиелонефрит, тромбоэмболии, почечная эклампсия.
Поскольку развитие или прогрессирование необратимых изменений в почках чаще всего инициируется стрептококковыми и вирусными инфекциями, влажным переохлаждением, первостепенное значение приобретает их профилактика. При сопутствующей хроническому гломерулонефриту патологии необходимо наблюдение смежных специалистов - отоларинголога, стоматолога, гастроэнтеролога, кардиолога, гинеколога, ревматолога и др.
Хронический пиелонефрит - это хроническое неспецифическое бактериальное воспаление, протекающе преимущественно с вовлечением интерстициальной ткани почек и чашечно-лоханочных комплексов. Проявляется недомоганием, тупыми болями в пояснице, субфебрилитетом, дизурическими симптомами. В процессе диагностирования проводят лабораторные исследования мочи и крови, УЗИ почек, ретроградную пиелографию, сцинтиграфию. Лечение заключается в соблюдении диеты и щадящего режима, назначении противомикробной терапии, нитрофуранов, витаминов, физиотерапии.
Профилактика - лучшая защита
Лечение пиелонефрита у женщин часто связано с гинекологическими заболеваниями, которые могут возникать из-за переохлаждения. Соблюдение двигательной активности и режима питания окажут благоприятное воздействие и на мужчин. Если заболевание в хронической форме, нужно не допускать обострение пиелонефрита. Общие для всех меры профилактики дополнят следующие пункты:
- соблюдение правил гигиены;
- контроль вторичных инфекционных очагов (кариес, тонзиллит);
- прохождение профилактических осмотров;
- регулярное употребление свежих овощей и фруктов;
- периодически нужно сдавать анализ мочи.
Хирургическое лечение
Далеко зашедший хронический пиелонефрит, не поддающийся консервативному лечению и сопровождающийся односторонним сморщиванием почки, артериальной гипертензией, является основанием для нефрэктомии.
Виды нефритов
В зависимости от локализации воспалительного процесса различают:
- Гломерулонефрит - воспаление в области почечных клубочков. Заболевание носит аутоиммунный характер.
- Пиелонефрит, или нефрит почек - поражение почечной ткани и лоханок.
- Наследственный нефрит - заболевание, первые симптомы которого обнаруживаются в детском возрасте.
- Интерстициальный нефрит - воспаление в области почечных канальцев, вследствие чего нарушается проводящая функция почек.
- Лучевой нефрит - воспалительный процесс вследствие облучения организма или прохождения курса лучевого лечения.
Комплексная диагностика организма пациента позволяет точно выявить участок локализации воспаления и принять меры по замедлению его распространения и постепенному угасанию.
Мифы и опасные заблуждения в лечении пиелонефрита
Самое большое заблуждение, что любые болезни почек должны сопровождаться сильной болью. Это один из возможных симптомов, но он может не всегда носить выраженный характер. Латентное течение недуга (хроническое и бессимптомное) может обнаружиться случайно на УЗИ или КТ при обследовании по другим каким-то причинам. Скачки давления, лихорадка, недомогание, общая слабость редко воспринимаются серьезно, чтобы записываться на прием именно к урологу.
Если возникает пиелонефрит у мужчин, то почистить почки пивом нельзя, хотя многие уверены в обратном. Это еще одно большое заблуждение. Пиво не несет никакой пользы почкам. А вот переохлаждаться нельзя - это правда. Это приводит к восходящим воспалительным процессам.
Диагностика
Трудность диагностики хронического пиелонефрита обусловлена многообразием клинических вариантов заболевания и его возможным латентным течением. Диагностическая тактика включает:
- Анализы мочи. В общем анализе мочи выявляется лейкоцитурия, протеинурия, цилиндрурия. Исследование мочи по методике Аддиса-Каковского характеризуется преобладанием лейкоцитов над другими элементами мочевого осадка. Бактериологический посев мочи способствует выявлению бактериурии, идентификации возбудителей хронического пиелонефрита и их чувствительности к антимикробным препаратам. Для оценки функционального состояния почек применяются пробы Зимницкого, Реберга, биохимическое исследование крови и мочи.
- Общий анализ крови. В крови обнаруживается гипохромная анемия, ускорение СОЭ, нейтрофильный лейкоцитоз.
- Инструментальные исследования. Степень нарушения функций почек уточняется с помощью проведения хромоцистоскопии, экскреторной и ретроградной урографии, нефросцинтиграфии. Уменьшение размеров почек и структурные изменения в почечной ткани выявляются по данным УЗИ, МРТ и КТ почек. Инструментальные методы объективно указывают на уменьшение размеров почек, деформацию чашечно-лоханочных структур, снижение секреторной функции почек.
- Биопсия почки. В клинически неясных случаях хронического пиелонефрита показана биопсия почки. Между тем, забор в ходе биопсии непораженной почечной ткани может давать ложноотрицательный результат при морфологическом исследовании биоптата.
В процессе дифференциальной диагностики исключается амилоидоз почек, хронический гломерулонефрит, гипертоническая болезнь, диабетический гломерулосклероз.
Формы заболевания и другие особенности
Наиболее часто хроническим гломерулонефритом страдают мужчины в возрасте до 40 лет, причем переход в хроническую форму происходит примерно в 15% случаев острого заболевания. На ранней стадии обнаружить болезнь довольно сложно, так как ее симптомы почти незаметны. Постепенное ухудшение состояния продолжается в течение нескольких лет, при этом периоды обострения болезни чередуются с ремиссиями, во время которых человек чувствует себя практически здоровым. Однако в анализах мочи характерные изменения присутствуют независимо от периода.
Согласно медицинской классификации, хронический гломерулонефрит подразделяется на:
- гематурический, для которого характерно присутствие в моче огромного числа эритроцитов, придающих ей характерный красноватый оттенок (до 5% от всех случаев);
- нефротический, проявляющийся постоянными отеками и уменьшением количества выделяемой почками мочи с одновременным повышением артериального давления (до 25% случаев);
- гипертонический, при котором артериальное давление постоянно повышено и не снижается лекарствами, мочевыделение тоже повышено по сравнению с нормой, присутствуют ночные позывы к мочеиспусканию (до 20% всех случаев);
- комбинативный, при котором в симптоматике присутствуют признаки гипертонической и нефротической формы заболевания;
- латентный, для которого характерна слабая выраженность симптомов - небольшая отечность, легкое повышение давления, а обнаружить болезнь можно лишь по результатам клинического анализа мочи (до 45% случаев).
Несмотря на наличие либо отсутствие симптоматики, все формы хронического гломерулонефрита опасны своими последствиями, так как при отсутствии лечения неизбежно приводят к инвалидизации пациента.
Патогенез
В патогенезе хронического гломерулонефрита ведущая роль принадлежит иммунным нарушениям. Экзогенные и эндогенные факторы вызывают образование специфических ЦИК, состоящих из антигенов, антител, комплемента и его фракций (С3, С4), которые осаждаются на базальной мембране клубочков и вызывают ее повреждение. При хроническом гломерулонефрите поражение клубочков носит интракапиллярный характер, нарушающий процессы микроциркуляции с последующим развитием реактивного воспаления и дистрофических изменений.
Заболевание сопровождается прогрессирующим уменьшением веса и размеров почек, уплотнением почечной ткани. Микроскопически определяется мелкозернистая поверхность почек, кровоизлияния в канальцы и клубочки, потеря четкости мозгового и коркового слоя.
Вопросы и ответы
Какие симптомы указывают на развитие нефрита?
О воспалительном процессе в почках свидетельствует повышение температуры тела до 40⁰С, озноб и головная боль, неприятные ощущения в мышцах и ломота. Перечисленные симптомы напоминают грипп и острую стадию инфекционных заболеваний. Предположение о патологии в почках врач может сделать на основании потемнения мочи и снижения частоты мочеиспускания, а также болевых ощущениях в области почек.
Как проводится диагностика нефрита?
При подозрении на воспаление почек пациент направляется на комплексное обследование. Обязательным является анализ мочи по различным параметрам, общий и биохимический анализ крови. Уточнить состояние почек позволяет ультразвуковое и радиоизотопное исследование, а также биопсия тканей в предположительной области воспаления. Основная цель диагностических мероприятий — выявить причины и пути распространения инфекции внутри организма.
Существуют ли методы профилактики воспалительных заболеваний почек?
Полностью избежать риска воспалительного процесса можно при условии своевременного лечения заболеваний внутренних органов и инфекционных процессов, заботы о своем здоровье, ношения одежды по сезону и исключения случаев возможного переохлаждения. При первых признаках недомогания следует как можно раньше обратиться за квалифицированной медицинской помощью и полностью отказаться от любых попыток самолечения.
Прогноз и профилактика
При латентном хроническом варианте воспаления пациенты длительное время сохраняют трудоспособность. При других формах трудоспособность резко снижается или утрачивается. Сроки развития хронической почечной недостаточности вариабельны и зависят от клинического варианта хронического пиелонефрита, частоты обострений, степени нарушения функций почек. Гибель пациента может наступить от уремии, острых нарушений мозгового кровообращения (геморрагический и ишемический инсульт), сердечной недостаточности.
Профилактика состоит в своевременной и активной терапии острых мочевых инфекций (уретрита, цистита, острого пиелонефрита), санации очагов инфекции (хронического тонзиллита, гайморита, холецистита и др.); ликвидации местных нарушений уродинамики (удалении камней, рассечении стриктур и др.); коррекции иммунитета.
В группе инфекционно-воспалительных заболеваний выделительной системы пиелонефрит почек встречается одинаково часто у взрослых и детей. Бактериальная инфекция поражает все структурные отделы: лоханки, чашечки, перанхиму. Патология протекает в острой или в хронической форме. Пиелонефрит коварен своей скрытностью и способностью маскироваться под простуду, цистит, гастрит, радикулит. В молодом возрасте чаще болеют женщины, но с возрастом соотношение смещается в сторону мужчин из-за проявления возрастных проблем с предстательной железой. Согласно статистике, пиелонефрит почек диагностируется у 20% населения.
МКБ-10
N03 Хронический нефритический синдром
Выбор оптимальной терапии
Лечение хронического гломерулонефрита в периоды обострений проводится в стационаре. Больной должен соблюдать постельный режим, чтобы уменьшить нагрузку на почки. В зависимости от формы заболевания ему назначают препараты для улучшения текучести крови, противовоспалительные лекарства, иммуносупрессоры, мочегонные средства и препараты для снижения артериального давления. В периоды обострений возможно назначение антибиотиков с последующей санацией очагов хронических воспалений, если они есть, - лечением кариозных зубов, удалением аденоидов либо миндалин и т.д.
Перечень клинических рекомендаций при хроническом гломерулонефрите достаточно обширен. При развитии почечной недостаточности пациенту назначают гемодиализ, в самых тяжелых случаях может понадобиться трансплантация почки.
Важное значение придается соблюдению специальной диеты при хроническом гломерулонефрите, основные принципы которой заключаются в:
- отказе от слишком горячих и холодных блюд;
- исключении соленой пищи, продуктов с консервантами, красителями и усилителями вкуса;
- жестком контроле состава пищи: не более 40 граммов белков и 500 граммов углеводов в сутки;
- контроле количества жидкости;
- исключении алкоголя и курения.
Соблюдение этих правил благоприятно скажется на состоянии больного и его самочувствии, позволит свести к минимуму обострения болезни.
Диета
Рекомендации по пищевому рациону включают отказ от острых блюд, специй, кофе, алкогольных напитков, рыбных и мясных наваров. Диета должна быть витаминизированной, с содержанием молочных продуктов, овощных блюд, фруктов, отварной рыбы и мяса. В сутки необходимо употреблять не менее 1,5-2 л жидкости, чтобы не допустить чрезмерной концентрации мочи и обеспечить промывание мочевых путей. При обострениях хронического пиелонефрита и при его гипертонической форме накладываются ограничения на прием поваренной соли. Полезны клюквенный морс, арбузы, тыква, дыни.
Часто возникающие вопросы
Чем опасен хронический гломерулонефрит?
Заболевание при отсутствии адекватного лечения приводит к развитию осложнений хронического гломерулонефрита:
- почечной и/или печеночной недостаточности;
- почечной энцефалопатии;
- тромбозу почечных вен;
- нефротическому кризу;
- внутримозговым кровоизлияниям и др.
Перечисленные патологии приводят к инвалидности, а в тяжелых случаях и к летальному исходу.
Как проявляется хронический гломерулонефрит у детей?
Основная опасность хронического гломерулонефрита у детей заключается в возможности длительного бессимптомного развития болезни. В случае острого заболевания функции почек могут довольно быстро быть восстановлены при условии адекватного лечения. При латентной форме болезни с невыраженными симптомами ее могут обнаружить случайно по характерным изменениям состава мочи. Основными симптомами являются отеки, изменение цвета мочи и ее количества, к которым прибавляются слабость, головокружение, головная боль.
Существуют ли народные методы лечения?
Средства народной медицины могут использоваться лишь как вспомогательные. Травяные отвары и настои бузины, корня лопуха, кукурузных рылец и других растений действуют как мягкие мочегонные и общеукрепляющие средства, помогающие восстановить функцию почек. Однако употреблять их нужно только под контролем врача и по его рекомендации.

Воспалительный процесс в почках может иметь вялотекущий характер и практически не проявлять себя, но чаще о патологии свидетельствует целый набор характерных симптомов. Болезнь получила название «нефрит», различные виды которого сегодня детально изучены и описаны в медицинской литературе. Воспаление может затронуть ткани одной или обеих почек, что уточняется в процессе диагностики. Практический опыт лечения болезни «нефрит» позволяет рассчитывать на стойкие и продолжительные результаты. Особенно если пациент своевременно обратится за медицинской помощью и будет строго выполнять предписания специалиста.
Почему «СМ-Клиника»?
Лечение в соответствии с мировыми клиническими рекомендациями Комплексная оценка заболевания и прогноза лечения Современное диагностическое оборудование и собственная лаборатория Высокий уровень сервиса и взвешенная ценовая политикаЛечение нефрита в «СМ-Клиника»
После всех анализов и процедур специалист ставит диагноз и разрабатывает комплекс лечебной терапии. Специалисты «СМ-Клиника» подбирают для каждого пациента свою программу индивидуального лечения. Все разработанные методики основаны на лечении с применением медикаментов, физиопроцедур и фитопрепаратов.
Терапия медикаментозного характера основана на комплексном подходе. Пациенту назначат антибиотик широко спектра действия, противовоспалительные, общеукрепляющие препараты, витамины. Но все способы лечения основаны на щадящем режиме и диетическом питании.
Специалисты-диетологи разработают меню на каждый день. Принимаемая пища должна быть насыщена микроэлементами, минералами, витаминами, что способствует скорейшему выздоровлению. Следует исключать соль, острые специи и пряности.
При критических случаях, когда лечение оказывается не эффективным и терапия не помогает, врачи вынуждены прибегнуть к щадящему оперативному вмешательству (резекция) для устранения инфекционного источника. При развитии почечной недостаточности может быть назначен гемодиализ.
Пути заражения бактериями
Возникает пиелонефрит у женщин в ряде случаев из-за недостаточной гигиены половых органов. Опасно и состояние задержки мочи, которая создает благоприятную среду для развития патогенной микрофлоры. Аналогично пагубное воздействие имеет нарушение кровотока в почке. Наиболее часто встречается именно восходящий путь инфицирования - от уретры, мочевого пузыря и выше по направлению к почкам.
Симптомы нефрита
На воспалительный процесс в почках с высокой долей вероятности указывают следующие признаки:
- повышение температуры тела до 40⁰С;
- ломота в мышцах и боль в пояснице;
- отечность лица и конечностей;
- потемнение мочи;
- снижение количества мочеиспусканий в течение суток.
В группе риска - дети и молодые мужчины, воспалительный процесс у которых развивается достаточно быстро и часто приобретает опасный характер.
Симптомы воспаления почек
Быстрый ритм и эмоциональные нагрузки довольно часто становятся причиной различных заболеваний, поэтому рекомендуется посещать врачей-урологов не реже двух раз в год. Появления нефрита сопровождается неприятными симптомами. Основные признаки этого недуга характеризуются такими проявлениями:
- Общее недомогание;
- Тянущие боли в поясничном отделе;
- Мочеиспускание с темной в небольших количествах мочой;
- Если острое воспаление, то происходит недержание мочи;
- Отеки конечностей и лица;
- Высокая температура, озноб;
- Повышенное давление;
- Приступы тошноты и рвотного рефлекса.
Когда четко проявляются хотя бы несколько симптомов нужно немедленно обращаться к специалисту. А также определиться, где лечить заболевания, связанные с расстройствами и нарушениями почек.
Подготовка пациента к посещению врача
Посещению врача предшествует подготовка с соблюдением ряда правил. За 12 часов до визита нужно исключить любые приемы пищи, включая употребление алкоголя и курение. За сутки до осмотра рекомендуется уменьшить количество потребляемой жидкости для снижения нагрузки на почки. Желательно не принимать никакие медикаменты. Если в этом есть острая необходимость, значит, об этом обязательно надо поставить в известность доктора перед приемом.
Консервативная терапия
Обострение требует назначения антибактериальной терапии с учетом микробной флоры (пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов) в сочетании с нитрофуранами (фуразолидон, нитрофурантоин) или препаратами налидиксовой кислоты. Системная химиотерапия продолжается до прекращения бактериурии по лабораторным результатам.
В комплексной медикаментозной терапии используются витамины В, А, С; антигистаминные средства (мебгидролин, прометазин, хлоропирамин). При гипертонической форме назначаются гипотензивные и спазмолитические препараты; при анемической - препараты железа, витамин В12, фолиевая кислота.
Из физиотерапевтических методик особенно хорошо зарекомендовали себя СМТ-терапия, гальванизация, электрофорез, ультразвук, хлоридные натриевые ванны и пр. В случае развития уремии требуется проведение гемодиализа.
Симптомы хронического гломерулонефрита
Симптоматика обусловлена клинической формой заболевания. Латентная форма встречается у 45% пациентов, протекает с изолированным мочевым синдромом, без отеков и артериальной гипертензии. Характеризуется умеренной гематурией, протеинурией, лейоцитурией. Течение медленно прогрессирующее (до 10-20 лет), развитие уремии наступает поздно. При гематурическом варианте (5%) отмечается стойкая гематурия, эпизоды макрогематурии, анемия. Течение данной формы относительно благоприятное, уремия возникает редко.
Гипертензионная форма хронического гломерулонефрита развивается в 20% наблюдений и протекает с артериальной гипертонией при слабо выраженном мочевом синдроме. АД повышается до 180-200/100-120 мм рт. ст., нередко подвергается значительным суточным колебаниям. Наблюдаются изменения глазного дна (нейроретинит), гипертрофия левого желудочка, сердечная астма, как проявление левожелудочковой сердечной недостаточности. Течение данной формы длительное и неуклонно прогрессирующее с исходом в почечную недостаточность.
Нефротический вариант, встречающийся в 25% случаев, протекает с массивной протеинурией (свыше 3 г/сут.), стойкими диффузными отеками, гипо- и диспротеинемией, гиперлипидемией, водянкой серозных полостей (асцитом, гидроперикардом, плевритом) и связанных с ними одышкой, тахикардией, жаждой. Нефротический и гипертензивный синдромы составляют суть наиболее тяжелой, смешанной формы хронического гломерулонефрита (7% наблюдений), которая протекает с гематурией, выраженной протеинурией, отеками, артериальной гипертензией. Неблагоприятный исход определяется быстрым развитием почечной недостаточности.
Когда следует обратиться к врачу
Пиелонефрит симптомы проявляет схожие с другими патологическими состояниями, что осложняет его диагностику. Боли в области почек - один из симптомов, который должен насторожить и стать поводом для обращения к доктору. Диагностикой и лечением занимается уролог в АО «Медицина» (клиника академика Ройтберга) в центре Москвы. Обследоваться необходимо как при острых состояниях, так и при затяжном протекании болезни. Хорошо маскируется хронический пиелонефрит под длительную простуду, гинекологические заболевания. Обратиться к врачу необходимо и при проблемах с оттоком мочи. Невыясненная причина этого факта является постоянным очагом для возникновения бактериальной инфекции. О ее начале может свидетельствовать резкий и неприятный запах мочи. Может агрессивно проявлять пиелонефрит симптомы и лечение в таких случаях должно начинаться незамедлительно. Это поможет избежать структурных изменений в почках. Появление кровяных включений, повышение уровня белка в анализе мочи, почечные колики - также причины для визита к урологу.
Профилактика нефрита
Чтобы не допустить появление болезни, следует поддерживать иммунитет, не переохлаждаться, избегать стрессов и сильных физических нагрузок, а также вовремя лечить воспалительные процессы.
Помните, предотвратить намного легче, чем потом испытывать на себе последствия болезни.
Хронический гломерулонефрит - это прогрессирующее диффузное иммуновоспалительное поражение клубочкового аппарата почек с исходом в склероз и почечную недостаточность. Может протекать малосимптомно, включать повышение артериального давления, отеки, нарушения общего состояния. В диагностике применяют клиническое и биохимическое исследование мочи, УЗИ почек, морфологическое исследование почечной ткани (биопсию), экскреторную урографию, ренографию. Лечение включает регуляцию питания, кортикостероидную, иммуносупрессивную, антикоагулянтную, диуретическую, гипотензивную терапию.
МКБ-10
N11 Хронический тубулоинтерстициальный нефрит
Симптомы хронического пиелонефрита
Латентная форма заболевания характеризуется скудными клиническими проявлениями. Пациентов обычно беспокоит общее недомогание, быстрая утомляемость, субфебрилитет, головная боль. Мочевой синдром (дизурия, боли в пояснице, отеки), как правило, отсутствует. Симптом Пастернацкого может быть слабо положительным. Отмечается небольшая протеинурия, перемежающаяся лейкоцитурия, бактериурия. Нарушение концентрационной функции почек проявляется гипостенурией и полиурией. У некоторых пациентов может выявляться незначительная анемия и умеренная гипертония.
Рецидивирующий вариант хронического пиелонефрита протекает волнообразно с периодической активизацией и затиханием воспаления. Проявлениями данной клинической формы служат тяжесть и ноющая боль в пояснице, дизурические расстройства, периодические лихорадочные состояния. В фазе обострения развивается клиника типичного острого пиелонефрита. При прогрессировании может развиваться гипертонический или анемический синдром. Лабораторно, особенно при обострении, определяется выраженная протеинурия, постоянная лейкоцитурия, цилиндрурия и бактериурия, иногда - гематурия.
При гипертонической форме преобладающим становится гипертензивный синдром. Артериальная гипертензия сопровождается головокружением, головными болями, гипертоническими кризами, нарушениями сна, одышкой, болью в сердце. Гипертония нередко носит злокачественный характер. Мочевой синдром, как правило, не выражен или носит перемежающееся течение. Анемический вариант болезни характеризуется развитием гипохромной анемии. Гипертонический синдром не выражен, мочевой - непостоянный и скудный. В азотемическую форму объединяют случаи, когда заболевание выявляется лишь на стадии ХПН. Клинические и лабораторные данные азотемической формы аналогичны таковым при уремии.
Читайте также:
- Ученые разработали технологию по улучшению воспроизводительных функций животных на Дальнем Востоке
- Белка дегу: уход и содержание в домашних условиях - отзывы владельцев
- Как выглядят прямошерстные черные флэт ретриверы: описание внешности и поведения
- И рыбкам тоже нужен свет!
- Герефордская порода коров: характеристики, продуктивность, виды, содержание и выращивание

