Лишай у коров: как и чем лечить, симптомы и причины
Обновлено: 17.09.2024
Кандидоз – инфекционное заболевание, возбудитель которого – дрожжеподобный микроорганизм, относящийся к роду Кáндида (чаще Candida Albicans, Candida non-albicans, Candida tropicalis).
У большинства людей он привычно обитает на коже, в ротовой полости, кишечнике, влагалище, не вызывая неприятностей, так как является частью нормальной микрофлоры организма человека. Вернее – условно-патогенным членом этого сообщества. Если сохраняется естественный баланс между представителями микробиологического окружения, Кáндида никак себя не проявляет.
При избыточном же размножении грибка (обычно при уменьшении антагонистичных ей «полезных» бактерий) или появлении патогенного подвида (часто внутрибольничные штаммы) развивается патологическое состояние, называемое кандидоз, известное также под названием «молочница».
Это заболевание самое распространенное из грибковых и известно человеку с давних времен. Первое упоминание кандидоза приписывают Гиппократу.
Обработка коровников
Важным условием успешного лечения скота в домашних условиях, считается уборка и обработка помещений коровника с помощью дезинфекционных растворов. Данные мероприятия направлены на предотвращение повторных случаев поражения животных.
Для обработки применяется 5% раствор формалина или 20% раствор хлорной извести.
Инвентарь для ухода поддается термической обработке (кипячение или обжигание).
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
Согласно медицинской статистике, на каждые 100 000 населения около 10-15 людей имеют диагноз «лишай». Заболевание доставляет существенный психологический и физический дискомфорт.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Симптомы
Общие симптомы отрубевидного лишая, которые не зависят от формы заболевания, выглядят так:
- Алые асимметричные пятна, расположенные на спине, плечах, животе, голове и шее. Размеры пятен разные, они могут захватывать довольно большие участки кожи.
- Коричневые или желтые пятна, также отличающиеся по размерам — с неровными краями, часто сливающиеся в более обширные образования.
- Выраженное шелушение тканей на пораженных участках.
- Ощущение зуда. Но важно знать, что оно встречается не всегда — только в тех случаях, когда отрубевидный лишай сопровождается вторичной инфекцией.
- Отсутствие загара на болеющих участках тела. Это связано с тем, что грибок, поражающий кожу, нарушает работу меланоцитов.
Существуют и другие симптомы отрубевидного лишая — они связаны с конкретной формой:
- Фолликулярная. Чаще всего связана с неприятными ощущениями и предполагает наличие язвочек, разных папул и сыпи.
- Инвертная. При такой форме пятна находятся в складках кожи — подмышками, в области паха.
- Эритематосквамозная. Эта форма характеризуется светлыми пятнышками без признаков воспаления. Чаще всего образования наблюдаются на спине, животе и груди. У детей может развиться такой отрубевидный лишай на голове.
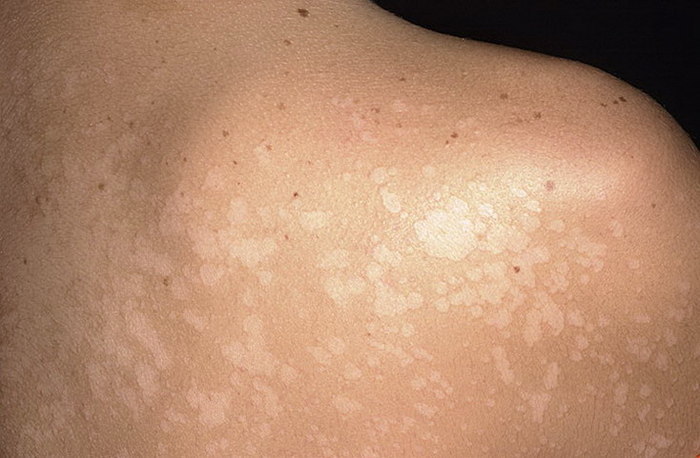
Поскольку многих людей симптомы заболевания не беспокоят, они могут годами не уделять внимание этой болезни. В результате она становится хронической: периодически пропадает, затем под действием негативных факторов снова активизируется.
Важно! Если признаки отрубевидного лишая появились у женщины во время беременности, это не несет никакой опасности для малыша. Но нельзя начинать лечение до родов, поскольку таблетки, которые лечат заболевания, как раз нежелательны для развития плода.
Причины и провоцирующие факторы
Причиной заболевания в любой форме является снижение защитных сил организма. Вообще, кандидоз можно считать маркером состояния иммунитета.
Длительный или бесконтрольный прием антибактериальных средств широкого спектра действия может приводить к колонизации грибком Candida тех мест, где ранее присутствовала нормальная микрофлора
Недостаточная личная гигиена, тесное и синтетическое белье, ношение влажной одежды (купальника)
Избыточное употребление в пищу сладостей, жирных мучных блюд
Прием некоторых лекарственных средств, кроме антибиотиков. Пероральные контрацептивы, глюкокортикостероиды
- Частые спринцевания с «вымыванием» нормальной микрофлоры;
- Хроническая стрессовая ситуация, недостаточный сон.
Внутренние, эндогенные факторы кандидоза – заболевания, вызывающие ослабление организма, снижение активности и числа лейкоцитов. Они очень разнообразны
- Сахарный диабет. Иногда первым симптомом заболевания становятся труднозаживающие ранки, частые рецидивы кандидоза кожи, полости рта;
- Иммунодефицитные состояния – ВИЧ-инфекция, как пример;
- Беременность. В этот прекрасный период жизни женщины изменяется pH влагалища, что способствует более активному росту грибка. В предменструальный период обострения связаны с той же причиной на фоне колебания уровня эстрогенов;
- Заболевания щитовидной железы, снижение ее функции;
- Тяжелые инфекционные заболевания, послеоперационный период;
- Выраженное ожирение.
Лечение лишая
Первым делом, следует изолировать всех подозрительных по поводу лишая особей от основного поголовья. План лечения болезни будет зависеть от тяжести течения, а так же от возраста больной коровы. В самых запущенных формах болезни, врачи советуют применять специфическую вакцину, которая предназначена для предотвращения появления болезни. Инъекция данной вакцины способствует уничтожению грибков, которые уже распространились по телу коровы. Курс лечения состоит из двух инъекций, с перерывом в 2 недели.
Помимо вакцинации, в обязательном порядке назначаются средства для местного нанесения. Они состоят из противогрибковых и кератолитических препаратов. Противогрибковые мази имеют в своем составе вещества, которые оказывают негативное воздействие на возбудителей патологий. Кератолитические препараты способствуют быстрому восстановлению пораженного слоя кожи.
Чтобы достичь максимального эффекта от лечения, можно применять иммуностимуляторы и витамины. Особенно полезны препараты на основе витаминов A, E, D и т.д. Всем коровам нужно обеспечить улучшенное питание.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
У взрослого
Чаще всего заболевание встречается у людей от 10 до 60 лет. Как правило, сильного дискомфорта оно не доставляет, а связано лишь с негативными эстетическими последствиями. После 60 лет наступают такие возрастные изменения кожи, из-за которых она становится менее восприимчивой к возбудителю болезни.
Диагностические мероприятия
Диагностика и лечение стригущего лишая проводятся дерматологом. Врач осматривает пациента и выявляет типичные проявления микроспории. Изучение соскоба с кожи под микроскопом позволяет обнаружить мицелий грибка и изменения в структуре волос и кожи. Дифференциальная диагностика позволяет исключить из анамнеза пациента трихофитию, которая обладает схожими проявлениями при микроскопии биоматериалов пациента.
Посев на микрофлору оказывается более информативным диагностическим приемом. Сотрудники лаборатории определяют вид и род грибков. На основании лабораторного заключения дерматолог подбирает препараты, которые позволят вылечить пациента.
Люминесцентное исследование дает возможность выявить патологические очаги на кожных покровах пациента и проживающих совместно с ним лиц. Этот метод диагностики основан на свечении мицелия грибка зеленым цветом под действием газоразрядного источника света.
Чем и как лечить лишай?
Для уничтожения спор назначается следующее лечение: обработка поверхности кожи шампунями или антимикотическими лосьонами. Местное лечение при необходимости дополняется пероральным приёмом противогрибковых препаратов в течение нескольких недель или даже месяцев.
В любом случае не паникуйте: заражение стригущим лишаем неприятно, но это «всего лишь» кожное заболевание, которое поддается лечению.
Прогноз
Как правило, прогноз благоприятный.
Только системные генерализованные формы могут нести смертельную опасность из-за сепсиса, поражения сердца, почек. Но они встречаются очень редко.

Корова, относится к числу самых востребованных животных в сельском хозяйстве, так как обеспечивает своего хозяина различными молочными продуктами и качественным мясом. Но, к большому сожалению, данные животные способны болеть, и любой животновод, который хочет получать максимальную выгоду должен знать, как диагностировать и вылечить свой скот в домашних условиях, ведь не все могут позволить себе вызвать ветеринара на дом.
Одной из самых распространенных болезней коров является лишай, возникающий на фоне заражения организма животного злокачественными грибками. Возбудитель и его споры представляет угрозу для всех домашних животных, в том числе и для человека.
Особенности лечения в домашних условиях
Проводя борьбу со стригущим лишаем у коров в домашних условиях, хозяин должен использовать комбинированный способ терапии. Первым средством, которое должно быть назначено при лишае, это противогрибковые препараты для местного применения. Хорошо подойдет мазь Фунгибак, спрей Зоомиколь или суспензия Фунгин, которые в свободном доступе находятся в ветеринарных аптеках. Прежде чем наносить их на кожу, необходимо очистить ее от загрязнения и промыть теплой водой. Препараты лучше проникают в мягкую кожу, и начинают действовать более эффективно и быстро.
Вторым средством для лечения, которое используется в комплексе с противогрибковым препаратом, это кератолитик. Он влияет на степень восстановления рогового шара кожи.
После нанесения кератолитика, кожа будет лучше впитывать средства против возбудителя. Раствор йода, зеленки, салициловой кислоты или дегтярная мазь, отлично справятся с данным заданием.
Данные средства следует использовать ежедневно, чередуя их по времени суток, или через день. Курс лечения будет зависеть от тяжести поражения кожи, и глубины проникновения грибка. После того, как все кожные проявления лишая исчезают, лечение продолжается еще как минимум 3 недели.
Обработка проводится в защитных перчатках и специализированной одежде, которая защитит человека от заражения патогенными грибками.
Профилактика
Сейчас профилактика отрубевидного лишая актуальна для всех людей. Она включает такие рекомендации:

- Бороться с гипергидрозом (повышенной потливостью) — чаще принимать душ, надевать чистые вещи, использовать дополнительные средства: дезодоранты, специальные кремы, присыпки.
- Одеваться по погоде и избегать перегрева в разных ситуациях.
- Не травмировать кожу слишком частым мытьем, регулярным использованием обычного мыла, скрабов, пилингов.
- Соблюдать правила личной гигиены — в том числе не пользоваться чужими гигиеническими средствами.
- Носить комфортную, дышащую одежду преимущественно из натуральных тканей — особенно это касается вещей, близко прилегающих к телу.
- Поддерживать иммунитет: вести здоровый образ жизни, отказаться от вредных привычек, правильно питаться. Многим людям после консультации у эндокринолога рекомендован прием дополнительных витаминных комплексов.
- Следить за здоровьем: вовремя купировать острые состояния, пролечивать хронические заболевания.
- Грамотно использовать косметические средства — они должны подходить вашему типу кожи и вашим потребностям. Если сложно разобраться в составах многочисленных средств, имеет смысл сходить на консультацию к косметологу и подобрать уход за кожей лица, тела и головы индивидуально.
В профилактике отрубевидного лишая нет ничего специфического — она подразумевает ответственное отношение к своему здоровью, которое необходимо каждому человеку и в любой ситуации.
Диагностика
Характерные внешние признаки, их связь с провоцирующими факторами часто помогает безошибочно определить диагноз.
Для подтверждения диагноза проводят следующие тесты:
- Микроскопия соскоба с кожи или мазок со слизистых. Выявление не самих дрожжеподобных грибков (которые на нестерильных тканях есть всегда), а изменение их соотношения с другими микроорганизмами, нахождение структур, называемых псевдомицелием. Материал биопсии слизистой пищевода также может быть исследован таким способом. Несмотря на свою «несовременность» метод микроскопии остается основным в диагностике кандидоза.
- Посев материала на среду Сабуро также выявляет рост колоний грибка. Этот метод полезен при рецидивирующем хроническом течении для определения чувствительности бактерии к различным антимикотическим препаратам для эффективного лечения.
- Определение антител к кандиде методами ИФА и ПЦР возможны, но, на сегодняшний день широко не применяются из-за низкой диагностической ценности.
При подозрении на генерализованную форму кандидоза выполняют также общий анализ крови, мочи и кала.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз - половина успеха.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте - интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) - 2-й Тверской-Ямской переулок, дом 10 - позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.

Отрубевидный лишай — это инфекционное дерматологическое заболевание, поражающее верхние слои кожи. Оно не очень опасное, а также не является заразным и не дает серьезных осложнений. Также у него есть другие названия — цветной или разноцветный лишай.
Диагностика

Поскольку есть довольно схожие проблемы, диагностика отрубевидного лишая проводится не только на уровне осмотра, но и с использованием специальных анализов:
-
;
- проба Бальзера с йодом;
- просвечивание лампой Вуда;
- анализ «симптом Бернье» (отшелушивание кожи).
Для полной картины пациенту назначаются общие анализы крови и мочи.
Лечение
Лечение кандидоза включает в себя противогрибковые препараты: нистатин, флуканазол, клотримазол, вориканазол.
Лекарственные формы препарата зависят от локализации поражения.
Это могут быть таблетки, мази и кремы, глазные капли, вагинальные свечи.
Некоторые препараты (нистатин, в частности) не всасывается, поэтому в таблетках принимать его от генитального кандидоза не стоит, а вот кишечные формы он лечит хорошо.
При урогенитальном варианте заболевания важно прохождение полноценного курса лечения обоими партнерами, во время которого не рекомендуются половые контакты.
Для эффективности лечения препаратами и профилактики обострений необходимо адресовать причину – фоновое заболевание. Это может быть иммуностимуляция, нормализация диеты, гормонального фона, лечение сахарного диабета с достижением компенсации.
Может ли передаться лишай от животного к человеку?
Дерматофиты представляют собой нити, которые проникают в шерсть и поверхностный слой кожи. Они производят споры, которые распространяются через прямой контакт между животными, либо через поражённый материал: ковёр, диван, почву, щётку и др.
Животное с лишаем откладывает большое количество спор в окружающей среде, что является опасным для окружающих.
Симптоматика патологии
Симптомы стригущего лишая проявляются через 4-6 недель после инфицирования пациента. На гладком участке кожи ребенка или взрослого появляется пятно красного цвета. Оно возвышается над поверхностью и обладает ровными границами. С течением времени размеры очага увеличиваются. Поверхность покрывается узелками, пузырьками и струпьями. Пятна превращаются в кольца, которые могут пересекаться или сливаться друг с другом. Диаметр образований на коже колеблется от 5 до 30 миллиметров.
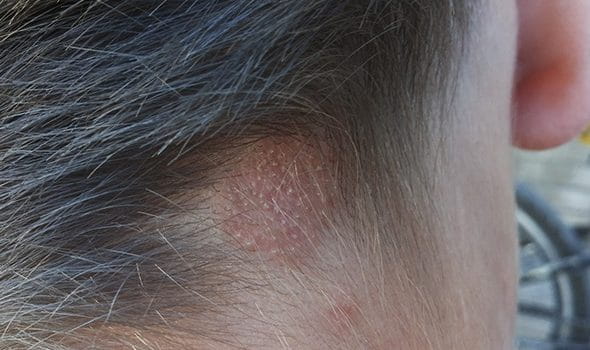
Признаки стригущего лишая включают острую воспалительную реакцию. Часто она развивается у детей и девушек. Очаги поражения начинают интенсивно шелушиться. Пациенты, страдающие от дерматитов, не сразу выявляют у себя симптомы микроспории. Места активного роста грибков могут выглядеть как воспалительные поражения кожи.
Распространенным проявлением стригущего лишая у ребенка становится поражение волосистой части головы. От этого симптома страдают пациенты в возрасте 5-12 лет. Дети старшего возраста переживают изменение химического состава кожного сала. Его элементы становятся опасными для возбудителя микроспории.
Нагноительный тип стригущего лишая характеризуется появлением мягких узелков на кожных покровах пациента. Узлы усеяны многочисленными гнойниками. При их сдавлении отделяется гнойное содержимое.
У вас появились симптомы стригущего лишая?Профилактические меры
Профилактика стригущего лишая базируется на регулярных врачебных осмотрах детей, посещающих дошкольные образовательные учреждения. Родителям следует провести с малышами беседу о недопустимости контактов с бродячими животными. Важной профилактической мерой становится соблюдение правил личной гигиены пациентами всех возрастных групп.
При покупке домашних животных необходимо посетить ветеринара. Врач осмотрит кошку или собаку и даст рекомендации по устранению любых проблем со здоровьем питомца. Следование советам ветеринара позволит предотвратить вспышку микроскопии внутри семьи.
Причины появления недуга
Выделяется 2 основных вида патогенных грибов, которые способны стать причиной появления лишая у крупного рогатого скота - трихофитон и микроспорум. У представителей крупного рогатого скота, чаще регистрируют трихофитон, который становится причиной развития болезни Трихофития (в народе называют стригущим лишаем).
Грибок довольно стойкий в условиях внешней среды. На зараженных участках кожи и шерсти, они способны жить более пяти лет. В коровнике и на инвентаре для ухода, грибок и его споры способны жить около 8 лет.
Буренка может заразиться лишаем от других животных, обитающих во дворе, от человека, а так же живя в загрязненном стойле.
Профилактика
Из списка провоцирующих факторов активизации грибка кандида вытекают подходы к профилактике заболевания.
- Нормализация веса, ограничение в диете легкосуваиваемых углеводов из сладостей, употребление пробиотиков (кисломолочные и ферментированные продукты) и пребиотиков (клетчатка и пищевые волокна) для поддержания нормальной микрофлоры кишечника.
- Соблюдение правил личной гигиены (хлопчатобумажное, свободное белье и домашняя одежда), регулярный туалет, обработка естественных складок у младенцев и пациентов из группы риска (диабет, ожирение, СПИД, и др.)
- Адекватное лечение фоновых заболеваний, снижающих иммунный ответ организма
- Не допускать самолечения. Кажущаяся безобидность проблемы, доступность препаратов в аптеке, широкая реклама этих средств превращают кандидоз в хроническую неприятность. Обратитесь к врачу при появлении симптомов кандидоза и пройдите полноценный курс лечения, если необходимо дополнительно обследования
Самолечение: последствия и опасности
Лишай у человека - частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Вопросы-ответы
Передается ли отрубевидный лишай от человека к человеку?
Заболевание не передается бытовым либо другим путем, так что больному не требуется изоляция.
От чего появляется отрубевидный лишай?
Причина в том, что грибки и бактерии, которые в норме находятся на нашей коже, при ослаблении иммунитета становятся патологическими. То есть с такой проблемой может столкнуться каждый.
Чем лечить отрубевидный лишай?
Отрубевидный лишай на голове лечится специальными мазями, шампунями и таблетками. Все то же самое касается других локализаций, только не используется шампунь. Народные методы для этих целей не подходят — только специальные медикаменты, подобранные индивидуально дерматологом.
Известны множество способов лечения стригущего лишая (трихофитии) у животных, например, путем использования отработанного моторного масла, включающего в своем составе до 70 % ароматических углеводородов, 10 % воды, трехвалентного железа, хлора, азота и следы серы; смеси уксусной кислоты (2 части) с серой (1 часть) и дизельным маслом [1]; 85 %-ной пасты гексамида, 0,25 %-ной суспензии трихоцетина на рыбьем жире или вазелиновом масле, 3 %-ной мази аминофосфона, юглон, 10–20 %-ной серной, смеси 10 % серной и 3 %-ной салициловой или 10 %-ной серно-дегтярной мазей, ламизил, микоспор, клотриазол и др. [1–2].
Лечение трихофитии также проводят путем обработки корок на пораженных местах зеленым мылом или теплым раствором щелока, после размягчения удаляют корки и волосы. Затем обильно смазывают пораженные участки и кожу вокруг них 10 %-ной настойкой йода, 5 %-ным раствором медного купороса на лизоле, 10 %-ным раствором ДДТ на соляровом масле, формалиново-керосиновой эмульсией (2–3 части формалина на 10 частей керосина). Лечение повторяют до выздоровления. Среди известных методов наиболее эффективным методом лечения при трихофитии является применение 25 %-ного раствора хлорной извести с последующей обработкой суперфосфатом путем втирания данного состава в пораженные места и вокруг них и далее через 1–2 дня смазывание пораженных мест несоленым жиром [3].
Для лечения и профилактики трихофитии часто используются вакцины ЛТФ-130 и лекарственные средства в виде мазей или линиментов. Основным антимикотиком, применяемым при лечении трихофитии, является гризеофульвин c cуточной дозой 18–25 мг/кг массы тела. Гризеофульвин принимают ежедневно до первого отрицательного анализа, после чего в течение 2 недель через день, а затем еще 2 недели с интервалом 3 дня. Гризеофульвин плохо растворим в воде, вызывает побочное действие в виде диспептических явлений и крапивницы [2].
В настоящее время с эволюцией микроорганизмов идет тенденция к возникновению устойчивых штаммов ко многим препаратам, снижается их эффективность, что приводит к удлинению сроков лечения на неопределенное время или к неудовлетворительности результатов. Кроме того большинство вышеуказанных способов не предотвращают развития гнойно-септических осложнений.
Целью нашего исследования явилось повышение эффективности способа лечения, уменьшение распространения заболевания и расширение ассортимента лечебных средств при трихофитии животных.
Материалы и методы исследования. При лечении трихофитийных очагов на поверхности тела животных использованы для местного орошения и втирания в качестве эффективного фунгицида 3–5 %-ные водные растворы композиционного средства, состоящего из персульфата аммония, гидросульфата аммония и цетилпиридиний бромида (ЦПБ). Экспериментально подобранные массовые соотношения компонентов приведены в таблице.
Персульфат аммония является окислителем, т.е. активно действующим компонентом, и обладает обеззараживающей активностью в отношении различных микроорганизмов. Добавление гидросульфата, создавая кислую среду, позволяет в полной мере проявить антибактериальное свойство входящему в состав персульфату, кроме того самому гидросульфату также свойственна бактерицидность, что повышает фунгицидную активность в целом. А при добавлении к смеси персульфата и гидросульфата аммония цетилпиридиний бромида усиливается бактерицидная активность за счет снижения поверхностного натяжения при его адсорбции на границе клеточных мембран микроорганизмов и возникновения синергетического эффекта.
Каждый из этих компонентов обладают антибактерицидными, антибактериостатическими, вяжущими и подсушивающими свойствами. Кроме того цетилпиридиний бромид в солевых растворах образует плотную и густую, устойчивую пену, обладает моющим действием. ЦПБ значительно улучшает показатели процесса обработки, способствует более эффективному удалению корок из поверхности пораженного участка кожи.
Персульфат аммония, гидросульфат аммония и цетилпиридиний бромид являются веществами без запаха, экологически безвредные, не вызывают опасность для здоровья человека и животных. Средство сохраняет свои физико-химические и биологические свойства (не менее 2-х лет) в незамерзающих растворах при низких значениях температур и наличии органических веществ, оно не горюче и не требует специальных условий хранения и транспортировки.
Испытание лечебных свойств предлагаемого средства осуществлялось обработкой трихофитийных очагов на поверхности тела больных животных вначале орошением, а затем втиранием растворов исследуемых составов.
По результатам клинического и лабораторного исследований были отобраны и сформированы четыре группы крупного рогатого скота, больных трихофитией (по 5 голов животных в каждой группе), из них одна группа – контрольная. Также были сформированы четыре группы мелкого рогатого скота, больных трихофитией (по 10 овец в каждой группе).
Пример 1. Используя состав, содержащий персульфат, гидросульфат аммония и цетилпиридиний бромид, соответствующий приведенному в варианте 1 их соотношению, готовят 1 %, 3 % и 5 %-ные водные растворы. Этими растворами, пользуясь зубной щеткой, вначале орошением промывают пораженные трихофитией очаги, а затем с помощью ватного тампона, замоченного растворами фунгицидов, пропитывают эти места. Процедуру повторяют ежедневно до полного выздоровления. Наибольшая эффективность установлена при применении 5 %-ного раствора. Фунгицидная активность наблюдалась не на всех испытуемых трихофитийных очагах.
Пример 2. Используя соотношение персульфата аммония, гидросульфата аммония и цетилпиридиний бромида, соответствующее варианту 2, готовят 1 %, 3 % и 5 %-ные водные растворы. Этими растворами вначале орошением промывают пораженные трихофитией очаги, пользуясь зубной щеткой, а затем для впитания средства втирают эти места ватными тампонами, замоченными в соответствующих растворах фунгицидных средств. Процедуру повторяют ежедневно до полного выздоровления. Эффективность действия 3 % и 5 %-ного растворов идентичны. Фунгицидная активность наблюдалась на всех испытуемых трихофитийных очагах.
Пример 3. Обработка пораженных трихофитией очагов на поверхности тела животных осуществлено с использованием состава компонентов: персульфата аммония, гидросульфата аммония и цетилпиридиний бромида, соответствующего варианту 3. Эффективные результаты установлены при применении как 3 % , так и 5 %-ных растворов.
Фунгицидная активность наблюдалась на всех испытуемых трихофитийных очагах.
В опытной группе заживление раны происходило на 3-5 сутки, а в контрольных группах на 11-12 сутки во II-ой группе, а на 12-13 сутки в III-группе.
По данным целлофанографии, на 10-е сутки площадь раневой поверхности у животных подопытной группы составила 10 %, а у животных контрольной группы 30-40 %.
Выводы. Результаты исследований показали, что при лечении трихофитии животных предлагаемым препаратом достигается лучший терапевтический эффект, заключающийся в сокращении сроков лечения и быстром восстановлении кожного и волосяного покровов.
Полученные данные свидетельствуют об эффективности испытуемого фунгицидного состава и могут служить основой для разработки различных лечебных средств. Этот способ лечения нами использован впервые, результат получен положительный.
Применение предложенного способа лечения на основе использования нового фунгицидного состава позволит получить экономический эффект в сельском хозяйстве за счет предотвращения ущерба от трихофитии животных.
Стригущий лишай (микроспория) - заболевание, проявляющееся в виде грибкового поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Патогеном становится плесневой грибок рода Microsporum. Его колонии формируются в ороговевших субстратах. Микроспория остается относительно распространенным заболеванием - дерматологи выявляют 60-75 случаев на каждые сто тысяч жителей Москвы. Патология обладает выраженной сезонностью. Пик заболеваемости приходится на конец лета и начало осени - период выведения потомства у кошек и других животных.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
- опоясывающий с герпетической природой происхождения;
- стригущий (второе название «Трихофития»);
- розовый (болезнь Жибера);
- отрубевидный или разноцветный (незаразный);
- красный плоский (незаразный);
- белый (солнечный);
- чешуйчатый (псориаз).
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
У ребенка
Течение заболевания не зависит от возраста — и у маленьких пациентов, и у больших оно одинаковое.
Как понять лишай у животного или нет?
Существует три метода диагностики:
Шерсть со спорами подсвечивается флуоресцентным светом. Но у этого обследования есть много недостатков: флуоресцентную шерсть не всегда легко обнаружить, а некоторые местные средства (например, антисептические лосьоны) могут показать отрицательный результат.
- Микроскопическое исследование
Ветеринар берёт шерсть с места поражения, а также вокруг него. Далее он исследует шерсть на наличие спор с помощью микроскопа.
- Культивирование (посев на питательную среду)
Когда результаты двух методов отрицательные, но мы подозреваем стригущий лишай, берётся несколько волосков, с предположительного места поражения. Они передаются в лабораторию для культивирования на специальной среде (иногда это бывает единственный способ выявить наличие лишая у животных).
Пути заражения
Возбудитель микроспории попадает в организм при контакте здорового человека с носителем заболевания. Альтернативный способ - взаимодействие с предметами, покрытыми спорами грибка. Наиболее часто стригущий лишай выявляется у детей 5-10 лет, у мальчиков микроспория диагностируется в пять раз чаще, чем у девочек. Патология почти не затрагивает взрослых из-за присутствия в структуре их волос органических кислот, которые подавляют рост мицелия грибка.
Причинами развития стригущего лишая становится микротравмы кожи, ее сухость. Споры попадают в трещины, царапины или вскрытые мозоли. Здоровые кожные покровы становятся непреодолимой преградой для грибка. Возбудитель не переживает контакта со средствами личной гигиены - тщательное мытье рук после контакта с носителями спор исключает вероятность инфицирования.
В группу риска входят люди, регулярно контактирующие с землей и дикими животными. Активному росту грибка способствуют нарушения в работе сальных желез при изменениях в химическом составе их секрета. Споры Microsporum способны сохранять жизнеспособность на протяжении трех месяцев при пребывании в открытом грунте.
Причины
Причинами отрубевидного лишая становятся те же бактерии и грибки, которые живут на нашей коже и считаются частью ее нормальной микрофлоры. Однако под воздействием разных негативных факторов грибок может приобрести патогенные свойства. К этим факторам отнесем следующие:
- Усиленная потливость. По-другому это называется гипергидроз.
- Нарушения в работе сальных желез.
- Сильный и регулярный перегрев — нахождение в жарких помещениях, ношение слишком теплой одежды.
- Изменения в составе пота, которые могут быть связаны с болезнями, приемом отдельных медикаментов.
- Разные болезни внутренних органов, включая аутоиммунные заболевания.
- Скачки гормонов на фоне беременности, приема лекарств, климакса.
- Некачественная синтетическая одежда.
- Высокая кислотность кожи.
Развитие отрубевидного лишая чаще всего происходит на фоне сниженного иммунитета, поэтому наблюдается некоторая закономерность относительно времени его появления. Чаще всего с такой проблемой люди сталкиваются в осенне-весенний период, когда не хватает витаминов, солнечного света и физической активности.
Симптомы
Заметить наличие стригущего лишая на кожных покровах у коров, довольно просто. В самом начале болезни пораженные участки кожи сильно зудят, и шелушаться. На волосяных покровах появляется налет серого цвета. По мере развития, грибок поражает кожу все глубже, и параллельно с этим постепенно разрушает волосяные фолликулы. В конечном итоге, такая клиника приводит к выпадению волос, и образованию зон облысения на коже.
У молодых телят, лишай затрагивает голову, у взрослых коров поражение расходится по всему телу.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация - межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая - в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения - грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация - по всему телу, кроме конечностей и головы. Типичная картина - лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Классификация
По типу пораженных тканей и органов выделяют:
- Кандидоз половых органов и мочевыводящих путей. Поражает и мужчин и женщин, может передаваться половым партнерам. Женщины болеют значительно чаще, каждая 3-я из 4-х женщин в своей жизни сталкивается с этим заболеванием.
- Кандидоз полости рта. Он проявляется болью и першением в горле, белым или желтым налетом на языке, внутренней поверхности щек, на деснах. Может протекать по типу ангины, располагаясь на небных миндалинах. Кандидозные очаги рыхлые, если снимать их шпателем – слизистая может кровоточить. Чаще им болеют маленькие дети из-за несовершенства иммунитета
- С поражением кожи, ногтей. Часто проявляется на ладонях, стопах, в складках (паховых и подмышечных), на ногтях. Может быть спровоцировано повышенной влажностью (ношение мокрой обуви, работа руками воде)
- Генерализованный кандидоз с поражением внутренних органов (легкие, почки, глаза, уши) возникает достаточно редко, и поражает пациентов с выраженным иммунодефицитом – больные СПИД, тяжелым декомпенсированным сахарным диабетом, на фоне химиотерапии
- Кандидозные поражения органов желудочно-кишечного тракта очень неоднородны. Поражается чаще многослойный эпителий (ротовая полость, пищевод) и реже однослойный (желудок, кишечник).
По течению различают:
- Бессимптомное носительство. Человек не болеет, но может быть источником заражения других. Это касается особо патогенных штаммов, так как обычные кандиды живут с нами дружно и хорошо контролируются остальными микроорганизмами
- Острый кандидоз – когда ярко проявляются симптомы и требуется лечение
- Хронический кандидоз характеризуется периодами обострений (чаще 1 раза в месяц) и ремиссии.
Симптоматика
Проявления кандидоза напрямую зависят от локализации процесса.
Общим характерным признаком можно назвать белесый, творожистый характер выделений или налетов. Именно сходство со скисшим молоком определило народное название кандидоза (молочница).
Очаги поражения на коже, слизистых оболочках покрыты таким налетом, который с трудом снимается и оставляет после себя язвочки, иногда кровоточащие, ткань под этими элементами отечна, гиперемирована. Обычно есть зуд и умеренная болезненность. При вагинальном (у женщин) и уретральном (у мужчин) кандидозе появляются густые, тоже творожисто-белые, с не приятным запахом выделения.
При поражении пищевода беспокоит жжение и дискомфорт при глотании, кишечника – послабление стула, вздутие живота, боли.
Как выглядит лишай у животных?
На более поздних стадиях стригущий лишай у животных может распространяться по всему телу с образованием корки. Сопровождается сильным зудом.
Некоторые животные (особенно кошки) могут быть переносчиками стригущего лишая, не имея даже малейших повреждений.
Иногда лишай может проявляться и во многих других аспектах: себорея (жирная кожа и шерсть), прыщи, узелки, трещины и деформация когтей. Кроме того, другие кожные заболевания, такие как демодекоз, могут вызывать поражения кожи, напоминающие классическую форму лишая.
Лечение

Сочетание назначаемых пациенту препаратов зависит от тяжести поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Противогрибковая терапия может оказаться местной или общей. В первом случае ребенку или взрослому необходимо использовать кремы и мази, которые подавляют деятельность возбудителя микроспории. Препараты этой группы не рекомендуется использовать девушкам в период беременности и лактации. Средства местного действия в форме спреев оказываются эффективными при обработке обширных очагов стригущего лишая. Современные составы не оставляют пятен на коже и не впитываются в ткань одежды.
Выраженная воспалительная реакция лечится сочетанием противогрибковых и гормональных препаратов. Пациентам предстоит накладывать на зоны поражений аппликации с мазями. После это выполняется обработка кожных покровов йодными растворами. График перорального приема таблеток формируется дерматологом на основании клинической картины патологии.
Присоединение к микроспории вторичной инфекции предполагает применение препаратов на основе бетаметазона, гентамицина или клотримазола.
Проявление симптомов
К категории «лишай» относится группа дерматологических патологий с различной этиологией. Проявляться они могут по-разному, в зависимости от клинической формы. Лишай на теле может иметь такие симптомы:
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Лечение
Для лечения отрубевидного лишая используют таблетки (иммуномодуляторы и противогрибковые средства, витамины), а также мази местного действия. В отдельных случаях назначаются противогрибковые шампуни. Если у пациента есть ощущение зуда, ему назначают антигистаминные препараты.
Сейчас в аптеках очень много средств, предназначенных для лечения отрубевидного лишая, но важно понимать, что все они требуют индивидуального подбора. Ни в коем случае не занимайтесь самолечением — оно либо не даст эффект, либо только затянет неизбежный поход к дерматологу. Лучше запишитесь на прием к специалисту в АО «Медицина» — в нашей клинике в Москве работают дерматологи с большим опытом. Они быстро поставят точный диагноз и подберут для вас эффективную схему лечения.
Что касается народных методов, то их рекомендуется обсуждать с вашим лечащим врачом. Как правило, при использовании современных и эффективных средств они бесполезны, а потому просто тратят время и силы пациентов.
Вопросы и ответы
Возможно ли повторное заражение микроспорией?
Да. Выздоровевший пациент может вновь заразиться микроспорией от носителей или при контакте с покрытыми спорами предметами. Избежать подобного сценария позволяет синхронное лечение всех совместно проживающих лиц (детей и родителей).
Как владельцы домашних животных могут обезопасить себя от инфицирования микроспорией?
Кошек и собак следует регулярно привозить на ветеринарные осмотры. В группу риска входят животные, которых вывозят за город. Контакты с другими кошками и собаками могут превратить питомца в носителя спор грибка-возбудителя микроспории. Животных необходимо периодически мыть с использованием специальных средств.
Нодулярный дерматит КРС (бугорчатка; Dermatitis nodularis bovum — лат., Lumpy skin disease —англ.) - инфекционная болезнь, вызывается вирусом и характеризуется кратковременной лихорадкой, поражениями кожного покрова, лимфатической системы, слизистых оболочек, с образованием в подкожной клетчатке бугорков и их некрозом.
Экономический ущерб. Летальность при этой болезни не превышает 10%. Однако, по данным многих авторов, экономический ущерб значительный, поскольку снижается молочная и мясная продуктивность, качество кожевенного сырья, нарушается половая цикличность у коров, у быков развивается временная половая стерильность. D. R. Nawathe et al. (1978), R. M. Sharma et al. (1962) указывали, что эта инфекция в Индии ежегодно наносит ущерб в 50 млн. рупий.
Возбудитель. И. L. Backstrom (1945), R. M. Robinson, P. A. Alexander (1945) установили инфекционную природу бугорчатки. В 1948 г. Van der Ende, P. Alexander, Kipps выделили возбудителя этой болезни на куриных эмбрионах. В 1956—1957 гг. P. Alexander, W. Plowright, D. Haig, исследуя материал от больных животных в культуре клеток почки теленка, изолировали вирусные агенты, которые различались по цитопатическому действию. Впоследствии эти вирусы были разделены на три группы, которых обозначили: 1— Orphelins (сиротские); 2 —Allerton; 3 — Neethling. J. Prydie, W. Coackley (1959) доказали, что только вирус, относящийся к третьей группе, вызывает нодулярный дерматит и отнесли возбудителя к семейству вирусов оспы. В антигенном отношении он оказался родственным вирусу оспы овец (J. В. Capstick et al., 1961).
В эксперименте вирус Allerton вызывает легкое переболевание животных, а введение Orphelins не сопровождается проявлением клинических признаков болезни.
Вирус бугорчатки размножается в куриных эмбрионах, в первичных культурах клеток телят, ягнят, кроликов. К экспериментальному заражению восприимчивы крупный рогатый скот, овцы, козы, мыши-сосуны, морские свинки, в меньшей степени кролики. Возбудитель сравнительно устойчив к изменениям рН среды (в пределах 2—10), 20%-ные растворы эфира и хлороформа инактивируют его (R. E. Weiss, 1959).
Патогенез недостаточно изучен, так как в экспериментальных условиях не всегда удается воспроизвести типичные клинические признаки болезни. При подкожном заражении крупного рогатого скота через 4—7 дней на месте введения вируссодержащего материала образуются болезненные бугорки, вокруг которых возникает воспалительная реакция диаметром до 20 см. Воспаление захватывает не только кожу, но и подкожную клетчатку, иногда мышечную ткань. Генерализацию процесса наблюдают на 7—19-й день после заражения животных, этому предшествует лихорадка в течение 48 ч и более.
Вирус в крови обнаруживают через 3—4 дня после подъема температуры и массового образования бугорков. В этот период вирус с кровью проникает в слизистую оболочку ротовой полости, носа, глаз, влагалища, препуция, слюнные, молочные железы, семенники. Образование бугорков сопровождается гиперплазией эпителия кожи. Возникновение отека в дерме связано с тромбозом сосудов, что ведет к коагулирующему некрозу окружающих тканей. Воспалительный процесс охватывает лимфатические узлы, однако механизм этого процесса не выяснен. Воспаление лимфатических сосудов, узлов, образование изъязвленных ран, септические осложнения могут возникать вследствие секундарной инфекции.
Клинические признаки. Инкубационный период при естественном заражении варьирует от 2 до 4, недель. При острой форме в начальной стадии болезнь сопровождается лихорадкой (температура тела повышается до 40 °С), снижением аппетита, слезотечением, серозно-слизистыми выделениями из носа. Через 48 ч появляется узелковая сыпь, приподнятая над кожей, округлой формы, диаметром от 0,2 см до 5 см. Число узелков варьирует от нескольких единиц до многих сотен, которые могут быть обнаружены во всех частях кожного покрова. Регионарные лимфатические узлы четко обозначены. У больных животных быстро снижается масса тела, а у лактирующих коров — удои вследствие возникновения маститов. В редких случаях возникают нервные расстройства и агрессивность животных. У коров отмечены аборты.
При тяжелой форме отмечается длительная лихорадка, потеря аппетита, исхудание. Бугорки образуются по всему туловищу, на наружных слизистых оболочках, а также возможно поражение трахеи, глотки, возникновение отека легких со смертельным исходом от асфиксии или развитие бронхопневмонии. При подострой форме заметных признаков кожных поражений не наблюдается. Болезнь проявляется кратковременной лихорадкой 2—5 дней, отсутствием аппетита.
Атипичная форма наблюдается у новорожденных телят и протекает с перемежающейся диареей, лихорадкой, но без заметных признаков кожных поражений. У взрослых животных отмечается потеря аппетита, периодическая лихорадка. Инаппарантная форма протекает бессимптомно, но сопровождается вирусоносительством и образованием вируснейтрализующих антител.
Патологоанатомические изменения. На разрезе бугорков обнаруживают соединительную ткань бело-сероватого цвета, плотной консистенции, кожа и подкожная клетчатка пропитаны серозной красноватой жидкостью. Некротизированные бугорки содержат казеозные массы, под которыми образуются язвочки. Бугорки выявляют также между мышечными волокнами, в легких, сычуге, рубце, матке. На плевре, сердце, печени отмечают кровоизлияния. Гистоморфологические изменения зависят от стадии развития процесса. В начальной стадии болезни эпителиальные клетки увеличены и в них появляются вакуоли. В гистосрезах бугорков обнаруживают цитоплазматические включения круглой или овальной формы размером нередко больше ядра. Эти включения содержится в эпителиальных клетках и гистиоцитах.
Диагноз и дифференциальный диагноз. Типичные формы бугорчатки диагностируются легко. Атипичные формы, спорадические случаи определить сложнее. В этом случае необходимо выделить вирус и его идентифицировать. Клинический диагноз основывается на эпизоотологических данных и симптомотологии. Появление бугорков в коже, слизистых оболочках, реакция поверхностных лимфатических узлов — характерные признаки нодулярного дерматита. Окончательный диагноз ставят на основании лабораторных методов исследований. На гистопатологических срезах обнаруживают цитоплазматические включения в эпителиальных клетках пораженных участков кожи. Эти включения при бугорчатке выявляют более чем в 90% случаев. Выделение и идентификацию вируса проводят на первичных культурах клеток в реакции нейтрализации.
Важное значение дифференциальный диагноз имеет в начальной стадии развития болезни. При этом следует исключить стрептотрихоз, онхоцеркоз, кожный туберкулез, кожную реакцию на укусы насекомых и змей.
Исход при нодулярном дерматите обычно благоприятный. Гибель животных не превышает 10%, но чаще составляет 1—2%. Иммунитет и средства специфической профилактики. У животных, привитых гетерогенной вакциной, создается иммунитет до 2 лет. Наиболее широко применяют лиофилизированную культуральную вирусвакцину из штамма Neethling, которая создает иммунитет продолжительностью до 3 лет. В ряде стран Южной и Северной Африки этой вакциной с положительными результатами привито несколько миллионов голов крупного рогатого скота.
Профилактика и меры борьбы. Специфические методы лечения не разработаны. Естественное выздоровление наступает в 90% случаев. Применяется симптоматическое лечение. Животным создают хорошие условия кормления, содержания. Применяют душевые установки для обмывания кожного покрова животных дезрастворами.
У переболевших животных образуется стойкий иммунитет к повторному заражению. В некоторых странах применяют культуральную гетерогенную вирусвакцину из вируса Клавелия, который вызывает кожный синдром у овец, сходный с бугорчаткой крупного рогатого скота, но антигенно отличается от вируса Neethling. На Африканском континенте и Мадагаскаре охранно-карантинные мероприятия не дали ожидаемых результатов и нодулярный дерматит, появившийся в Зимбабве и ЮАР, постепенно распространился почти по всем странам Южной, частично Северной и Западной Африки. Причиной, очевидно, является недостаточная изученность эпизоотологии болезни, особенно в выявлении источников и путей передачи и распространения инфекционной болезни.
Единой системы ветеринарно-санитарной профилактики при этой болезни не разработано. В отдельных странах — Мозамбик, Мадагаскар, ЮАР владельцы скота обязаны сообщать ветеринарной службе о появлении болезни. При этом запрещается передвижение скота, перевозка шкур, больных и подозреваемых в заражении животных изолируют. Трупы сжигают или зарывают в землю. Запрещается продажа молока, животных с клиническими признаками убивают. В Мозамбике в неблагополучной зоне рекомендуется убой диких животных, которые могут передавать возбудителя инфекции. По рекомендациям ФАО, также запрещается передвижение скота в неблагополучных районах, транспортировка продуктов животноводства через страны, в которых регистрируется бугорчатка. В неблагополучных очагах применяют дезинфекцию, дезинсекцию. Отмечено, что ветеринарно-санитарные меры в комплексе со специфической профилактикой, убоем больного скота позволяют добиться хороших результатов в борьбе с бугорчаткой.
Есть много видов грибов, которые способны вызвать лишай у животных. Большинство из них способно паразитировать на различных млекопитающих: кошках, собаках, грызунах, крупном и мелком рогатом скоте.
Читайте также:
- Чем и как кормить бройлеров и цыплят в домашних условиях для быстрого роста и набора веса
- Прополис: лечебные и полезные свойства, как принимать, от чего помогает?
- Какую кличку выбрать для сучки: самые популярные имена и их значение
- Бункерные кормушки для кур: как сделать своими руками (из канализационной трубы, из фанеры), размеры и чертежи, фото, видео
- Сколько лет живут дегу, как увеличить продолжительность жизни

