Хронический катаральный ларингит: этиология, патогенез, клиническая картина, течение, прогноз, патологоанатомические изменения, диагноз, лечение.
Обновлено: 18.09.2024
Хронический отечно–полипозный ларингит (ХОПЛ) представляет собой полиповидную гиперплазию голосовых складок.
Свыше 100 лет назад, в 1881 году, M. Hayek описал анатомию изолированного отека голосовых складок, который он, в честь анатома Reinke, назвал «отеком Рейнке». М. Гайек экспериментально осуществил модель отека голосовых складок, вводя под их слизистую оболочку окрашенную желатину. Исследователь установил зависимость отека от структуры ткани голосовой складки. Оказалось, что клиническая картина голосовой складки после введения желатины полностью совпадает с картиной воспалительного отека голосовых складок у живого человека. Рейнке, повторяя опыт Гайека, констатировал, что отек ограничивается всегда определенным местом, верхнюю и нижнюю границу которого он обозначил, как linea arcuata superior et interior. Эти линии соответствуют месту, где заканчивается многослойный плоский и начинается многослойный мерцательный эпителий. Было установлено, что такие же препятствия имеются в области внутреннего края голосовых и вестибулярных складок. Это пространство получило название «пространства Рейнке». Отмечая заслуги этих двух ученых в изучении данного заболевания, ХОПЛ стали именовать ларингит Рейнке– Гайека.
Заболевание было описано, как диффузный субэпителиальный хордит [R. Waldapfel, 1940], гипертрофический хордит [G. Ferreri, 1950], а также как хроническая гортанная хордопатия [Б.С. Преображенский, 1963]. Заболевание называют полиповидной гипертрофией, полиповидной дегенерацией [H. Ishii et al., 1964], полипозным ларингитом, ларингитом курильщиков, отеком Рейнке и болезнью Рейнке–Гайека. За рубежом чаще всего встречается термин «отек Рейнке». В нашей стране – ХОПЛ.
ХОПЛ является часто встречающимся заболеванием. По данным Friezel (1982), оно составляет 5,5–7,7% от всех заболеваний гортани, приводящих к нарушению голоса.
В этиологии заболевания имеет значение хроническое воспаление слизистой гортани вследствие воздействия химических, термических факторов. Поэтому среди больных ХОПЛ встречаются повара, сварщики. Несмотря на то, что некоторые авторы [Wedrychowicz B. et al., 1992 и др.] не выявили гипотиреоза у обследованных ими пациентов, другие – Hocevar–Boltezar I et. al. (1997), Василенко Ю.С. (2002) указывали на гипотиреоз, как на один из факторов развития ХОПЛ. Б.С. Преображенский (1963), Hocevar–Boltezar I et. al. (1997) в своих трудах подчеркивают роль аллергии в развитии ХОПЛ, однако большинство авторов не указывают на аллергию, как один из этиологических факторов развития ХОПЛ. Основной причиной заболевания является курение в сочетании с голосовыми нагрузками. Среди пациентов часто встречаются драматические актеры, бизнесмены, комментаторы. Из сопутствующих заболеваний первостепенное значение, кроме гипотиреоза, имеет гастроэзофагальная рефлюксная болезнь [Немых О.В. 2008, Ossoff R.H. et. al.]. Болеют ХОПЛ чаще женщины старше 35 лет.
Патогенез заболевания связан с анатомическими особенностями пространства Рейнке. Иммуногистохимическое исследование и электронная микроскопия удаленных участков слизистой оболочки голосовых складок у пациентов с ХОПЛ показывает повышенную субэпителиальную васкуляризацию с большим количеством расширенных сосудов. Стенки сосудов истончены, отмечается ломкость капилляров. Ломкость и изменение сосудистого рисунка в пространстве Рейнеке и является причиной отека в этой области, способствует прогрессированию заболевания [Sato K. et al., 1999]. Этим же можно объяснить и возникновение кровоизлияний в голосовые складки в начальной стадии заболевания при резком повышении голосовых нагрузок. Кроме этого, большое значение имеет нарушение лимфооттока.
Большинство авторов не считают ХОПЛ предраковым заболеванием. Однако нередки клинические случаи, когда ХОПЛ сочетается с раком гортани другой локализации, например, с раком гортанного желудочка, грушевидного синуса. При гистологическом исследовании удаленной слизистой иногда диагностируется гиперкератоз и лейкоплакия. Поэтому пациенты нуждаются в периодических осмотрах даже после хирургического лечения.
Пациенты, страдающие ХОПЛ, обращаются с жалобами на огрубление голоса. Характерен их внешний вид: симптоматика легкого гирсутизма у женщин, склонность к отекам лица, грубый хриплый голос. Несмотря на то, что у 15% пациентов заболевание сопровождается стенозом гортани от 1 до 3 степени, практически никто из пациентов не обращается с жалобами на затруднение дыхания. Это связано с тем, что стеноз гортани нарастает постепенно и пациент адаптируется к нему. Симптоматика стеноза может появляться на фоне простудных заболеваний, когда полиповидное утолщение голосовых складок становится более плотным за счет обострения воспалительного процесса, и они становятся больше в объеме или перестают флотировать, а также при большой давности заболевания.
При микроларингоскопии картина может быть различной: от легкой веретенообразно–стекловидной опухоли, которая выглядят как «брюшко», до тяжелого флотирующего утолщения, вызывающего удушье. Начинается отек с голосового отростка, постепенно уменьшается к переднему отделу. Полупрозрачные, студенистые, серого или серо–розового цвета полиповидные образования по медиальному, верхнему и нижнему краю голосовой складки, флотируют, закрывая на вдохе голосовую щель в далекозашедших случаях. Изменения захватывают две трети голосовой складки, не распространяясь на заднюю и латеральную поверхность. Слизистая тонкая, блестящая, часто с усиленным сосудистым рисунком. Через эпителий в ряде случаев просвечивает прозрачная жидкость. По мере прогрессирования заболевания образования становятся бугристыми и мутноватыми, но не теряют студенистости. Позднее возможна гиперплазия эпителия. При длительно существующем заболевании у больных развивается гипертрофия вестибулярных складок с формированием ложноскладкового голоса. В абсолютном большинстве случаев патология – двусторонняя.
Очень важно диагностировать ХОПЛ на ранних стадиях заболевания, так как в этих случаях заболевание можно лечить консервативно, а при условии отказа от курения, соблюдения голосового режима и лечения гипотиреоза возможно восстановление голосовой функции. Дифференциальная диагностика ХОПЛ на ранних стадиях представляет определенные сложности, часто напоминает острый отечный ларингит, тем более, что пациенты обращаются чаще всего в период обострения заболевания или на фоне ОРВИ. Помогают в диагностике микроларингоскопия и микроларингостробоскопия, сбор анамнеза, длительное наблюдение за пациентом, а также субъективная оценка характерного низкого голоса.
Микроларингостробоскопия: снижение амплитуды колебаний голосовых складок, сегментарное «выпадение» слизистой волны, неполное или нерегулярное смыкание, апериодичные, асинхронные колебания, характерные «качающиеся» движения голосовых складок.
Акустический анализ голоса показывает наличие высокого уровня шума, частотную и амплитудную нестабильность основного тона, смещение значений частоты основного тона в сторону низких частот.
Лечение больных хроническим отечно–полипозным ларингитом включает в себя консервативные и хирургические мероприятия. При легких, начальных формах заболевания, когда имеется лишь небольшая отечность, рекомендуются ингаляции с кортикостероидами, прием внутрь антигистаминных, ферментных препаратов, электрофорез с хлористым кальцием. Используют внутрискладковое ведение кортикостероидов [Kittel, 1996, Антонив В.Ф., 2003 г.].
При значительной выраженности полипозной дегенерации прибегают к хирургическому лечению. Биопсию при ХОПЛ брать не имеет смысла. Суть операции сводится к микрохирургическому удалению патологически измененных участков при непрямой микроларингоскопии под местной анестезией или под наркозом под контролем прямой микроларингоскопии. При выполнении операции под наркозом используется инжекторная вентиляция легких или ИВЛ через эндотрахеальную трубку.
Существует несколько методов хирургического лечения. Декортикация голосовых складок по Kleinsasser. При этом стараются сохранить эпителий в области комиссуры с обеих сторон, во избежание последующего сращения и образования рубцовой мембраны или спайки. Другая, популярная за рубежом методика – методика Hirano (1983). Суть методики состоит в том, что проводят разрез вдоль латерального края голосовых складок, аспирируют студенистую массу, избыточную эпителиальную ткань иссекают ножницами, а оставшуюся укладывают на голосовую складку. Активно используются лазерные методики. Осложнением хирургического лечения следует считать возникновение рубцовой мембраны или синехий в переднем отделе гортани, рубцовой деформации голосовых складок. При выполнении хирургического вмешательства под местной анестезией возможно использование микроларингостробоскопии для интраоперационного контроля за объемом хирургического вмешательства на основании оценки вибраторной функции голосовых складок.
К послеоперационным осложнениям следует отнести: рубцовую деформацию голосовых складок, формирование синехий. Причинами осложнений являются следующие: слишком радикальное удаление слизистой голосовых складок, выполнение грубых манипуляций в комиссуре гортани, проведение операции на фоне обострения хронического воспалительного процесса, сопутствующие заболевания (гепатит С, сахарный диабет, ГЭРБ, хронический бронхит, гипотиреоз), отсутствие послеоперационной терапии, большая длительность заболевания с формированием ложноскладковой фонации, сочетание органической патологии с функциональными расстройствами голосовой функции.
Реэпителизация длится 4–8 недель. Течение послеоперационного периода может осложняться значительной инфильтрацией голосовых складок, формированием фибринозных налетов, развитием функциональных голосовых расстройств. Все вышеизложенное диктует необходимость проведения комплексного лечения, включающего курс стандартной противовоспалительной фармакотерапии, физиолечения (в том числе ингаляционной терапии), курс нейромышечной электрофонопедической стимуляции гортани и применение фонопедических методик.
Для контроля за ходом послеоперационного заживления пациент должен находиться под наблюдением до полного восстановления голосовой функции. Контроль клинико–функционального состояния гортани осуществляется по результатам микроларингоскопии, микроларингостробоскопии и акустического анализа голоса. Сроки осмотра: ежедневно первые 3 дня, затем 5, 7, 14, 21 и 25 день, 1 раз в 2 недели, начиная со второго месяца до полного восстановления клинико–функционального состояния гортани и голосовой функции.
Пациентам проводится периоперационная антибактериальная терапия, назначаются антигистаминные препараты, в случаях осложненного послеоперационного течения – ферментные препараты, антиоксиданты, поливитаминные комплексы, противокашлевые средства при сухом непродуктивном кашле или секретолитики при активном воспалении с формированием фибриновых пленок, препараты, улучшающие микроциркуляцию, антирефлюксную терапию при ГЭРБ. Назначают физиолечение – электрофорез на гортань или магнитолазер.
Важное место в лечении пациентов после хирургических вмешательств на гортани занимает ингаляционная терапия. Для ингаляций у всех пациентов используются антисептики или антибактериальные препараты, кортикостероиды в первые 5 дней после операции дважды в сутки и ингаляции 0,9% физиологического раствора или минеральной воды (Ессентуки №17 или Славяновская) несколько раз в течение дня. При формировании плотных фибринозных налетов применяются муколитики.
Фонопедия показана в основном тем больным, у которых сформировались неправильные навыки голосообразования: твердая атака, ложноскладковый голос. В послеоперационный период вследствие чрезмерно радикального удаления полипозной ткани, а также у пациентов старшей возрастной группы может развиться атрофия голосовых складок и сформироваться гипотонусное расстройство. Кроме этого, для пациента становится непривычным его новый голос более высокого тембра.
В первые дни после операции мы не назначаем пациентам полного голосового покоя, так как это может стать для них значительным психотравмирующим фактором. Возможны дозированные голосовые нагрузки, не сопровождающиеся напряжением и выраженным дискомфортом. Фонопедические занятия, как правило, начинаются к концу третьей недели с дыхательной гимнастики. Целью фонопедических занятий на ранних сроках реабилитации пациента является формирование правильного фонационного дыхания, улучшение смыкания голосовых складок без значительного мышечного напряжения. Отмечено, что создание физиологических условий для голосоведения значительно ускоряет репаративные процессы в гортани после микрохирургических вмешательств. Начиная со второй недели после операции, возможно использования электрофонопедической стимуляции. Смысл терапии заключается в проведении фонопедических занятий с одновременной стимуляцией мышц гортани переменными токами. Параметры используемых стимулирующих токов и сложность упражнений выбираются индивидуально для каждого пациента в зависимости от нарушений сократительной способности мышц гортани (определяются визуально при микроларингоскопии при воздействии различных видов тока). В исключительных случаях возможно применение этого вида терапии в более ранние сроки – на 3–4–е сутки после операции.
Рецидив ХОПЛ после хирургического вмешательства бывает при малом или одностороннем удалении слизистой оболочки голосовой складки и при продолжении курения. В этих случаях возможно проведение повторного хирургического вмешательства.
Применение комплексного и поэтапного подхода к лечению больных ХОПЛ, выполнение щадящего хирургического вмешательства позволяет добиваться полного восстановления голосовой функции.
Литература
1. Антонив В.Ф., Тохми А.Х., Применение дипроспана в комплексном лечении больных хроническим отечно–полипозным ларингитом.– 2003.–№1.– С.13–15.
2. Василенко Ю.С. Голос. Фониатрические аспекты. М.:Энергоиздат.– 2002.– с.186–195.
3. Немых О.В. Хронический ларингит: принципы патогенетического лечения. А/р дисс. канд. мед.наук.– 2008.– 16с.
4. Ferreri G. Chorditis hypertrofica suffucans. It Valsalva..– 1955.– XXX – 4.– p.192–196.
5. Hajek M. Anatomische Untersuchungen uber Lar yngsoedem (Aus dem Anatomischen Institut des prof. Dr. E. Lukerhahndl in Wien). Arch. Klin. Chir. Berlin.– 1891.– 42.– p.46–94.
6. Hocevar–Boltezar I., Radsel Z., Zargi M. The role of allergy in the etiopathogenesis of laryngeal mucosal lesions. Acta Otolaryngol. Suppl..– 1997.– 527.– p.134–137
7. Ishii H., Bada T. Polipoid degeneration of the vocal cord. Journ. Oto.–rhino–laryng. So–Japan. –1964– Vol. 67– № 11.– p.1638–1644.
8. Ossoff R.H., Shapshay S.M., Woodson G.T., Netterville J.L. The larynx, 2003.– p.119.
9. Sato K, Hirano M., Nakashima T. Electron microscopic and immunohistohimical investigation of the Reine`s edema. Ann.Otol. Rhinol. Laryngol.– 1999. –108. –p.1068–1072
10. Satalloff R.T., Proffesional voice. The science and art of clinical care. Second edition, San Diego, London.– 1997.– P. 527–532.
11. Waldapfel R. Pathology of the subepitelial (Reineke`s) layer of vocal cords. Ann.Otol.– 1040.– 49.– p.647–656.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Хронический бронхит (Bronchitis chronica) — тяжелое, длительно протекающее заболевание животных сопровождающееся структурными изменениями в бронхах. Наиболее часто заболевание встречается у лошадей, собак и свиней. Хронический бронхит в большинстве случаев бывает продолжением острого бронхита, однако может развиваться и самостоятельно в результате длительного действия вредных факторов на органы дыхания.
Этиология. Хронический бронхит у животных вызывают все те же факторы, которые вызывают острый бронхит, если они действуют длительное время или повторно. При переходе острого, не вылеченного бронхита в хронический бронхит. К хроническому бронхиту предрасполагают следующие факторы: старый и молодой возраст животного, их изнеженность, нарушения обмена веществ, болезни сердечно - сосудистой системы, сопровождающиеся застойными явлениями в малом кругу кровообращения, эмфизема легких. Кормление продуктивных животных заплесневелыми кормами вызывает у животных хронический бронхит грибкового характера - микотический перибронхит.
Патогенез. При длительном действии этиологического фактора происходит повышение чувствительности слизистой оболочки бронхов, спазм мелких разветвлений бронхиального дерева с приступами рефлекторного кашля, который у животного провоцируется сменой воздуха на ферме, приемом корма или пойла, переходом животного от состояния покоя к движению. Воспалительный процесс протекая в бронхах хронически приводит слизистую оболочку к длительной гиперемии, экссудации, слущиванию мерцательного эпителия и замены его плоским, с последующей мелкоклеточной пролиферацией. Замена мерцательного эпителия плоским, спазмы и клеточная инфильтрация бронхов затрудняют выделение бронхиальной слизи; в результате у больного животного возникают временные закупорки бронхов и ателектатические очажки в легких. При длительном течении бронхита, разрастающаяся в бронхах соединительная ткань вызывает их деформацию, приводя к возникновению у больного животного бронхоспазмов и бронхоэктазов. Возникший в результате хронического бронхита частый и постоянный кашель, одышка, ателектазы и склеротические процессы в легком создают благоприятные условия для развития хронической альвеолярной эмфиземы.
При хроническом перибронхите вначале наблюдается клеточная инфильтрация стенки бронхов, а затем происходит разрастание соединительной ткани в стенках и по периферии диффузно или фокусно. При фокусном разрастании соединительной ткани они разбросаны величиной от точки до просяного зерна и больше. Узелки лежат изолированно или конгломератами. С течением времени наступает полная облитерация (зарастание) бронха, узелки принимают плотный фиброзный характер и обызвествляются - бронхиальные халикозы.
Клиническая картина. При хроническом бронхите течение болезни длительное, иногда периоды обострения сменяются периодами затухания клинических симптомов. При клиническом осмотре животного больного хроническим бронхитом у него отмечаем нормальную температуру тела, исхудание, бледность видимых слизистых оболочек, кашель, одышку, хрипы и истечение из носа. В отличие от острого бронхита кашель у них проявляется приступами, и обычно по утрам, когда обслуживающий персонал начинает раздавать корма (имеет место изменение температуры воздуха). Иногда у больных животных кашель бывает сухой, мучительный и болезненный. Истечение из носа в этом случае бывает скудным и вязким. Если хронический бронхит у животного осложнился бронхоэктазией, то во время кашля возможно и обильное истечение. В результате застоя и разложения экссудата в эктазированных участках бронхов истечение имеет гнилостный запах. Одышка при не осложненном хроническом бронхите у больных животных обычно смешанная и в покое у животного выражена не резко. Если имеем дело с перибронхитом, то одышку можно заметить и в состоянии покоя, особенно после физической нагрузки. Если хронический бронхит у животного осложняется эмфиземой легких, то при клиническом осмотре больного животного отмечаем сильную одышку, которая имеет вдыхательный или смешанный характер и сопровождается появлением запального желоба и западением межреберий. При аускультации области легких регистрируем влажные крупно — , средне — и мелкопузырчатые хрипы или сухие, в зависимости от того какие по размеру поражены бронхи. Сухие хрипы при аускультации похожи на свистки, писки, шипение. При перкуссии легких получаем ясный легочный звук, при осложнение эмфиземой перкуторный звук становится становиться громким и коробочным.
При рентгеноскопии легких регистрируем усиление хилюсного рисунка в тех местах, где имеет место перибронхит. Если осложнения хронического бронхита отсутствуют, то рентгенограмма не дает никаких изменений.
Патологоанатомические изменения. У больных хроническим бронхитом животных находим выраженные дистрофические изменения эпителиальной ткани, в глубоких слоях бронхов идет разрастание соединительной ткани. В пораженных участках бронхов реснитчатый эпителий заменяется плоским эпителием, происходит увеличение количества слизистых желез, наступает их гипертрофия. Хрящевая основа бронхов и эластические волокна подвергаются атрофическим и дистрофическим изменениям и заменяются соединительной тканью.
Течение. Хронический бронхит у животных может длиться неделями, месяцами и даже годы. В сырую, холодную погоду, а также при ухудшении кормления и условий содержания животных воспалительный процесс в бронхах у больного животного может обостряться.
Прогноз. При осложнение хронического бронхита бронхоэктазами, перибронхитами и эмфиземой легких применяемое лечение обычно не дает желаемого результата.
Диагноз. Диагноз на хронический бронхит ставят на основании собранного анамнеза, клинических симптомов болезни (продолжительный, болезненный, сухой кашель, одышка, хрипы, и истечения из носа и хроническое течение), рентгеноскопии.
Дифференциальный диагноз. При дифференциальной диагностике необходимо исключить инфекционные и инвазионные болезни сопровождающихся симптомами поражения дыхательных путей и легких (инфекционный ринотрахеит, пастереллез, сальмонеллез, парагрипп, аденовирусная инфекция, инфекционный атрофический ринит, микозы, метастронгилез, аскаридоз и др.). Проводится комплекс эпизоотических, микробиологических, вирусологических и других специальных лабораторно-диагностических исследований.
Лечение. При не осложненном хроническом бронхите, лечение практически ничем не отличается от лечения острого бронхита (острый катаральный бронхит). Больным хроническим бронхитом животным владельцы животных должны создать благоприятные условия содержания, кормления и ухода; в хорошую погоду больных животных желательно содержать в загоне, где имеется навес от солнца. Иногда у ветспециалистов с целью обострения воспалительного процесса возникает необходимость прибегать к ингаляции скипидаром, применять тепло. У лошадей при бронхитах микотического происхождения применяется десенсибилизирующая терапия: внутривенно вводят 10-12% раствор гипосульфита в дозе 100-200мл.; 5% раствор хлористого кальция (50-100мл 3 дня подряд) с последующим закреплением результатов внутривенным введением 200-300 мл 0,25%-го раствора новокаина.
При хронических бронхитах и перибронхитах, имеющих наклонность к стенозам и закупорке просвета бронхов, применяют лекарственные препараты расширяющие просвет бронхов, а также протеолитические ферменты. Для расширения просвета бронхов применяют подкожные инъекции 5%-ного раствора эфедрина по 1-2 инъекции в сутки. Курс лечения 5-7 дней подряд. Лошадям и крупному рогатому скоту эфедрин вводится в дозе 7-10мл, мелкому рогатому скоту и свиньям 1-3 мл, собакам 0,5-1мл. При лечении телят больных хроническим бронхитом неплохие результаты получают от ежедневных в течение 3-5 дней подряд подкожных инъекций эуфиллина (для расширения бронхов) из расчета 5-8 мг/кг и внутритрахеальных инъекций трипсина или пепсина (для разжижения экссудата) в дозе 1-2мг/кг. С целью размягчения уплотненных бронхиальных стенок при перибронхитах применяют совместно с другими лечебными процедурами дачу внутрь с жидким кормом натрия или калия йодид из расчета 0,01-0,02 мг/кг ежедневно 2-3 раза в день в течение 1-2 недели.
При проведении комплексного лечения одновременно с отхаркивающими и рассасывающими средствами применяют средства неспецифической терапии как при лечении острого бронхита. Одновременно при переходе воспаления на бронхиолы и легочную ткань, а также при геморрагических, фибринозных, гнойных и гнилостных бронхитах при проведении комплексного лечения необходимо применять подтитрованные в ветеринарной лаборатории антибиотики и сульфаниламидные препараты.
При проведении группового лечения телят и поросят используют аэрозоли из антибактериальных препаратов в стационарных камерах.
Профилактика. Профилактика хронического бронхита такая же, как при профилактике острого бронхита.
Острый катаральный бронхит (Bronchitis catarrhalis acuta) - воспаление слизистой оболочки бронхов.
Бронхит бывает у всех видов животных, но чаще у лошадей. При этом наиболее чаще болезнь встречается у молодняка, старых и слабых животных.
При бронхите происходит поражение слизистой оболочки крупных бронхов (макробронхит), мелких (микробронхит), мельчайших (бронхиолит), верхнего слоя слизистой (поверхностный) и более глубоких слоев ее (перибронхит). При воспалениибронхов бывает поражение небольших очагов (очаговый бронхит), поражение больших участков бронхов (диффузный).
Этиология. Первичный бронхит у животных возникает в результате:
1. Переохлаждения животных во время холодной, сырой, ветреной погоды, у овец и коз - после их стрижки; у молодняка в результате сквозняка в помещениях, при резкой смене температуры днем и ночью.
2. Вдыхание пыли при перегоне животных, кормление пыльными кормами, цветочной пыльцы на пастбищах во время массового цветения трав.
3. Попадание в бронхи грибков, кормление заплесневелым сеном, даче заплесневелых и подсушенных комбикормов.
4. Вдыхание раздражающих газов и паров, при нарушение владельцами животных зоогигиенических параметров в животноводческих помещениях (повышенное содержание аммиака, сероводорода и др.).
5. Попадание в трахею и бронхи при неправильной даче через рот раздражающих и едких порошков и растворов.
Вторичный бронхит у животных возникает при болезнях сердца, диффузном нефрите, фарингите, ларингите. Причиной вторичного бронхита могут быть гельминтозные заболевания (диктиокаулез, метастронгилез), инфекционные болезни (злокачественная катаральная горячка крупного рогатого скота, ящур, туберкулез, заразный катар верхних дыхательных путей, инфекционный ринотрахеит, грипп, пастереллез и др.).
Способствуют возникновению бронхита неблагоприятные условия содержания и неполноценное кормление животных приводящих к снижению резистентности организма.
На современных комплексах, в условиях интенсивного ведения животноводства, на фоне пониженной естественной резистентности организма животных, причиной массовых бронхитов может явиться патогенная и условно патогенная микрофлора комплекса (микоплазмы, пастереллы, миксовирусы, вирусы гриппа, парагриппа, ринотрахеита и др.). Все это должны принимать во внимание ветспециалисты при постановке диагноза на бронхит и назначение лечения.
Патогенез. Тот или иной этиологический фактор, воздействуя на слизистую оболочку бронхов непосредственно или через кровь, вызывает развитие воспалительной реакции. Происходит очаговое или диффузное покраснение слизистой оболочки бронхов, которая вначале делается сухой, а затем припухает и начинает выделять экссудат, который состоит из слизи, плазмы крови, слущенных клеток эпителия, бокаловидных клеток и лейкоцитов. В результате воспаления слизистой оболочки ее резистентность падает, а наличие экссудата, с обилием белка, создает для микрофлоры благоприятные условия, она начинает усиленно размножаться и усиливает воспалительный процесс и раздражение бронхов. У больного животного появляется кашель и истечение из носа. В результате всасывания продуктов воспаления у больного животного повышается температура тела, происходят изменения в крови и деятельности других органов.
Если на слизистую оболочку бронхов действуют более сильные раздражители, то происходит выпот фибрина (фибринозный бронхит), а если возникают массовые кровоизлияния (геморрагический бронхит); при развитие в просвете бронхов гнойной и гнилостной микрофлоры будем иметь дело с гнойно-гнилостным бронхитом. Жидкий экссудат в полости бронхов при аускультации бронхов дает картину хрипов, если происходит сгущение, то при аускультации мы слышим сухие хрипы. Если воспалительный процесс в бронхах протекает продолжительное время, то происходит прорастание соединительнотканных элементов по всей толще бронхиальной стенки и по периферии бронхов (перибронхит), особенно это часто бывает при микозах. Воспаленные бронхи в отдельных местах суживаются (бронхостеноз) или расширяются (бронхоэктазия); при застаивание воспалительного экссудата в расширенных участках бронхов он начинает разлагаться, в результате у животных появляется неприятный запах из носа.
Клиническая картина. Острый катаральный бронхит у животных может протекать по типу макро — и микробронхита.
При макробронхите больное животное незначительно угнетено, аппетит ухудшен. Температура тела у больного животного с начала болезни может повыситься на 0,5- 1°С. При клиническом исследовании у крупного рогатого скота наблюдаем угнетение жвачки и отрыжки, у коров снижается удой. Со стороны органов дыхания одышки не отмечается. У лошадей появляется быстрая утомляемость и потливость. Для макробронхита характерен кашель, который вначале бывает коротким, сухим и болезненным. При кашле животного из носа выбрасывается слизистый секрет. При аускультации легких, в начале болезни слышно только усиленное, жесткое везикулярное дыхание, затем спустя 2-3 дня появляются крупно — и среднепузырчатые хрипы. Если в бронхах экссудат вязкий, то хрипы при аускультации могут быть сухими. У отдельных больных животных владельцы и обслуживающий персонал, крупнопузырчатые хрипы слышит на расстоянии. При перкуссии области легких никаких патологических изменений не находим.
У больного животного на 2-3 день заболевания из носа обслуживающий персонал и владельцы животного замечают появление сначала серозного, а затем слизистого и слизисто - гнойного истечения, количество которого увеличивается после кашля.
Проведение рентгенографии при остром бронхите изменений не дает. При исследовании крови отмечаем незначительный нейтрофильный лейкоцитоз со сдвигом влево, снижение количества эозинофилов, иногда моноцитоз.
При наличие у животного микробронхита заболевание протекает тяжелее. Температура тела у животного повышается на 1-2°С, дыхание становится учащенным, брюшного типа; у животного отмечаем вдыхательную одышку. Больное животное часто кашляет; кашель болезненный, слабый, незвучный, облегчения животному не приносит. При аускультации легких прослушиваются мелкопузырчатые влажные и сухие хрипы, усиленное и даже жесткое везикулярное дыхание. При проведении перкуссии легких выявляем викарную эмфизему со сдвигом границы легких назад на одно, иногда два ребра. При перкуссии по краям легочного поля устанавливаем коробочный оттенок перкуторного звука.
Диагноз. Диагноз на острый бронхит у животного ставят на основании собранного анамнеза болезни и комплекса клинических признаков (кашель, крупнопузырчатые хрипы при относительно хорошем общем состоянии говорят о наличии макробронхита). Тяжелое общее состояние, высокая температура тела, одышка, слабый и болезненный кашель, мелкопузырчатые хрипы - говорят о наличие микробронхита. Лабораторное исследование крови дает умеренный нейтрофильный лейкоцитоз с преобладанием молодых клеток, повышенную СОЭ.
Дифференциальный диагноз. Острый катаральный бронхит необходимо дифференцировать от бронхопневмонии используя данные перкуссии, аускультации и рентгенографии. Исключаем инвазионные заболевания (диктикаулез, метастронгилез), инфекционные сопровождающиеся симптомами поражения дыхательных путей и легких (пастереллез, сальмонеллез, инфекционный ринотрахеит, инфекционный атрофический ринит, парагрипп, аденовирусная инфекция и др.) путем проведения комплекса эпизоотологических, микробиологических, вирусологических и других специальных лабораторно- диагностических исследований.
Прогноз. Острый катаральный бронхит в виде макробронхита у больного животного в течение 10-15 дней заканчивается благоприятно, без осложнений. Микробронхит у животных протекает тяжелее, и прогноз должен быть осторожным, ввиду того, что может наступить осложнение бронхопневмонией.
Патологоанатомические изменения. Слизистая оболочка бронхов пятнисто - полосчато покрасневшая, покрыта геморрагиями, имеет матово - блестящий цвет, набухшая, иногда встречаются эрозии. В микроскоп находим увеличенное количество бокаловидных клеток, пролиферацию, некроз и слущенный эпителий, инфильтрацию эпителиального покрова и слизистой оболочки лейкоцитами. При геморрагическом бронхите заметна выраженная гиперемия, большое количество кровоизлияний, набухание слизистой оболочки, на слизистой оболочке имеется серозно - геморрагический выпот. Фибринозный бронхит сопровождается наличием серо-белого густого сливкообразного липкого налета, или рыхлых мягких сыроподобных серовато- желтого цвета отложений, или легко снимающихся тонких эластичных, подчас слоистых, фибринозных пленок. При надавливании на бронхи иногда фибринозные наложения можно выдавить из бронхов в виде ветвистых, трубчатых слепков. Слизистая оболочка набухшая, сильно покрасневшая, окрашена в темно - красный цвет, усеяна геморрагиями. Гнойный катаральный бронхит сопровождается обильным отделением жидкого или густого гнойного экссудата желтоватого цвета. Под микроскопом находим большое количество слущенных эпителиальных клеток, лейкоцитов и гнойных телец.
Лечение. Устраняют причину, вызвавшую у животных бронхит. Больных животных необходимо перевести в сухое, теплое, хорошо вентилируемое помещение, в котором следует постоянно поддерживать температуру на одном уровне. Животным перестают скармливать сыпучие, пыльные и раздражающие корма. Владельцы животных должны составлять рацион преимущественно из зеленых, жидких или увлажненных кормов.
Лечение больных животных должно быть комплексным с применением патогенетических и симптоматических средств. Для разжижения и ускорения выведения из бронхов воспалительного экссудата больным животным назначают отхаркивающие дезинфицирующие дыхательные пути лекарственные препараты. Хороший эффект дают ингаляции паров с прибавлением к ингалируемой жидкости дезинфицирующих веществ (креолина, скипидара, дегтя). Крупному рогатому скоту и лошадям в течение 5-7 дней подряд дают по 2-3 раза в день с жидким теплым кормом из расчета на 1кг массы тела аммония хлорид (крупным животным 30-50г, мелким 5-10г), терпингидрат - 0,01 -0,03г; натрия гидрокарбонат (крупным животным 30-50г, мелким 2-5г), карлсбарскую соль(крупным животным 50-100г, мелким 5-10г) и другие.
Собакам в качестве отхаркивающего применяют натрия гидрокарбонат, термопсис с теплым молоком и медом, минеральные воды (боржоми), настой ипекакуаны, пертуссин и др. Хорошее отхаркивающее действие оказывают ингаляции теплых водяных паров с натрием гидрокарбонатом, ментолом, настоем эвкалипта, нашатырно - анисовые капли и др. При сильном кашле назначают кодеин или дионин.
Наряду с отхаркивающими и рассасывающими средствами больным животным назначают средства неспецифической стимулирующей терапии (гидролизин, полиглобулины, гамма - глобулины, цитрированную кровь) и физиотерапию (обогревание грудной клетки лампами накаливания, диатермию, ультравысокочастотную терапию). Применяются растирания стенок грудной клетки скипидаром, банки и другие тепловые процедуры, при проведении которых необходимо исключить воздействия на больное животное холодных потоков воздуха, сырости и сквозняков. Для предупреждения развития патогенной микрофлоры в дыхательных путях, особенно при микробронхитах, применяют антибиотики и сульфаниламидные препараты, оптимально после предварительной подтитровки в ветлаборатории на чувствительность микроорганизмов к антибиотикам. Эффективна новокаиновая блокада звездчатого узла 0,25% или 0,5%-ным раствором новокаина в дозе соответственно 1 или 0,5 мл на 1 кг массы тела животного. Из симптоматических применяют сердечные и улучшающие пищеварение.
Профилактика. Профилактика бронхита должна быть направлена на соблюдение специалистами сельхозпредприятий и владельцами животных существующих зоогигиенических нормативов содержания и кормления животных. Необходимо обращать внимание на выращивание устойчивого к простудным заболеваниям молодняка. Шире использовать холодный метод выращивания и организации систематического моциона в течение года (при хорошей погоде). Животных, разгоряченных работой, владельцы должны оберегать от сквозняков, поения холодной водой, дождя, снега, сильных влажных ветров. Владельцы продуктивных животных должны на своих фермах содержать в исправности систему канализации и вентиляции, регулярно проводить механическую чистку и дезинфекцию помещений.
Запрещается использовать в корм пыльное и заплесневелое сено, плесневелые концентрированные корма.
Ларингит - острый или хронический воспалительный процесс в слизистой оболочке гортани и голосовых связках, чаще вирусной природы. Проявляется ощущением сухости, царапанья в горле, осиплостью или отсутствием голоса, «лающим» кашлем. У детей младшего возраста представляет опасность развитие ложного крупа - отека слизистой гортани, перекрывающего поступление воздуха. В основном прогноз благоприятный, возможен переход острой формы заболевания в хроническую.
МКБ-10
J37.0 Хронический ларингит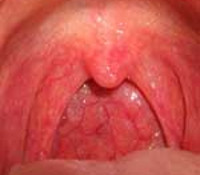
Прогноз и профилактика
Прогноз для здоровья и жизни при правильно подобранном полноценном лечении благоприятный. Адекватная терапия позволяет достичь состояния полной клинической ремиссии. Осложнения встречаются очень редко. Специфической профилактики в отношении этой болезни не разработано. Неспецифические превентивные мероприятия включают в себя избегание чрезмерных голосовых нагрузок и травматизации гортани, отказ от курения, употребления алкоголя и наркотиков, использование средств индивидуальной защиты при работе на вредных производствах, рациональное применение медикаментов, своевременное лечение сопутствующих заболеваний.
Хронический ларингит
Хронический ларингит может стать исходом острого ларингита или развиться в результате длительного воздействия раздражающих факторов (запыленность воздуха, вдыхание раздражающих веществ, курение и т. д.). У людей некоторых профессий (дикторов, лекторов, артистов) ларингит возникает в результате постоянного перенапряжения мышц и связок гортани.
Лечение
Следует исключить поддерживающие воспаление факторы, соблюдать правильный голосовой режим. Пациентам рекомендуют отказаться от курения, употребления спиртных напитков, острой, горячей и холодной пищи. Назначают теплое питье, физиопроцедуры (кварц, УВЧ, магнитотерапию), щелочные и масляные ингаляции.
Участки гипертрофии при хроническом гипертрофическом ларингите прижигают 5% нитратом серебра, большие узелки удаляют хирургическим путём. Проводят операцию по удалению избыточной ткани голосовых складок. Пациентам, страдающим хроническим атрофическим ларингитом, рекомендуют ежедневно смазывать гортань глицериновым раствором Люголя. Для смягчения корок и облегчения процесса их отхождения назначают аэрозольные препараты протеолитических ферментов (химотрипсин, химопсин).
Хронический катаральный ларингит - это воспаление слизистой оболочки гортани, которое сохраняется более 3-х недель, сопровождается отечностью тканей и гиперсекрецией слизистых желез. Проявляется осиплостью и изменением тембра голоса, его чрезмерной утомляемостью, парестезиями, ощущением инородного тела в горле, малопродуктивным или сухим кашлем. Диагностика базируется на анамнестических сведениях, результатах внешнего осмотра, непрямой ларингоскопии, лабораторных методик, при необходимости - компьютерной томографии. Лечение включает антибиотики, ингаляционную терапию, симптоматические и патогенетические препараты.
Общие сведения
Ларингит - острый или хронический воспалительный процесс в слизистой оболочке гортани и голосовых связках, чаще вирусной природы. Проявляется ощущением сухости, царапанья в горле, осиплостью или отсутствием голоса, «лающим» кашлем. У детей младшего возраста представляет опасность развитие ложного крупа - отека гортани, перекрывающего поступление воздуха. В основном прогноз благоприятный, возможен переход острой формы заболевания в хроническую.
Классификация
По характеру поражения выделяют катаральный, гиперпластический (ограниченный или диффузный) и атрофический хронический ларингит. У людей голосоречевых профессий развивается ограниченный гиперпластический ларингит (узелки голосовых связок, называемые также узелками певцов или узелками крикунов).
Осложнения
При распространении воспалительного процесса на подсвязочное пространство развивается острый стеноз гортани. У маленьких детей острый ларингит иногда сопровождается выраженным отеком слизистой оболочки гортани (ложный круп). Доступ воздуха затрудняется, ребенок задыхается, беспокоится, плачет. При тяжелом течении вследствие гипоксии может нарушаться работа мозга. Возможна потеря сознания и даже кома. Симптомы ложного крупа являются показанием для срочной госпитализации.
Диагностика
Основанием для постановки диагноза «хронический ларингит» служит клиническая картина и данные ларингоскопического исследования. При ларингоскопии пациента с хроническим катаральным ларингитом выявляется застойный отек и гиперемия слизистой оболочки гортани.
Характерная ларингоскопическая картина диффузного гиперпластического ларингита включает в себя отечность, гиперемию, утолщение слизистой оболочки, веретенообразное утолщение свободных краев голосовых связок. При ограниченном гипертрофическом ларингите наблюдаются симметричные узелковые образования. Просвет гортани заполнен густой слизью.
При ларингосокопическом осмотре больного с хроническим атрофическим ларингитом выявляется сухость и истончение слизистой оболочки гортани. Гортань покрыта густой слизью, образующей корки.
Диагностика
Постановка диагноза производится на основании комплексного анализа жалоб пациента, результатов физикальных и лабораторных тестов. При сборе анамнеза врач-отоларинголог выясняет потенциальные этиологические факторы, в том числе условия работы и профессию больного, сопутствующие заболевания, ранее перенесенные операции и травмы, употребление спиртных напитков, курение. Дальнейшая диагностическая программа включает в себя:
- Физикальный осмотр области шеи. При пальпации выявляются умеренно увеличенные передние и задние шейные группы лимфатических узлов. Во время разговора и при кашле определяется повышенная нагрузка на мускулатуру передней и боковой поверхности шеи.
- Непрямую ларингоскопию. При осмотре полости гортани визуализируется общее утолщение и закругленность свободного края голосовых складок, выраженная гиперемия и расширение сосудов на их поверхности и на задней стенке глотки. Слизистая оболочка последней может быть суховатой или излишне влажной, на некоторых участках определяется скопление слизи.
- Общие лабораторные тесты. В клиническом анализе крови присутствуют неспецифические воспалительные изменения: лейкоцитоз, сдвиг лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофильных лейкоцитов, увеличение СОЭ.
- Микробиологическое исследование. Назначается для идентификации патогенной микрофлоры с дальнейшим определением ее чувствительности к основным группам антибактериальных препаратов. В качестве материала для исследования используется отхаркиваемая при кашле мокрота или мазок, взятый со слизистой гортани.
- Компьютерную томографию. КТ шеи показана при невозможности полноценно дифференцировать ларингит с нагноившимся ларингоцеле, злокачественными новообразованиями регионарных анатомических структур. При хроническом воспалении гортани на томограмме отображается диффузное утолщение мягких тканей, при других патологиях процесс зачастую имеет односторонний, ограниченный характер.
Диагностика
Диагноз острого ларингита устанавливается отоларингологом на основании характерной клинической картины и результатов ларингоскопического исследования. При проведении ларингоскопии выявляется отек и разлитая гиперемия слизистой оболочки гортани, утолщение и гиперемия голосовых складок. На поверхности голосовых связок - кусочки мокроты. При гриппе иногда появляются кровоизлияния в слизистую оболочку.
В общем анализе крови определяется лейкоцитоз. При подозрении на бактериальную природу инфекционного агента проводится бактериологическое исследование отделяемого и смывов из ротоглотки.
Патогенез
Характерной патогенетической особенностью катаральной формы хронического ларингита является нарушение местного кровообращения в сочетании с метаплазией и классическими воспалительными изменениями покровного эпителия. Типичный для этой анатомической области цилиндрический эпителий замещается разновидностью плоского, затем разрыхляется и постепенно отторгается. Параллельно в подэпителиальных тканях возникает круглоклеточная инфильтрация.
Сочетание отека и клеточной пролиферации приводит к нарушению подвижности ресничек эпителия задней стенки гортани. В результате страдает одна из основных функций органа - дренаж слизи бронхиального дерева, из-за чего происходит ее скопление на голосовых складках. Это может сопровождаться ларингоспазмом, поражением эпителиального покрова по типу гиперкератоза, дискератоза, акантоза, атипией клеток.
Симптомы
Клиническая картина характеризуется длительным течением с регулярными обострениями и ремиссиями. Первым симптомом зачастую становится повышенная утомляемость голоса и незначительное изменение тембра. Потом возникают жалобы на осиплость разной степени выраженности, «огрубение» голоса, парестезии, которые сохраняются на протяжении всего дня. К ним присоединяется периодическое покашливание или сухой, реже - малопродуктивный кашель, ощущение сухости и наличия постороннего предмета в горле.
Эпизоды ларингоспазма, сопровождающиеся сильной инспираторной одышкой, развиваются относительно редко. Болевой и интоксикационный синдромы слабо выражены или отсутствуют. При контакте с холодным воздухом и другими раздражителями клинические проявления заболевания резко усиливаются.
Осложнения
При отсутствии своевременного полноценного лечения катаральный хронический ларингит переходит в атрофическую или гиперпластическую форму. Это приводит к прогрессированию имеющихся клинических симптомов, стойкой утрате голосовых функций или стенозу гортани с дыхательной недостаточностью. Реже происходит абсцедирование и формирование гнойника. Наличие очага хронического воспаления и нарушение дренажной функции способствуют развитию поражений нижерасположенных отделов трахеобронхиального дерева и легких - трахеитов, бронхитов, пневмоний. Метаплазия эпителиального покрова, в особенности - при трансформации в гиперпластическую форму является предраковым состоянием, которое становится причиной формирования злокачественных опухолей.
Классификация
В зависимости от характера и глубины поражения выделяют две формы острого ларингита:
- Острый катаральный ларингит. В процесс вовлекается слизистая оболочка, подслизистый слой и внутренние мышцы гортани.
- Острый флегмонозный ларингит. Гнойное поражение поверхностных слоев, мышц и связок гортани. Иногда поражаются хрящи и надкостница.
Лечение
Лечение острого ларингита проводится амбулаторно. При остром ларингите, возникшем на фоне ОРВИ, пациенту показан постельный режим. В других случаях освобождение от работы выдается только лицам, характер работы которых предполагает постоянные выступления (дикторы, артисты, педагоги, лекторы и т.д.).
Пациентам с острым ларингитом рекомендуют по возможности не разговаривать. При разговоре следует говорить как можно тише, но не шепотом, произнося слова на выдохе. Из рациона исключают острую, холодную и горячую пищу. Запрещают курить или принимать спиртное. При густой вязкой мокроте назначают отхаркивающие средства (экстракт тимьяна жидкого, калия бромид, экстракт корня алтея) и препараты, разжижающие мокроту (амброкслол, бромгексин, ацетилцистеин). Рекомендуют пить теплую щелочную воду. Для уменьшения воспаления применяют паровые ингаляции и согревающие полуспиртовые компрессы на область шеи. Местно используют аэрозольные антибиотики. Выполняют отвлекающие процедуры (горчичники, умеренно горячие ножные ванны). При длительном течении острого ларингита и неэффективности лечения проводится антибиотикотерапия.
Прогноз благоприятный. В отдельных случаях возможен переход острого ларингита в хронический.
Лечение хронического катарального ларингита
Используется комплексный терапевтический подход, включающий в себя местные и системные фармакологические средства, физиотерапевтические процедуры. Лечение начинается с устранения этиологического фактора, назначения голосового покоя и диеты из нераздражающих продуктов. Далее в зависимости от клинической ситуации применяются:
- Системная терапия. Ведущую роль играют антибактериальные препараты широкого спектра действия. Группы выбора - пенициллины и макролиды. В последующем проводится коррекция антибиотикотерапии в соответствии с результатами микробиологического исследования. При необходимости назначаются муколитические средства, антациды и/или ингибиторы протоновой помпы, НПВС, обволакивающие препараты.
- Местное лечение. Заключается в использовании компрессионных ингаляторов с симпатомиметиками, топическими глюкокортикоидами. Это позволяет купировать кашель, местную отечность слизистых. Дополнительно применяются масляные растворы, также обладающие обволакивающим эффектом, местные антисептики и антибиотики.
- Физиотерапия. Показана только в период ремиссии. В амбулаторных условиях проводится фоноэлектрофорез по Крюкову-Подмазову с аугументином и преднизолоном. Эффективным считается санаторно-курортное лечение в условиях сухого прибрежного климата.
Острый ларингит
Острый ларингит редко развивается, как самостоятельное заболевание. Обычно является одним из проявлений ОРВИ, кори, гриппа, коклюша, скарлатины и ряда других заболеваний. Носит сезонный характер.
Риск развития острого ларингита увеличивается при общем или местном переохлаждении, вдыхании запыленного воздуха и раздражающих веществ, перенапряжении голосовых связок, курении, желудочно-пищеводном рефлюксе, злоупотреблении спиртными напитками. В качестве факторов риска могут выступать возрастные изменения гортани (деформация голосовых связок, недостаточное увлажнение слизистой, атрофия мышц).
Общие сведения
Хронический катаральный ларингит - распространенное отоларингологическое заболевание. Согласно статистическим данным, эта патология составляет до 35% всех воспалительных поражений области гортани. Чаще страдают представители мужского пола, соотношение больных мужчин и женщин составляет порядка 1,5-2:1. Специалисты отмечают, что в последние годы прослеживается тенденция к уменьшению этого коэффициента. Вероятнее всего, это связано с увеличением числа курящих женщин. Патология чаще диагностируется у лиц старше 60 лет. Повышение количества обострений заболевания характерно для осенне-зимнего периода.

Симптомы
Заболевание начинается остро на фоне полного здоровья или небольшого недомогания. Пациенты предъявляют жалобы на сухость, жжение, щекотание, царапанье в гортани. Иногда возникает ощущение инородного тела, появляется судорожный поверхностный кашель или болезненность при глотании. Голос «садится», становится грубым и сиплым.
Возможно развитие афонии, при которой пациент может говорить только шепотом. Температура тела нормальная или субфебрильная. Через некоторое время кашель становится влажным, при кашле отделяется большое количество слизистой или слизисто-гнойной мокроты. Продолжительность острого ларингита - 7-10 дней. В большинстве случаев наступает выздоровление. Возможен переход в подострый или хронический ларингит.
Симптомы
Общее состояние не нарушено. Пациенты отмечают охриплость, чувство саднения и першения в горле, быструю утомляемость голоса. Периодически появляется кашель с мокротой. Симптомы усиливаются при обострении процесса.
Причины
Катаральная форма воспаления слизистых оболочек гортани связана с активацией имеющейся условно-патогенной и проникновением патогенной микрофлоры, чаще всего - стафилококков и стрептококков. Это происходит на фоне влияния различных экзогенных и эндогенных способствующих факторов, понижающих местные и общие защитные силы организма. К ним относятся:
- Значительные голосовые нагрузки. Являются одной из ведущих причин хронического ларингита. В группу риска входят лица, чья профессиональная деятельность связана с длительным или чрезмерным использованием голоса: преподаватели, диспетчеры, певцы, работники шумных производств, строители.
- Вредные привычки. Воспаление слизистой оболочки гортани может провоцироваться злоупотреблением алкогольными напитками, наркотическими веществами и табачными изделиями.
- Ирритация слизистой гортани. Раздражение слизистых может быть обусловлено контактом с бытовыми и производственными химическими веществами, постоянным вдыханием дыма, запыленного, чрезмерного холодного или горячего воздуха. В эту группу также относят лучевую терапию области шеи.
- Патологии верхних дыхательных путей. Микробной контаминации тканей гортани способствуют имеющиеся очаги хронической инфекции: тонзиллиты, синуситы, риниты, фарингиты, кариозные зубы. Кроме того, в группу включают нарушение носового дыхания при искривлении носовой перегородки, разрастании аденоидных вегетаций и пр.
- Ларингофарингеальный рефлюкс. Провоцирующим фактором выступает как физиологический рефлюкс, так и сопутствующая ГЭРБ. Заброс кислого желудочного содержимого в дыхательные пути сопровождается раздражением и воспалительными реакциями слизистых оболочек.
- Травматические повреждения. Ларингит вызывают закрытые и открытые травмы шеи, проникновение инородных тел в просвет гортани, перенесенные оперативные вмешательства в этой области, частые бронхоскопии и длительные интубации трахеи.
- Лекарственные средства. Некоторые препараты способны травмировать слизистую или провоцировать ее сухость, что способствует развитию воспалительных изменений. К таковым относятся мочегонные, антигипертензивные и антипсихотические средства, Н1-гистаминоблокаторы, ингаляционные глюкокортикостероиды.
Читайте также:
- Приемные мамы для животных - фото
- 4 интересных факта про овчарку из легендарного советского фильма «Ко мне, Мухтар»
- Отравление животных льняными жмыхами: патогенез, клинические признаки, диагноз, лечение, профилактика
- Северный длинношерстный вомбат доклад
- 1 августа стартует традиционная благотворительная акция помощи приютским животным

