Коровье бешенство (губчатая энцефалопатия): симптомы и лечение
Обновлено: 18.09.2024
Экономический ущерб. ГЭ КРС нанесла европейским странам громадный экономический ущерб, ввиду того, что было уничтожено около 4 миллионов голов крупного рогатого скота. Только одна Великобритания понесла экономический ущерб в сумме 7 миллиардов фунтов стерлингов.
Эпизоотологические данные. В естественных условиях к ГЭ КРС восприимчив крупный рогатый скот, особенно в 4-х летнем возрасте. Источником возбудителя инфекции являются больные и находящиеся в инкубационном периоде животные. Факторами передачи возбудителя инфекции являются продукты убоя овец, больных скрейпи, и КРС больного ГЭ.
Течение и симптомы болезни. Инкубационный период составляет от 2,5 до 8 лет, в отдельных случаях он может растягиваться до 25-30 лет. Течение болезни прогрессирующее, без ремиссий. Болезнь протекает без повышения температуры тела животного, при сохраняющемся аппетите. Несмотря на нормальный аппетит, у коров снижается молочная продуктивность. Клиническое проявление болезни характеризуется признаками поражения центральной нервной системы. При ГЭ выявляем три типа нервных явлений.
Первый тип нервных явлений сопровождается развитием у животных чувства страха, нервозности, агрессивности, скрежета зубами, беспокойства, боязливости. Вышеперечисленные симптомы встречаются у 98% больных животных.
Второй тип нервных явлений характеризуется наличием у больных животных двигательных расстройств: рысистые движения, «загребание передними конечностями», «подкашивание» задних ног, приподнятый хвост
При третьем типе нервных явлений происходит нарушение чувствительности, когда у больных животных отмечаем гиперстезию при шуме, прикосновении и свете. Продолжительность болезни от нескольких недель до 12 месяцев и больше. Болезнь всегда заканчивается смертью животного.
Патологоанатомические изменения. При вскрытии павших животных характерные патологоанатомические изменения либо отсутствуют, либо слабо выражены).
Диагноз. Для диагностических исследований в лабораторию посылают:
Патологический материал (головной мозг) берут от животных с клиническими признаками поражения центральной нервной системы). При этом мозг для исследований необходимо брать у животных сразу после их убоя или гибели.
Специфическая профилактика. При ГЭ КРС не вырабатывается ни клеточного, ни гуморального иммунитета, поэтому до сегодняшнего дня в мире не создано никакой вакцины.
Лечение. Лечение неэффективно, прогноз при заболевании неблагоприятный.
Профилактика. Основой профилактики для благополучных стран являются: недопущение завоза из неблагополучных зон или стран племенного скота, мяса, консервов, субпродуктов и полуфабрикатов, мясо-костной муки, спермы, эмбрионов, технического жира, кишечного сырья и других продуктов и кормов животного происхождения от жвачных; тщательный контроль за закупками племенного скота и биологических тканей, особенно из неблагополучных стран; запрет скармливания жвачным животным мясо-костной и костной муки от крупного рогатого скота и овец.
Неизлечимая губчатая энцефалопатия крупного рогатого скота характеризуется необратимыми изменениями тканей мозга под воздействием прионов - особых белков животного происхождения. В процессе развития патологии происходит поражение центральной нервной системы животного, финал - смерть в 100% случаев. Инкубационный период заболевания у коров длится от 2,5 до 8 лет.
Лечение коровьего бешенства
При всестороннем изучении губчатой энцефалопатии, лекарство, способное избавить людей и животных от мук и смерти, до сих пор не разработано. Впрочем, как и не установлена точная причина развития заболевания в живых организмах.

Ученые пробовали способствовать выработке иммунитета у КРС и человека к коровьему бешенству, но данные попытки успехом не увенчались. Препараты, предназначенные для уничтожения вирусов, тоже не принесли желаемых результатов.
В настоящее время при обнаружении признаков коровьего бешенства применяется лишь симптоматическое лечение. К нему относится прием препаратов для снятия судорожного синдрома и против эпилепсии.
Изучение и поиск эффективного лекарства от коровьего бешенства продолжается по сей день. Но единственное, чего смогли достичь специалисты - уменьшить скорость разрушения и гибели инфицированных клеток.
Заражение коровьим бешенством
Несмотря на обширное распространение инфекции среди КРС, заражение коров друг от друга практически исключено. Ученые уверяют, что болезнь возникает в организме животных спонтанно. А вот человек заразиться от коровы вполне может, употребляя в пищу продукты от заражённых особей.
В странах Соединенных Штатов и Великобритании данная болезнь очень распространена и представляет собой большую угрозу. Поэтому власти предусмотрели ряд мер, которые предполагают развитие вспышек заболевания и уменьшение числа инфицированных.
Одно из таких правил обязывает владельцев пускать больных коров на убой, а мясо утилизировать (обычно его сжигают на огне). Иногда представители специальных служб прибегают к насильному изъятию инфицированного скота и его убою. Данные меры препятствуют попаданию в продажу заражённых продуктов, а значит и инфицированию людей.

Общие сведения
Болезнь Крейтцфельдта-Якоба очень редкое заболевание. Ранее в литературе указывалось, что частота его встречаемости примерно 1 случай на 1 млн. человек населения. Однако в 90-х годах прошлого века начали отмечаться случаи так называемого нового варианта болезни Крейтцфельдта-Якоба, связанного с заражением от крупного рогатого скота и названного «коровьим бешенством». Только в Англии за 5 лет от этого заболевания умерло 86 человек. Наиболее распространена болезнь Крейтцфельдта-Якоба среди людей в возрасте 65-70 лет и старше. Однако в новом варианте болезнь Крейтцфельдта-Якоба зачастую поражает лиц молодого возраста. Относительно высокий уровень заболеваемости отмечается в Англии, Израиле, Чили и Словакии.
Нарушение движения и постоянный испуг
Инкубационный период болезни длится в среднем от 2,5 до 8 лет. Как правило, болеют животные в возрасте от 2 лет и старше. У больных коров не снижается аппетит, не повышается температура, однако уменьшаются удои. При заболевании происходит полное и необратимое поражение центральной нервной системы, длящееся от нескольких недель до года и более.
Губкообразная энцефалопатия у КРСНаблюдаются следующие симптомы губкообразной энцефалопатии:
- постоянная напуганность животного (корова боится проходить в ворота, не может преодолеть простейшее препятствие);
- нервозность и беспокойство, переходящие в агрессию по отношению к человеку или соплеменникам;
- скрежет зубами;
- подергивания отдельных конечностей или всего тела;
- активные махи ушами, облизывание морды, стремление чесать голову о различные предметы;
- двигательные нарушения (рысистые движения, заплетающиеся ноги, падения при резких поворотах, приподнимание хвоста), общее ослабление задней части тела животного;
- повышенная чувствительность при шуме, прикосновениях.
Губчатая энцефалопатия - неизлечимое заболевание. Известны лишь единичные случаи ремиссии и ни одного случая выздоровления.
Губкообразная энцефалопатия у КРСПрофилактика и меры предосторожности
В странах, где вспышек заболевания губчатой энецефалопатии обнаружено не было, мерами профилактики является запрет на использование мясокостной муки из овец для производства комбикормов. Ограничивается и жестко контролируется ввоз скота и продуктов переработки коровьих туш, например, кожа, кости, жир. Осуществляется лабораторная проверка семенного материала, делаются пробы мозга павших коров старше 3 лет с целью исследования на наличие губчатых образований.
Губкообразная энцефалопатия у КРСВ странах, подвергшихся эпидемии губчатой энцефалопатии, запрещается использовать добавки животного происхождения в кормах для крупного рогатого скота. Говяжьи субпродукты нельзя употреблять в пищу. Также проводится глубокая диагностика больных животных, а зараженные туши коров обязательно сжигаются.
Для обеззараживания инструментов, использовавшихся для вскрытия или препарирования тканей, применяют длительное вываривание под давлением в автоклавах. Помогает вымачивание в растворах натрия или хлорной извести либо сжигание, если материал инструментов горюч. Утилизацию туш коров осуществляют сжиганием. Возможно захоронение на скотомогильниках в бетонных резервуарах с пересыпанием дезинфицирующей смесью.
Губкообразная энцефалопатия у КРСДля исключения риска пищевого заражения не следует употреблять в пищу говяжьи субпродукты, такие как мозг, почки, кишечник.
Симптомы болезни Крейтцфельдта-Якоба
В большинстве случаев болезнь Крейтцфельдта-Якоба характеризуется постепенным развитием, однако возможно подострое или острое начало. Примерно в 30% случаев болезнь Крейтцфельдта-Якоба начинается с продромальных симптомов: раздражительности, рассеянности, головных болей, нарушений сна, головокружения, ухудшения памяти, снижения зрения, безынициативности, снижения либидо, изменения поведенческих реакций. Возможно эпизодическое возникновение эйфории и/или беспричинного страха, отрывистые бредовые или галлюцинаторные переживания. Из неврологических нарушений в продромальном периоде наблюдаются: шаткость во время ходьбы, парестезии, расстройство высших функций коры головного мозга (алексия, акалькулия и пр.). Описаны несколько случаев, когда болезнь Крейтцфельдта-Якоба дебютировала с появления корковой слепоты.
В стадии развернутых клинических проявлений болезнь Крейтцфельдта-Якоба характеризуется прогрессирующим спастическим параличем (параплегией или гемиплегией), атаксией, эпилептическими припадками. Возникают экстрапирамидные нарушения: мышечная ригидность, атетоз, тремор. Практически у всех больных наблюдаются миоклонии — быстрые неритмичные сокращения отдельных мышц. Чаще всего отмечается миоклонус губы и века. Наблюдаются вторично генерализованные миоклонические приступы. Появляется и нарастает ярко выраженная деменция, сопровождающаяся нарушениями речи вплоть до ее полного распада. Новый вариант болезни Крейтцфельдта-Якоба отличается преобладанием психиатрической симптоматики и расстройств чувствительности. В 100% случаев он сопровождается мозжечковыми нарушениями, в то время как при спорадической болезни Крейтцфельдта-Якоба расстройства функции мозжечка наблюдаются лишь в 40% случаев.
В терминальной стадии болезнь Крейтцфельдта-Якоба характеризуется глубокой деменцией. Пациенты не контактны, находятся в состоянии прострации, утрачен контроль над функцией тазовых органов. Наблюдаются гиперкинезы, выраженные мышечные атрофии, нарушения глотания, пролежни. Возможна гипертермия и эпилептические приступы. Смерть наступает в коматозном состоянии на фоне децеребрационной ригидности и выраженной кахексии.
Меры предосторожности
Россией принят ряд мер, направленных на предотвращение заражения КРС бешенством:
- Исключение наличия возбудителя болезни в импортном мясе, кормах для скота и кормовых добавках. Но определить наличие инфекции в мясе невозможно, поэтому данная мера подразумевает положительное либо отрицательное решение по ввозу в страну мяса из-за границы.
- Ветеринарный контроль за качеством продуктов на пропускных пунктах в Россию. Но так как их 291, то сделать это тоже довольно трудно.
- Запрет на ввоз мяса коров и баранов на территорию России из Англии, Швейцарии, Франции и некоторых стран Западной Европы.
- Ограничение на ввоз в Россию из стран Западной Европы КРС для разведения.
Вообще, для человека, желающего обезопасить себя от заражения коровьим бешенством, существует только один способ - полный отказ от мяса парнокопытных животных. Это касается и мясосодержащих блюд - гамбургеров, различных полуфабрикатов и др.
Симптомы заболевания у человека
Чаще всего, болезнь Крейтцфельдта-Якоба поражает людей престарелого возраста, людей, склонных к заболеваниям мозга. В последнее время отмечены факты проявления коровьего бешенства у людей среднего возраста.
Можно выделить три основных стадии развития коровьего бешенства у человека.

Лечение болезни Крейтцфельдта-Якоба
В современной медицине подходы к лечению болезни Крейтцфельдта-Якоба находятся в стадии активной разработки. Общепринятые противовирусные препараты, а также пассивная иммунизация и вакцинация людей и животных выявились неэффективными. Отмечено, что блокирующее действие на синтез патологических прионов в инфицированных нейронах оказывает Брефелдин А, а блокаторы кальциевых каналов продлевают жизнь инфицированных клеток. Обычно пациенты, имеющие болезнь Крейтцфельдта-Якоба, получают симптоматическое лечение. Оно направлено на купирование миоклонических приступов и экстрапирамидных нарушений, в связи с чем применяются антиэпилептические и противопаркинсонические лекарственные средства.
О вреде для человека
Если заражение все-таки произошло, у человека появляется риск развития спастического псевдосклероза или болезни Крейтцфельдта-Якоба. Это разновидность прионной болезни приводит людей к смерти в 85% случаев при протекании в легкой форме. Если форма тяжелая, летальный исход гарантирован.
Губкообразная энцефалопатия у КРСНедуг способен поразить человека любой расы, пола и возраста. Чаще встречается в Полинезии из-за ритуального обычая съедать мозг умершего соплеменника. При этом прионы в большом количестве поступают в организм каннибала.
Механизм развития заболевания сходен с таковым у крупного рогатого скота. Прионы модифицируют форму молекул белка, блокируют обменные процессы, активизируют избыточную выработку активных веществ, и клетка губит саму себя. Попав в головной мозг, прионы вакуолизируют цитоплазму нейронов. При заболевании возможно лишь симптоматическое лечение, процент смертности больных очень высок.
Губкообразная энцефалопатия у КРСА как вы бережете свой скот от этой болезни? Напишите об этом в комментарии.
Поделитесь информацией, которую узнали в статье, со своими друзьями в соцсетях.
Болезнь Крейтцфельдта-Якоба — редко встречающееся дегенеративное заболевание головного мозга, связанное с накоплением в нейронах патологического белка приона. Клинически болезнь Крейтцфельдта-Якоба проявляется слабоумием, пирамидными и экстрапирамидными нарушениями, миоклониями, симптомами поражения мозжечка и нарушением зрения. Диагноз болезни Крейтцфельдта-Якоба основывается на совокупности клинических симптомов, данных ЭЭГ, анализа цереброспинальной жидкости, МРТ и ПЭТ головного мозга, а также морфологического исследования образца тканей мозга, полученного в результате биопсии или посмертно. Эффективное лечение болезни Крейтцфельдта-Якоба пока не найдено. Заболевание имеет 100% летальный исход.
МКБ-10
A81.0 Болезнь Крейтцфельдта-Якоба
Вторая стадия
По мере развития заболевания симптомы усиливаются и приобретают более серьёзный характер:
- паралич конечностей;
- дрожь в теле;
- невозможность управления мышцами и телом;
- приступы эпилепсии;
- деменция;
- психические отклонения;
- нарушения речи.
Диагностика заболевания у людей
У людей срезы тканей для анализа проводят с гланд или с помощью спинномозговой жидкости. Но для точности поставленного диагноза важны и другие исследования. В первую очередь уточняется район проживания человека, предшествующие контакты с КРС, полный перечень симптомов и жалоб.
Кроме опроса, к пациенту применяют такие виды исследования:
- Электроэнцефалограмма (ЭЭГ).
- Исследование головного мозга (компьютерная томография).
- Магнитно-резонансная томография (МРТ).
- Забор спинномозговой жидкости для исследования.
- Биопсия головного мозга.
В среднем, между появлением начальных признаков болезни и установлением верного диагноза может пройти примерно год.
Прогноз болезни Крейтцфельдта-Якоба
Болезнь Крейтцфельдта-Якоба является фатальным заболеванием. Продолжительность жизни большинства больных не превышает 1 год с момента начала клинических проявлений; а средняя длительность составляет 8 месяцев. Лишь 5-10% заболевших живут в течение 2 и более лет. Наследственная болезнь Крейтцфельдта-Якоба в среднем длится около 26 месяцев.
Даже спустя более 100 лет после начала изучения болезни, называемой коровьим бешенством, ученые не смогли разработать от нее действенное лекарство. Хотя определить возбудителя все-таки удалось. Данным вопросом вплотную занимались немецкие ученые Якоб и Крейтцфельдт. В дальнейшем коровье бешенство, затронувшее человеческий организм, обрело официальное название именно по их фамилиям - болезнь Крейтцфельдта-Якоба.

Причины
Установлено, что болезнь Крейтцфельдта-Якоба имеет инфекционный характер. Заражение может произойти при пересадке зараженных прионами тканей, через нейрохирургический инструмент и препараты крови, при введении некоторых гормональных препаратов (человеческого гонадотропина для лечения бесплодия и соматотропина для терапии гипопитуитаризма). Болезнь Крейтцфельдта-Якоба новой формы может развиваться после употребления в пищу мяса заболевших животных (коровы) или носителей инфекции (овец и коз).
В результате ряда исследований стало известно, что болезнь Крейтцфельдта-Якоба связана с проникновением в организм инфекционного белка — приона. В норме в клетках головного мозга человека содержится здоровый прион, имеющий несколько другое строение. Инфекционный прион, попадая в организм человека не разрушается, а с током крови поступает в головной мозг и откладывается на поверхности нейронов. Его взаимодействие с нормальными прионами мозговой клетки приводит к тому, что они изменяют свою структуру, постепенно трансформируясь в патогенную, подобную инфекционному приону, форму. Патогенные прионы образуют бляшки и приводят к гибели нейрона.
Болезнь Крейтцфельдта-Якоба имеет достаточно длительный инкубационный период, связанный с временем, необходимым для проникновения инфекционных прионов в мозговую ткань и патогенной трансформации здоровых прионов. Длительность инкубационного периода напрямую зависит от способа заражения. При инфицировании тканей головного мозга зараженным хирургическим инструментом болезнь Крейтцфельдта-Якоба развивается через 15-20 месяцев. При инфицировании через имплантированные в околомозговые структуры ткани (например, твердую мозговую оболочку, роговицу глаза) инкубационный период может длиться до 5,5 лет. При внутримышечном введении инфицированных лекарственных препаратов (например, гонадотропина, соматотропина, содержащих бычий тромбин гемостатиков) болезнь Крейтцфельдта-Якоба начинает проявляться спустя 12,5 лет.
Отмечаются также наследственные формы болезни Крейтцфельдта-Якоба, связанные с генетическими нарушениями, приводящими к образованию патологических прионов.
Диагностика
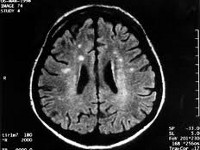
Клиническая диагностика заболевания основана на сочетании прогрессирующей в течение 2-х лет деменции, пирамидных и экстрапирамидных расстройств, миоклоний, мозжечковых расстройств и нарушений зрения. Для уточнения диагноза невролог назначает инструментальные методы обследования: электроэнцефалографию (ЭЭГ), ПЭТ и МРТ головного мозга, люмбальную пункцию. В сомнительных случаях для установления диагноза болезнь Крейтцфельдта-Якоба производят стереотаксическую биопсию головного мозга.
На ЭЭГ на фоне сниженной биоэлектрической активности у большинства больных наблюдаются периодические или псевдопериодические острые волны. Отмечается билатеральная, фокальная или генерализованная миоклоническая активность, которая в начальной стадии определяется у половины больных, а в терминальной стадии выявляется в 100% случаев спорадической болезни Крейтцфельдта-Якоба. Новый вариант заболевания часто протекает без существенных изменений ЭЭГ-паттерна.
При проведении МРТ головного мозга в Т2-режиме определяется так называемый «симптом медовых сот» - участки повышенного сигнала, исходящие от подкорковых ганглиев и таламуса. Зачастую выявляются признаки атрофических изменений мозжечка и коры головного мозга, расширение желудочков и боковых цистерн мозга. ПЭТ диагностирует зоны пониженного метаболизма, локализующиеся в подкорковых ядрах, полушариях мозжечка и коре мозга.
Люмбальная пункция в обязательном порядке проводится пациентам с подозрением на болезнь Крейтцфельдта-Якоба. Она позволяет оценить давление ликвора и произвести исследование цереброспинальной жидкости. Отсутствие патологических изменений ликвора позволяет дифференцировать болезнь Крейтцфельдта-Якоба от многих других заболеваний ЦНС.
Наиболее достоверным методом диагностики является морфологическое исследование образцов мозговой ткани, которые могут быть получены прижизненно путем биопсии или при аутопсии после смерти пациента. Применение иммуноцитохимического метода позволяет обнаружить в исследуемом материале отложения патологического белка — приона.
О болезни
Коровье бешенство еще называют губчатой энцефалопатией. Её родина - Англия. Она является инфекционной и долгое время на слуху у заводчиков, фермеров и держателей личных подсобных хозяйств. Данное название заболевание получило по последствиям, которое оно оказывает на организм КРС, а в первую очередь, на центральную нервную систему.
Под влиянием инфекции, животные:
- начинают вести себя странно;
- не способны управлять своим организмом;
- перестают контролировать поведение;
- теряют ориентацию на местности и в окружающем пространстве.
Важно! Зачастую внешние проявления болезни у коров напоминают поведение душевнобольных людей.
Диагностика коровьего бешенства
Для диагностирования и подтверждения диагноза «губчатая энцефалопатия» у мертвых коров берут срез с конкретных частей мозга. Исследовать мозг живых особей не представляется возможным. Под микроскопом определяется наличие или отсутствие отверстий, появляющихся в случае поражения болезнью.
Также из полученного материала выделяют прионные белки. Изучение их структуры позволяет определить наличие заболевания. Если молекулы приона склеены между собой, связаны тончайшими нитями, это означает, что животное погибло именно от бешенства.
Современная наука разработала инновационный иммунологический метод выявления коровьего бешенства. Специальные антитела совмещают с прионами и наблюдают. Если антитела начинают взаимодействовать с белками головного мозга коровы, это значит, что инфекция присутствует в организме животного. При отрицательной реакции на взаимодействие антител и белков, диагноз «коровье бешенство» считается неподтвержденным.
Дифференциальная диагностика
Дифференциальную диагностику болезни Крейтцфельдта-Якоба необходимо проводить с лобно-височной деменцией, герпевирусным энцефалитом, болезнью Альцгеймера, мультиинфарктной деменцией (слабоумием, развивающимся после повторных ишемических и геморрагических инсультов), хроническим менингитом, арахноидитом, нормотензивной гидроцефалией, энцефалопатией Хашимото, сопровождающей некоторые случаи аутоиммунного тиреоидита, и др.
Условия и причины развития
Губкообразная энцефалопатия вызывается прионами, белковыми инфекционными частицами, имеющими микроскопические размеры и высокую устойчивость к физическому и химическому воздействиям. Инфекционность зараженного мозга сохраняется при термообработке, облучении рентгеновскими волнами, вымачивании в растворах ферментов и многих других процедурах, обычно приводящих к ликвидации инфекции.V1pI
Инфекционная природа прионов была подтверждена американским биохимиком Прусинером в 1982 году. В результате его исследований обнаружилось, что прионы, являясь видоизмененными мутантами протеина, не содержат нуклеиновых кислот, что в корне отличало их от всех ранее изученных вирусов. Губкообразная энцефалопатия крупного рогатого скота возникает в результате изменения формы молекул белка, при этом прионы попадают в организм, как правило, при поедании зараженного комбикорма.
О заражении и развитии заболевания
Считается, что прионы, попав в организм коровы, сначала находятся в лимфосодержащих органах, таких как селезенка. Затем поступают в мозг. Прионы изменяют форму молекул обычного белка, которые встраиваются в клеточную мембрану нейронов головного мозга, приводя к синтезу патогенных прионов. Они не усваиваются организмом и приводят к выводу из строя нейронов.
При этом происходит вакуолизация тканей мозжечка и стволового отдела мозга, называемая энцефалопатией. Вакуоли имеют круглую или яйцевидную, реже неправильную форму. Ткани мозга становятся похожими на губку, что и вызвало такое название заболевания. При этом воспаления мозга при энцефалопатии у коровы не наблюдается.
Губкообразная энцефалопатия у КРСНаибольшая концентрация прионов наблюдается в головном и спинном мозге, прилегающих к ним позвонках, селезенке, лимфоузлах, глазных яблоках. Концентрация минимальна в мясе, коже, костях туловища и конечностей коровы.
Таким образом, при употреблении в пищу мяса зараженного губкообразной энцефалопатией скота риск заболевания практически исключен, вследствие пренебрежимо малого содержания в нем прионов.
Ошибки в погоне за прибылью
Несмотря на то, что сейчас губкообразная энцефалопатия распространилась по всему миру, причины заболевания коров могут быть различны. Так, в Великобритании, например, это случилось из-за увеличения объемов производства при переработке зараженных овечьих голов на мясокостную муку.
Другой причиной повсеместного распространения болезни стало изменение способов обработки сырья при стерилизации. Точнее, термическую обработку материалов животного происхождения заменили обычной просушкой с применением органических растворителей. Такой способ во второй половине XX века стали применять многие заводы, занимающиеся утильсырьем.
Губкообразная энцефалопатия у КРСКроме того, на практике стали применять более ранний отъем телят от вымени коровы. Это делалось с целью увеличения объемов производства молока для продажи. В итоге малышей интенсивно кормили мясокостной мукой, зараженной опасной инфекцией.
Термальная стадия
Данный этап развития заболевания зачастую приводит к смерти человека.
Симптомы этой стадии:
- нарушение функции глотания;
- паралич всего тела;
- невозможность управлять телом;
- состояние прострации;
- кома.

Виноват опасный комбикорм
Губкообразная энцефалопатия крупного рогатого скота распространилась вследствие переработки голов зараженных скрейпи овец на мясо-костную муку. Ее обильно добавляли в комбикорма для коров и быков, что позволило скрейпи преодолеть видовой барьер за счет больших объемов поступления в организм коров. Заражение чаще происходило в молочных хозяйствах, поскольку телят стремились раньше отнять от матери и перевести на комбикорм. Наиболее пострадала от болезни популяция молочной голштино-фризской породы, причем в основном заболевали коровы, а не быки.
Замечены случаи заражения данной болезнью содержащихся в зоопарках антилоп, сернобыков, употребляющих в пищу зараженную скрейпи мясо-костную муку, и даже домашних кошек, питающихся мясными консервами из переработанных овечьих голов. В лабораторных условиях было проведено успешное заражение энцефалопатией свиней, коз, мармозеток и других животных.
Губкообразная энцефалопатия у КРСЭкономический ущерб
Таким образом, мясо попало в пищу людей. Согласно прогнозам, из-за этого около 7 тысяч человек в мире могут заболеть сходной по действию на организм болезнью Крейтцфельдта-Якоба. С момента обнаружения заболевания уже умерло около 200 человек.
Губкообразная энцефалопатия у КРСЭкономический ущерб усугубляется 100% смертностью коров от губкообразной энцефалопатии.
Способы заражения бешенством
Форма бешенства, развивающаяся в организме человека названа болезнью Крейтцфельдта-Якоба. Исследования этих ученых показали, что путей инфицирования коровьим бешенством может быть несколько:
- Во время переливания крови.
- При использовании хирургических инструментов, которые не были обработаны должным образом. На них могли остаться частички зараженных клеток.
- Во время пересадки инфицированных тканей КРС.
- При использовании в пищу говядины, мяса коз, овец, не прошедшего качественную тепловую обработку.
Человек не может заразиться от других людей. Это может произойти лишь в случае употребления мяса больных бешенством коров в качестве еды. Хотя такие случаи известны и зафиксированы в Новой Гвинее. Там от болезни Крейтцфельдта-Якоба умирают аборигены. Происходит это из-за того, что небольшие племена периодически проводят ритуалы, связанные с каннибализмом. Поедая части человеческого тела, люди заражаются смертельной болезнью.
Начальная
Изначально коровье бешенство проявляется у людей в виде таких признаков:
- головокружения и боли в голове;
- рассеянное внимание, раздражительность;
- нарушение сна;
- падение остроты зрения;
- плохое настроение;
- нежелание действовать;
- снижение уровня памяти;
- снижение сексуального влечения;
- появление галлюцинаций;
- несвязная, бессмысленная речь;
- нарушение координации движений.
Причины заболевания бешенством
Существуют некоторые разработки, которые указывают на предполагаемые причины развития данного заболевания. Но до настоящего времени уверенности в данных предположениях у ученых нет.
Одна из версий предполагает, что инфекцией коровы могут заразиться через корма, которые предназначены для их вскармливания. В них могли содержаться зараженные клетки и микрочастицы коровьих инфицированных тел.
Достигая мозга коров, прионы вызывают изменения, характеризующиеся появлением мелких отверстий в тканях головного мозга, что придает им губчатую структуру. Данное явление можно рассмотреть под микроскопом.
Далее изменения в мозговых отделах влияют на организм в целом, провоцируя впоследствии смерть животного.
Важно! Другая причина заболевания кроется в наследственной предрасположенности. В организме животного или человека накапливаются аномальные прионы (неправильно развитые). С возрастом они разрушают структуру мозга.

Российские методы диагностики
С 1998 года в Россию (г. Владимир) было доставлено ультрасовременное дорогостоящее оборудование. Оно предназначалось для выявления инфекции по мозговым срезам.
В настоящее время в лабораторию в город Владимир привозят образцы срезов из разных регионов России. На анализ одного образца требуется более 2 недель.
Есть сведения, что за последние годы для изучения в лабораторию поступило около 1000 срезов для исследования, но ни в одном из них заражённых прионов не было обнаружено.

История распространения болезни
По некоторым данным заболевание было обнаружено в 1965 году. Однако официально задокументировано было в Великобритании лишь в ноябре 1986 года. Болезнь «бешеной» коровы, как ее окрестили в то время, заразила порядка 200 тысяч голов крупного рогатого скота.
Губчатой (или губкообразной) энцефалопатией заболевание было названо в 1987 году группой исследователей под руководством Уэллса, поскольку одним из явных симптомов болезни являлась губчатость структуры нейронов и серого вещества мозга. С 1990 года началось распространение болезни во Франции, Швейцарии и других странах Европы. В результате завоза зараженного поголовья скота случаи заболевания были зафиксированы также в Омане, Израиле, Канаде, Японии и Австралии.
Губкообразная энцефалопатия у КРСВ настоящее время считается, что развитие губкообразной энцефалопатии КРС вызвано преодолением межвидового барьера возбудителем скрейпи овец. Он попадает в комбикорм для коров вместе с содержащей его мясо-костной мукой.
Диагностика и патологоанатомические признаки болезни
При жизни особи диагностировать губкообразную энцефалопатию до настоящего времени не удается. Диагноз ставится лишь при посмертном вскрытии животного. Вследствие невозможности выработки антител при заражении, у коров методы анализа крови или других физиологических жидкостей не разработаны.
Патологоанатом делает заключение на основании результатов микроскопии препаратов мозга и лимфосодержащих органов. При исследовании с помощью микроскопа обнаруживается губкообразование или вакуолизация цитоплазмы нейронов. Также дают результаты гистологические методы, электронная микроскопия и намеренное заражение лабораторных мышей частицами мозга павшего животного.
Губкообразная энцефалопатия у КРСПри диагностике губчатой энцефалопатии стремятся исключить такие болезни, как энцефалит, бешенство, столбняк, недостаток магнезии, кальция, ботулизм, отравления ядами, мышьяком, ртутью и другими веществами.
Классификация
Практическая неврология классифицирует болезнь Крейтцфельдта-Якоба с учетом ее клинической формы. В соответствии с этим выделяют: подострую спонгиоформную энцефалопатию, отличающуюся быстрым течением и диффузным поражением мозговой коры; классическую (дискинетическую) форму, представляющую собой сочетание пирамидных и экстрапирамидных симптомов со слабоумием (деменцией); промежуточную форму болезни Крейтцфельдта — Якоба, характеризующуюся преобладанием мозжечковых и подкорковых расстройств; амиотрофическую форму, двигательные и речевые расстройства при которой напоминают клинику бокового амиотрофического склероза.
Различают также наблюдавшуюся ранее спорадическую форму заболевания и новый вариант болезни Крейтцфельдта-Якоба («коровье бешенство»).
Факты о губчатой энцефалопатии
Коровье бешенство является очень серьёзным заболеванием как для КРС, так и для человека.
Стоит выделить несколько примечательных фактов об этом заболевании, которые не должны оставаться без внимания:
- Болезнь не заразная. Корова не может заразиться от других представителей парнокопытных, а человек не способен заразиться от других людей.
- Молоко заражённой коровы пригодно для употребления в пищу человеком, так как не содержит поражённые прионы. А вот молоко, полученное, от овец опасно и способно вызвать губчатую энцефалопатию.
- Поражение мозга болезнью происходит таким образом, что при детальном изучении он становится похож на губку, откуда болезнь и получила свое название.
В последнее время случаи заболевания губчатой энцефалопатией значительно сократились. На данную статистику повлияли принятые государством меры предосторожности ввоза в страну заражённых продуктов и живого скота, а также распространение доступной информации о заболевании среди населения. Значительную роль сыграл запрет на использование животного белка при изготовлении кормов для скота.

Прионные болезни - группа нейродегенеративных заболеваний человека и животных, этиологически связанных с особым инфекционным белком - прионом. Эти заболевания характеризуются тяжелым прогрессирующим течением и неизбежным смертельным исходом.
А теперь немного истории.
Впервые термин "спонгиозная (губкообразная, губчатая) энцефалопатия" был применен в 1957 году исландским ученым Б. Сигурдссоном при описании заболеваний овец на острове Исландия, которые отличались от всех известных заболеваний четырьмя признаками: необычно продолжительным (до нескольких лет) инкубационным периодом; медленно прогрессирующим (месяцы и годы) характером течения; необычностью поражения органов и тканей; неизбежным смертельным исходом. Б. Сигурдссон объединил такие заболевания под общим названием "медленные инфекции".
Три года спустя впервые было описано куру - неизвестное ранее заболевание, встречающееся у дикарей с привычками ритуального каннибализма на острове Новая Гвинея, проявляющееся нарушением координации движений и дрожанием. Клиническая и патологоанатомическая симптоматика куру у людей была сходна с таковой при болезни овец, известной с 1700 года - скрепи. В 1966 году Гайдушеком на обезьянах (шимпанзе) была доказана инфекционная природа куру. В 1967 году исследователями были опубликовали данные, согласно которым в мозге зараженных вирусом куру шимпанзе были обнаружены: "губчатость" серого вещества головного мозга, увеличение числа вспомогательных клеток (астроглии), гибель нейронов в ряде отделов мозга.Эти морфологические признаки (с определенными вариациями) характерны для всех прионных болезней человека и животных.
В дальнейшем губкообразная энцефалопатия была обнаружена у людей, страдающих болезнью Крейтцфельда-Якоба, синдромом Герстманна-Штреусслера, фатальной семейной бессонницей. В конце прошлого столетия эксперты ВОЗ прогнозировали возможность значительной эпидемии нового варианта болезни Крейтцфельда-Якоба в ближайшие 10 лет. Но в последние 5 лет, к счастью, наметилась явная тенденция к снижению прироста заболевания.
Большую загадку и, соответственно, интерес представляет тот факт, что некоторые варианты прионных болезней могут иметь инфекционную природу (например, вызываются пересадкой твердой мозговой оболочки или применением экстрактов тканей, содержащих гормон роста и гонадотропин), другие - имеют наследственный характер, а третьи никак не связаны ни с наследственностью, ни с инфекционной передачей.
Во всех случаях виновником заболеваний является собственный дефектный белок - прионный белок, который превращается в инфекционный аналог - прион. Прион как бы "заставляет" окружающие его нормальные молекулы прионного белка принимать патологическую форму, и этот процесс носит характер цепной реакции. По меткому выражению профессора Стэнли Прузинера, "доктор Джекил превращается в мистера Хайда". Дефектный прионный белок обладает аномальными свойствами, он контагиозен и фатален для любых близлежащих нейронов.
Профессор С. Прузинер получил в 1997 году Нобелевскую премию по физиологии и медицине за доказательство существования нового биологического инфекционного агента - приона, не содержащего ДНК или РНК, способного переносить информацию и преодолевать видовой барьер.
В настоящее время унифицированы диагностические критерии прионных болезней, ведется работа по их выявлению и изучению. Достижения молекулярной биологии последних лет дают надежду глубже понять причину болезни и механизмы патологической трансформации прионного белка и, главное, - найти эффективные средства для лечения этих смертельных заболеваний. Предварительные результаты экспериментальных исследований на клеточных культурах весьма обнадеживающи, и не исключено, что некоторые "антиприонные" соединения могут в ближайшие 5 лет стать объектом первых клинических испытаний.

В разгар пандемии коронавируса европейцы не раз и не два поругают китайцев: мол, если бы те не ели всякую экзотику, то опасный вирус не перепрыгнул бы к нам от летучих мышей. А затем скажут: мы, европейцы, не такие. На право считаться самой высокой цивилизацией мира могли бы претендовать британцы, если бы не одно но. Знаете ли вы, почему граждане Туманного Альбиона, родившиеся и жившие в UK до 1996 года, не могут быть донорами крови в Европе?
Как известно, Британия — родина капитализма. Сначала жители королевства начали строить паровые машины, потом стали машинами ткать одежду. Скорость производства выросла, стоимость продукта упала. В том же духе и остатки сельского хозяйства во второй половине ХХ века перевели на промышленную основу: максимум дохода, минимум непродуктивных отходов.
В число которых входили кости крупного рогатого скота. С них догадались счищать остатки мяса и доставать костный мозг. Всё это измельчать и продавать как «мясо механической обвалки». Сами кости сушить и перемалывать на костную муку, которую скармливали тем же коровам, а также добавляли в корм для домашних животных.
В тех самых шахтах, из которых первые, пока стационарные паровые машины выкачивали воду, канареек использовали для определения метана — газа без запаха и цвета. Канарейки умирали первыми, давая возможность шахтерам убежать. В конце XX века роль канареек стали играть коты. И сначала один кот, потом второй погибли от непонятной болезни — поначалу они ходили заплетающимися ногами, кружились на месте и наконец умирали.
Подобная болезнь нервной системы — почесуха овец (когда овцы начинали расчесывать себе бока до крови) — известна у этих парных млекопитающих еще с середины XVIII века, но в 1990-х у котов она была обнаружена впервые. Поскольку было известно, что почесуха овец людям не передается, Министерство сельского хозяйства Великобритании рекомендовало не обращать на нее внимания, и британская говядина считалась абсолютно безопасной.
Хотя к концу 1990-х Маргарет Тэтчер уже давно не была премьер-министром, в нашем рассказе мы не можем обойтись без упоминания ее имени. Дело в том, что после Второй мировой войны в Британии был принят закон о школьном питании, который гласил, что в школьных обедах должно содержаться 50% необходимых детям калорий. В 70-е это было уже 30%, а потом Тэтчер и вовсе убрала этот минимум. Во времена ее правления государство выделяло всё меньше денег на школьные обеды (бесплатные для самых бедных детей). И теперь мы уже знаем, куда пошла костная мука больных коров и кто регулярно питался «мясом механической обвалки» — дети.
Первые случаи «коровьего бешенства» у людей были зафиксированы в 1996 году [1]. Симптомы включали депрессию, тревожность, галлюцинации. Симптомы быстро прогрессировали до проблем с координацией движений и речи. Затем наступала деменция, судороги и смерть. В среднем болезнь длилась 14 месяцев, средний возраст заболевших был 28 лет.
Отметим, что у людей похожее заболевание — болезнь Крейтцфельдта — Якоба — наблюдалось и раньше. Известно, что оно поражает людей в возрасте старше 50 и является генетическим. Другое подобное заболевание, куру, обнаружили у аборигенов Новой Гвинеи, у тех был обычай есть мозг умерших родственников. Итак, спонтанную природу болезни Крейтцфельдта — Якоба никто не отрицал, но каков же механизм ее передачи?
Исследователь куру Стенли Прузинер (Stanley B. Prusiner, американский профессор неврологии и биохимии, лауреат Нобелевской премии 1997 года) предположил, что болезнь передается без участия нуклеиновых кислот, только через белок. Ему долго не верили, поскольку «центральная догма молекулярной биологии» Фрэнсиса Крика гласила, что информация может передаваться к белкам только от нуклеиновых кислот (ДНК и РНК). В данном случае после долгих лет дебатов «догма» модифицировалась в формулу «белок → белок».
Почесуха овец, «коровье бешенство» и куру относятся к прионным заболеваниям (напомним, что «прион — это белок с аномальной третичной структурой, способный катализировать конформационное превращение гомологичного ему нормального клеточного белка в себе подобный»). В этих случаях один белок, рецептор нервной системы PrPSс, переходит из нормальной, растворимой формы в неправильную (прион), которая складывается в длинные нити.

Нити не способны выполнять функцию белка, но приводят к развитию симптомов болезни. Более того, от нитей отрываются кусочки, способные переводить нормальный белок в ненормальный. «Коровье бешенство», которое пересекло видовой барьер, показало, что заражение прионами возможно.
Как обычно, после появления первых случаев заболевания его развитие проецировали в бесконечность, но с 2005 года наметился явный тренд к падению числа случаев, которых никогда не было слишком много — десятки.
С тех пор Британия, наученная горьким опытом, отказалась от использования костной муки и «мяса механической обвалки». Казалось бы, можно спать спокойно. Но осталось целых три проблемы: маленькая, побольше и совсем большая.
Маленькая состоится в том, что в критической точке белка PrP есть два варианта аминокислоты — валин и метионин. Все заболевшие «коровьим» бешенством имели сочетание валин / метионин. У аборигенов сочетание аминокислот другое, и развитие болезни у них занимало 50 лет. Неизвестно, сколько людей, бывших детей, получавших те самые школьные обеды и покупавших непрожаренные бургеры в «Макдоналдсе», заболеют «коровьим бешенством» в пожилом возрасте. Но вряд ли этот всплеск будет заметен на фоне цунами деменции [2].
Проблема побольше вызвана тем, что прион передается не только через мясо, но и через клетки крови [3]. Именно поэтому британцам запрещено сдавать кровь в Европе, есть ограничения и в самой Британии. Каннибализма среди британцев не замечено, но поскольку люди с еще не диагностированным заболеванием сдавали кровь, потенциально они могут появиться у любого, кому в 1980-1990-е переливали кровь в Британии. Исследования удаленных аппендиксов показали, что один из 2000 британцев имеет в своих организмах накопления прионной формы PrP [4].
И самая большая проблема, обнаруженная в ходе исследования «коровьего бешенства», описывается так: поскольку в прионах нет нуклеиновой кислоты, они не убиваются методами обычной хирургической стерилизации, «переживая» автоклавирование. Неизвестно, сколько людей несут в себе скрытую прионную инфекцию и сколько из них передали ее в больнице.
И наконец, появляются данные о том, что нейродегенеративные заболевания, болезнь Альцгеймера и Паркинсона, в которых наблюдаются похожие на прионы скопления белка, также заразны [5].
Получается, что там, где дело касается безопасной еды, британцы оказались ничем не лучше китайцев, хотя их подвела не традиция, а наоборот, технический прогресс. И, увы, никто не может поручиться, что новые заболевания, связанные со стремлением человека расширить свое меню нашими меньшими собратьями, не появятся и в России.
Литература
1. Creutzfeldt-Jakob Disease Fact Sheet (National Institute of Neurological Disorders and Stroke).
2. Abigail B. Diack, Mark W. Head, Sandra McCutcheon, Aileen Boyle, Richard Knight, et. al.. (2014). Variant CJD // Prion. 8, 286-295.
3. Alexander H. Peden, Mark W. Head, L. Ritchie Diane, E Bell Jeanne, W Ironside James. (2004). Preclinical vCJD after blood transfusion in a PRNP codon 129 heterozygous patient // The Lancet. 364, 527-529.
4. Abigail B. Diack, Robert G. Will, Jean C. Manson. (2017). Public health risks from subclinical variant CJD // PLoS Pathog. 13, e1006642.
5. Alison Abbott. (2016) The red-hot debate about transmissible Alzheimer’s // Nature. News feature.
6. Joseph R. Berger, Erick Weisman, Beverly Weisman (1997) Creutzfeldt-Jakob Disease and eating squirrel brains // The Lancet. 350, 907, 9078, P642.
7. Richard F. Marsh, Anthony E. Kincaid, Richard A. Bessen, Jason C. Bartz (2016) Interspecies Transmission of Chronic Wasting Disease Prions to Squirrel Monkeys (Saimiri sciureus) // Journal of Virology. 79 (21), 13794-13796.
Губчатая энцефалопатия (Bovine Spongiform Encephalopathy, BSE) или коровье бешенство - прионная болезнь, которая входит в одну группу с такими болезнями как скрепи овец и коз, хроническая болезнь истощения у оленей (олени-зомби), болезнь Крейтцфельда-Якоба у людей. Как и все прионные болезни, коровье бешенство опасно длительным инкубационным периодом и может проявиться через 5-8 лет после заражения.
Коровье бешенство впервые диагностировали в Великобритании в 1985 году, и еще некоторое время ушло на определение болезни. Заражение такого большого количества скота произошло из-за употребления кормов, содержащих мясокостную муку с прионными белками.
Болезнь наносит очень серьезный экономический ущерб. В Великобритании было уничтожено около 4 миллионов голов КРС; нанесен серьезный экономический и репутационный удар по сельскому хозяйству.
Благодаря введённым МЭБ жестким мерам по контролю за применением кормов животного происхождения, перемещению животных и регулярной послеубойной диагностики, коровье бешенство практически исчезло. Иногда регистрируются единичные случаи.
Доказано, что прионы губчатой энцефалопатии передаются людям, вызывая болезнь Крейтцфельда-Якоба.
- Вид животного: КРС
- Категория болезни: Болезнь нервной системы
- Зооантропоноз: Да
- Заразная: Да
- Лечится: Нет
- Природно-очаговое: Нет
- Возрастные группы: Все
Крупный рогатый скот. Болеют коровы, быки заражаются реже.
Болезнь регистрируется практически во всех европейских странах, странах Азии, Ближнего Востока, в Южной и Северной Америке, Японии и Австралии.
Происхождение, течение и пути распространения болезни все еще требуют научного исследования.
Коровье бешенство вызывается особым видом белка - прионом. Этот белок имеет самоподдерживающуюся измененную форму. Попадая в организм дефектный белок заставляет окружающие его нормальные белки принимать такую же форму. Такой процесс носит характер цепной реакции и приводит к образованию больших или гроздеобразных вакуолей в нейронных клетках, а ткань мозга приобретает губчатую структуру. Эти изменения носят необратимый характер.
Уникальность приона в том, что он не имеет в своей структуре наследственной информации и при совпадении конфигурации полипептидной цепи белка, способен преодолевать видовой барьер. Это подтверждается экспериментом по заражению мышей прионами овец (скрепи). Предполагается, что эпидемия в Великобритании в 1985-1986 годах началась с приобретения крупной партии мясокостной муки, сырьем для которой стали зараженные скрепи овцы.
📌Существует два штамма:
- Классическое коровье бешенство. Передается через зараженный прионами корм. Предполагается, что заболевают молодые животные, а потом болезнь медленно развивается с необратимыми последствиями.
- Атипичное коровье бешенство. Возникает спонтанно, и пока не известно, каким образом происходит заражение. Заболевают только старые животные. Заражение через корм в этом случае исключено. Предполагается, что у старого животного организм перестает поддерживать постоянство внутренней среды и белки самостоятельно начинают сворачиваться в форму приона.
Коровье бешенство внесено в список МЭБ, и все страны обязаны сообщать о случаях появления этой болезни. На страну накладываются карантинные ограничения: запрещается экспорт скота, мясных, молочных и других продуктов с добавками животного происхождения.
Коровье бешенство необходимо дифференцировать от энцефалита, бешенства, столбняка, отравлений.
-
;
- Потеря продуктивности;
- Нарушение координации движений;
- Повышенная чувствительность к резким звукам и прикосновениям;
- Агрессивное поведение;
- Тремор;
- Двигательная заторможенность.
🔴Картина при вскрытии
Серьезных изменений в теле при вскрытии не обнаруживают, за исключением случаев сильного истощения.
Губчатые поражения ограничиваются головным и спинным мозгом.
На гистологическом срезе тканей мозга четко видны заполненные жидкостью пустоты. В клетках видны одиночные или множественные вакуоли.
Диагностика проводится по клиническим признакам.
В настоящее время нет анализа позволяющего достоверно прижизненно подтвердить заболевание коровьим бешенством.
Диагноз ставится посмертно на основе гистологического исследования продолговатого мозга.
Диагноз подтверждается иммунохимическим или иммуногистохимическим методом обнаружения специфического прионного белка в ткани продолговатого мозга.
Прион как источник бешенства
Во время подробного изучения болезни специалисты смогли выделить источник бешенства - некий белок прион, который вызывает генную мутацию в организме. Ученые выяснили, что источником приона выступают представители крупного рогатого скота.

Но оказалось, что для развития бешенства не нужны никакие внешние носители. Исследователи выдвинули версию о том, что болезнь способна возникать неожиданно, не имея на то причин. Кроме того, они уверены в том, что болезнь прогрессирует, появляются новые виды, новые симптомы и последствия.
Доказано существование приона в человеческом организме, однако он имеет другое строение. Попадая из внешней среды в кровь человека, прион достигает головного мозга. После скрещивания с человеческими прионами структура белка меняется. Вновь образовавшийся прион формирует бляшки на нейронах, что приводит к их гибели.
Кроме головного мозга, прионы у заражённой особи могут располагаться в спинном мозге, частях глаз, а также в лимфатических узлах, селезенке, костном мозге и даже в крови.
Никакие антибактериальные препараты, радиационные и ультрафиолетовые лучи не способны убить прион. Не страшны ему и высокие температуры, поэтому термообработка мяса заражённой бешенством коровы не гарантирует того, что оно безопасно для приема в пищу человеком. Установлено, что для истребления приона-возбудителя нужна температура более 1000 градусов.
Читайте также:
- Представляют ли летучие мыши опасность для человека
- Что делать, если у поросенка отказали задние ноги, совет ветеринара: фото и описание причины
- Как выглядят всем известные животные беременными
- Кубинский амазон: описание, цена, уход и содержание, кормление
- Нутрицевтики в ветеринарии: применение при ДКМП

