Нарушения опорно-двигательного аппарата
Обновлено: 05.10.2024
В основе системных врожденных (генерализованных) заболеваний аппарата опоры и движения лежат генетически обусловленные хромосомные аберрации, имеющие наследственный характер. Дефекты первичной закладки и нарушения различных периодов развития эмбриона ведут к несовершенному хондро- и остеогенеза, а это приводит к возникновению системных врожденных пороков.
Ранняя диагностика системных заболеваний затруднена, потому что детский скелет имеет много хрящевых элементов, еще недостаточно оссифицированный, и признаки заболевания, как правило, проявляются в процессе роста ребенка. На первом году жизни обнаруживают лишь хондродистрофию, несовершенный остеогенез и гиперостоз (А. Л. Нечволодова и соавт., 1990).
Строение и функции, которые выполняет опорно-двигательный аппарат
Опорно-двигательная система состоит из костей, суставов и мышц, соединенных связками и сухожилиями. Она отвечает не только за нашу способность двигаться.
Диагностика

Выявить заболевания опорно-двигательного аппарата способен только специалист после предварительного осмотра и изучения результатов обследований. Поставить точный диагноз помогают следующие методы диагностики:
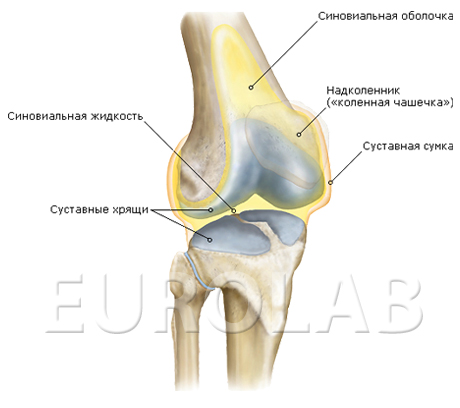
исследование синовиальной жидкости.
В пожилом возрасте высока вероятность возникновения следующих заболеваний опорно-двигательного аппарата:артрит - дегенерация суставных тканей;
остеохондроз - дистрофические нарушения в суставных хрящах;
остеопороз - снижение плотности костей;
остеомаляция - недостаточная минерализация костной ткани;
миастения - мышечная слабость;
мышечная дистрофия - утрата способности к сокращению;
грыжа межпозвоночных дисков - разрыв фиброзного кольца и выпячивание вещества диска;
неврит - воспаление периферического нерва.
Причины патологии опорно двигательного аппарата
Есть прямая зависимость между техническим прогрессом и ростом болезней, связанных с костно-мышечным аппаратом. Транспорт, средства связи, механизация и автоматизация труда — все это облегчает жизнь современного человека и в то же время вредит его здоровью. Чем больше меняется его образ жизни, чем меньше он двигается, тем выше для него риск патологии костно-мышечной системы.
Главный фактор, провоцирующий развитие болезней опорно двигательного аппарата — это недостаточная физическая активность. Ежедневные занятия физкультурой за 5 месяцев увеличивают плотность костей при остеопорозе почти на 4%.
Кроме малоподвижного образа жизни, вызвать болезни опорно двигательного аппарата могут:
- перенесенные и хронические болезни внутренних органов (пневмония, язвенная болезнь, патология органов малого таза и т.д.);
- родовая травма;
- стоматологические нарушения (неправильный прикус, дисфункция ВНЧС и др.);
- эндокринные нарушения;
- патология обмена веществ;
- тяжелый физический труд и чрезмерные нагрузки;
- хронические травмы, микроповреждения;
- инфекции;
- вредные факторы окружающей среды;
- генетические болезни.
Почему важна помощь медицинской сестры
Столь серьезные заболевания позвоночника часто проявляются у пожилых людей и могут привести не только к ограничению двигательной активности, но и к инвалидности. В таких случаях без помощи медицинской сестры им просто не обойтись. Она не только поможет пациенту с передвижением, когда это будет необходимо.
Также она поможет более точно сформулировать синдромы пациента для того, чтобы доктору было легче назначить необходимые обследования и потрачено меньше времени, которое при таких заболеваниях играет не малую роль.
Задачей медицинской сестры является донести до пациента необходимость прохождения обследований и сдачи всех нужных анализов.
Опорно-двигательная система человека представляет собой совокупность костей, суставов, суставных мышц и сухожилий. При возникновении нарушений начинаются проблемы с передвижением и проявлением активности. В результате человек постепенно утрачивает способность свободно выполнять привычные действия, в результате чего снижается работоспособность. По этой причине пожилые люди, страдающие от проблем с опорно-двигательным аппаратом, нуждаются в правильном лечении и уходе.
Симптомы и признаки
В зависимости от вида заболевания опорно-двигательного аппарата проявляются определенные симптомы. Выявить болезни костно-мышечной системы можно по следующим признакам:
припухлость в области пораженного участка;
переломы при незначительных ударах;
снижение мышечной массы;
воспаление мягких тканей;
опухоли и другие новообразования;
онемение пальцев верхних и нижних конечностей;
нарушения дыхательной функции.
Несовершенный остеогенез
Несовершенный остеогенез — системное заболевание скелета, при котором очень часто возникают переломы костей. Оно характеризуется триадой клинических симптомов: переломами костей, голубизной склеры, снижением слуха. Различают внутриутробную, врожденную (детскую) и позднюю (юношескую) формы заболевания. Суть патологии заключается во врожденной недостаточности остеобластической функции периоста.
Корковое вещество костей истонченное, прочность их снижена, что является причиной патологических переломов без значительного усилия (во время игр, при одевании ребенка и т.п.). Рост костей в длину не нарушается. Переломы локализуются преимущественно в диафизе длинных костей и ребрах. Есть случаи надломов и неполных переломов костей, быстро срастаются. При отсутствии должного лечения могут неправильно срастись кости.
Лечение при свежих переломах костей консервативное или оперативное. Важно восстановить нормальную ось сегмента конечности. Больным назначают кальция глицерофосфат (1-3 раза в день в течение 3-4 мес), кальцитрин (внутримышечные инъекции по 3 ЕД детям до 3 лет, а старшим по 5 ЕД в течение 10 дней) курсами с интервалом 2-3 мес, ретинол, кальциферолы, токоферолы, электрофорез кальция хлорида, магнитотерапию, массаж, ЛФК и общеукрепляющее лечение. Если кости неправильно срослись, применяют корригирующую остеотомию и интрамедуллярный металлоостеосинтез. В связи с тем, что кость быстро срастается, применять аппаратный остеосинтез нецелесообразно.
Причины заболеваний опорно-двигательного аппарата
Почему могут возникать поражения ОДА:
- Большие физические нагрузки (активные занятия спортом, тяжелая физическая работа, труд в огороде) без надлежащего восстановления и отдыха. При увеличении нагрузки на суставы хрящ сустава быстро стареет. Он теряет эластичность, на поверхности сустава появляются шероховатости и трещины. Возникают боли и деформация суставов.
- Другая крайность – гиподинамия. Это снижение двигательной активности – настоящая беда техногенного общества. В зданиях пользуемся лифтом, на сидячую офисную работу едем на транспорте, вечера проводим у телевизора. Результат – лишний вес, дряблые мышцы и, как следствие, заболевания суставов.
- Травмы и воспалительные заболевания. Последствия травм, полученных в юности, с возрастом приводят к возникновению серьезных проблем с ОДА. Причиной возникновения воспалительного процесса в суставах могут стать сквозняки, сырость, переохлаждение.
- Недостаток в рационе витаминов и микроэлементов. Употребление в пищу фастфуда, столь популярного у горожан, приводит к ожирению и возникновению заболеваний опорно-двигательного аппарата.
- Аутоиммунные нарушения, колебания гормонального фона.
- Воздействие длительного стресса и отрицательных эмоций.
- Ношение неудобной обуви на высоком каблуке. Такая обувь, особенно в юном возрасте, приводит к сколиозу.
Виды заболеваний
Медицина различает два типа заболеваний: первичные (развиваются самостоятельно) и вторичные (как следствие полученных травм). К первичным заболеваниям относятся:
- Остеохондроз — самая частая проблема. В местах сдавливания межпозвоночных дисков происходит сдавливание нервов, что постепенно приводит к деформации и смещению позвонков. Чаще всего диагностируется у мужчин 40–60 лет.
- Болезнь Бехтерева — воспалительный процесс в межпозвонковых суставах. Поврежденные участки сжимаются, сокращаясь в размерах и провоцируя неестественный прогиб в пояснице.
- Ревматоидный артрит — системное заболевание воспалительного характера. Поражает мелкие суставы конечностей, постепенно деформация становится более выраженной, движения затрудняются.
- Подагра — заболевание проявляется на фоне нарушения обмена веществ. Чаще всего диагностируется у мужчин, ведущих нездоровый образ жизни. Провоцирует нарушение и деформацию суставов. Постепенно переходит в хроническую форму, вовлекая в процесс и другие суставы.
Травмы также воздействуют на опорно-двигательный аппарат. Подавляющее число приходится на профессиональных спортсменов. При чрезмерной нагрузке на отдельные области, связки и мышцы происходят разные виды травм. К ним относятся:
- Ушибы — повреждения мягких тканей, сопровождаемые отеком, покраснением и гематомами.
- Растяжения — для этого типа травм характерны растяжение и разрыв связок. В зависимости от тяжести повреждения, делятся на три типа.
- Вывихи — нарушения, при которых суставные поверхности смещаются.

Функции опорно двигательной системы
Постуральная: отвечает за вертикальное положение тела и равновесие.
Функция опоры: обеспечивает поддержку внутренним органам.
Защитная: предохраняет от повреждений жизненно важные органы: череп — головной мозг, грудная клетка — сердце и легкие.
Функция движения: обеспечивает перемещение тела в пространстве, моторику рук, мимику.
Амортизирующая: смягчает действие ударной силы на внутренние органы при ходьбе, прыжках.
Кроветворная: красный костный мозг находится в ребрах, грудине, тазовых костях.
Обменная: участвует в метаболизме кальция, фосфора, железа и других микроэлементов.

Какие бывают заболевания опорно-двигательного аппарата
Заболевания опорно-двигательного аппарата - это большая группа патологий. Симптомы, которые вы можете испытывать, специалисты, которых вам нужно посещать, и лечение, которое вы будете получать, весьма разнообразны. Это зависит от того, какие процессы происходят в опорно-двигательном аппарате. Это могут быть обменные патологии, аутоиммунные, дегенеративно-дистрофические, воспалительные или травматические, поражение онкологическим процессом.
К наиболее распространенным заболеваниям костей у взрослых и детей относятся:
Остеопороз. Это одно из наиболее распространенных заболеваний костей, которое включает потерю костной массы, что приводит к ослаблению плотности и прочности костных тканей. Результатом становятся переломы, возникающие от незначительной нагрузки. Остеопороз - это невидимое заболевание, которое часто наносит вред, даже если люди не подозревают о его наличии. Более 30 миллионов человек в нашей стране либо страдают остеопорозом, либо имеют высокий риск его развития.
Метаболические заболевания костей. Это нарушения прочности костей, вызванные дефицитом минералов или витаминов (таких как витамин D, кальций или фосфор), что приводит к аномальной костной массе или структуре. Остеомаляция (размягчение костей), гиперпаратиреоз (гиперактивность железы, ведущая к потере костного кальция), костная болезнь Педжета (аномально большие, ослабленные кости) и нарушения развития костей у детей - все это различные типы метаболических заболеваний костей.
Переломы. Острые переломы обычно возникают в результате травмы, хотя могут быть связаны с раком костей. Переломы во многом зависят от демографических характеристик пациентов. Например, детские кости более гибкие и упругие, а переломы заживают быстрее. Дети чаще получают переломы запястья при падении во время занятий спортом или во время игры. Пожилые люди более уязвимы для падений и травм бедра из-за проблем с равновесием, и, поскольку их кости могут быть более хрупкими, с большей вероятностью сломаются шейка бедра или плеча.
Стресс-переломы. Стресс-переломы, также называемые переломами от перегрузки, чаще встречаются у таких активных людей, как бегуны, тяжелоатлеты или профессиональные борцы.
Рак кости. По данным Национального института рака (США), опухоль, которая возникает в кости, называемая первичным раком кости, встречается редко и составляет менее 1% всех диагностированных новых видов неоплазий. Рак, который распространяется на кости из других частей тела, встречается чаще, например, метастатические опухоли в силу рака простаты или груди. Множественная миелома, разновидность рака крови, нарушает функцию костного мозга и образование новой кости в бедрах, тазу, ребрах, плечах и позвоночнике, повышая риск переломов.
Сколиоз. Аномальное, боковое искривление позвоночника, которое при взгляде сзади имеет S- или C-образную форму, называется сколиозом. Сколиоз обычно диагностируется у подростков или детей, но может сохраняться и во взрослой жизни.
Типы заболеваний суставов:
Артрит. Это ведущая причина инвалидности во всем мире. По данным экспертов, к 2040 году почти у 40 миллионов взрослых в стране будет диагностирована какая-либо форма артрита. Артрит делится на две основные категории: остеоартрит и аутоиммунное заболевание суставов. У них разные причины и симптомы, и они требуют разных подходов к лечению. Наиболее распространенные поражения суставов включают следующее:
Остеоартроз. Наиболее распространенный тип артрита - это «изнашиваемая», дегенеративная форма (остеоартроз), частота которой увеличивается с возрастом. Хрящ, который обычно смягчает сустав, со временем разрушается, что приводит к скованности и боли, особенно при движении. При артрите тазобедренного сустава и артрите коленного сустава становится труднее ходить, поскольку нарастает боль и уменьшается гибкость. Взрослые в возрасте от 50 и старше более склонны к развитию этого хронического прогрессирующего заболевания, а женщины более уязвимы в отношении развития артроза в силу физиологических и поведенческих особенностей.
Ревматоидный артрит. Это аутоиммунное заболевание, поражающее слизистую оболочку суставов. На поверхностях суставов в больших количествах накапливаются клетки иммунной системы, которые обычно не присутствуют в суставах. Поскольку иммунные клетки взаимодействуют с местными суставными клетками, это вызывает постоянное усиление воспаления с возможным повреждением и разрушением хрящей и костей.
Спондилоартрит. Этот общий термин, также известный как спондилит. Он включает некоторые ревматоидные заболевания, поражающие позвоночный столб. Спондиллоартрит вызывает воспаление в позвоночнике и может в конечном итоге привести к сращению позвоночника или анкилозирующему спондилиту.
Тел. для юр. лиц (организаций)
- Физическим лицам
- Медкомиссии и справки
- Медосмотры и справки
Опорно-двигательный аппарат — это основа всего тела, благодаря которой мы можем передвигаться, принимать определенные позы. Заболеваниями опорно-двигательного аппарата называют целую группу разных проблем, связанных с позвоночником, хрящей и мышц. Провоцирует их множество факторов, один из которых — малоподвижный образ жизни.
Дорсопатии
— Деформируемые (патологические кифозы и лордозы, сколиоз, остеохондроз, спондилолистез);
— Спондилопатии (анкилозирующий спондилит, спондилез);
— Другие дорсопатии (грыжа Шморля, нарушения шейного диска, дорсалгия, люмбалгия, ишиалгия и др.).Причины
![DSC_5219.jpg]()
Заболевания опорно-двигательного аппарата у пожилых людей возникают в связи с травмами, возрастными изменениями и проблемами со здоровьем. Наиболее распространены такие причины:
сниженная физическая активность;
повышенные физические нагрузки;
неправильно организованное спальное место;
особенности работы (выполнение повторяющихся движений);
недостаток витаминов и микроэлементов;
употребление вредной пищи;
воздействие токсических веществ;
вывихи, растяжения, деформации, переломы и другие травмы;
генетические заболевания (дистрофия и другие);
болезни нервов, поражающие мышцы;
длительный прием некоторых видов лекарств;
отсутствие или недостаток отдыха;
сбои в программе жизнедеятельности клеток;
Заключение
Остеопатия — это современный и прогрессивный метод лечения, предупреждения осложнений и ранней профилактики болезней костно-мышечной системы.
Опорно-двигательный аппарат это система которая состоит из костной ткани, образующей скелет, который придает телу внешнюю форму и обеспечивает его надежное строение, защищающее от повреждений внутренние органы; мышц, покрывающих скелет и вместе с костями обеспечивающий двигательную активность человека, и, наконец, суставов и сухожилий, соединяющих мышцы и кости между собой [3, c.17].
Нарушение опорно-двигательного аппарата включает в себя двигательные расстройства, которые имеют генез органического или периферического типа. Нарушения функций опорно-двигательного аппарата могут носить как врожденный, так и приобретенный характер. Отклонения в развитии у детей этой категории отличаются значительной полиморфностью и диссоциацией в степени выраженности различных нарушений. Наблюдаются заболевания и повреждения опорно-двигательного аппарата примерно у 5-7 % детей [23, c.34].
Большое количество различных факторов могут оказать вредоносное действие на центральную нервную систему развивающегося плода. в период первых четырех месяцев внутриутробного развития.
Выделяют следующие неблагоприятно действующие на процесс внутриутробного развития факторы [46, c.92]:
- инфекционные заболевания, перенесенные матерью во время беременности;0
- сердечно-сосудистые и эндокринные нарушения у матери;
- физические травмы, ушибы плода;
- некоторые лекарственные препараты;
- экологическое неблагополучие геобиологической среды проживания.
Любые травмы при родах могут вызвать нарушение мозгового кровообращения, либо кровоизлияние в мозг. Травмы при родах часто сочетаются с асфиксией. Возникновение детского церебрального паралича у детей может стать механическая родовая травма (при щипцовых, вакуумных родах).
Детский церебральный паралич может быть также и приобретённым, например, если ребенок в младенчестве перенесет такие инфекционные заболевания как менингит, энцефалит. Конечно же это бывает не у всех.
Еще к одной из распространённых причин, вызывающие тяжелое нарушение опорно-двигательного аппарата, вирусное заболевание центральной нервной системы - полиомиелит — это острое заболевание центральной нервной системы, которое поражает преимущественно серое вещество спинного мозга, а также мозгового ствола, которое приводит к развитию парезов и параличей, которое в следствии может привести к атрофии мышц.
Так же при попадании в организм фильтрующего вируса, которое может перейти к ребенку вследствие контакта с больным, или заражение воздушно-капельным путем, через пищеварительный аппарат или дыхательные пути, вызывает у ребенка вялые параличи конечностей, атрофию мышц, и полное отсутствие двигательных рефлексов.
Нарушения опорно-двигательного аппарата возникают также как последствие артрогрипоз - врожденного заболевания опорно-двигательного аппарата, для которого характерны ограничения движений в суставах вследствие глубокого недоразвития мышц; хондродистрофии (врожденное отставание в развитие костей конечностей при нормальном росте туловища); травм, вызывающих механические повреждения двигательного аппарата и др. [9, c.71]
Двигательный дефект является ведущим у детей с нарушением опорно-двигательного аппарата (задержка формирования, недоразвитие или утрата двигательных функций). При этом задержано и нарушено формирование всех двигательных функций: с большим опозданием идет формирование функции удержания головы, навыки сидения, стояния, ходьбы, манипулятивной деятельности.
В зависимости от причин и времени действия вредных факторов выделяются следующие виды патологии опорно-двигательного аппарата [12, c.63-64]:
1. Заболевания нервной системы - детский церебральный паралич (ДЦП); полиомиелит.
2. Врожденная патология опорно-двигательного аппарата - врожденный вывих бедра; кривошея; косолапость и другие деформации стоп; аномалии развития позвоночника; недоразвитие и дефекты конечностей; артрогрипоз (врожденное уродство).
3. Приобретенные заболевания и повреждения опорно-двигательного аппарата - травматические повреждения спинного мозга, головного мозга и конечностей; полиартрит; заболевания скелета (туберкулез, опухоли костей, остеомиелит); системные заболевания скелета (хондрострофия, рахит).
Двигательный дефект является ведущим у большинства детей дошкольного возраста с нарушением опорно-двигательного аппарата в клинической картине
К двигательным нарушениям, которые обусловленные поражениями двигательных мозговых зон относятся: [10, c.42-43]:
- Нарушение мышечного тонуса (по типу спастичности, ригидности, гипотонии, дистонии). Для любого двигательного акта необходим нормальный мышечный тонус. Регулирование мышечного тонуса обеспечивается согласованной работой различных звеньев центральной нервной системы. При спастичности мышцы чрезмерно напряжены. При попытках выполнить то или иное движение происходить нарастание мышечного тонуса. У детей с ДЦП ноги сведены, согнуты в коленных суставах, опора на пальцы, руки приведены к туловищу, согнуты в локтевых суставах, пальцы согнуты в кулаки. Резкое повышение мышечного тонуса приводит к различным деформациям конечности. Дистония- непостоянный изменчивый характер мышечного тонуса. В покое мышцы расслаблены, при попытках к движению тонус резко нарастает, в результате чего оно может оказаться невозможным.
- Ограничение или невозможность произвольных движений в сочетании со слабостью мышц (например, ребенок не в состоянии поднять руки вверх, развести в стороны, вытянуть вперед, разогнуть ногу и т.д.). В зависимости от тяжести поражения мозга может наблюдаться полное (паралич) или частичное (парез) отсутствие возможности выполнения тех или иных движений. Ребенок затрудняется или не может поднять руки вверх, вытянуть их вперед, в стороны, согнуть или разогнуть ногу, что затрудняет развитие важнейших двигательных функций и прежде всего манипулятивной деятельности и ходьбы.
При парезах страдают в первую очередь тонкие и дифференцированные движения, например, изолированные движения пальцев рук. Спазм отдельных групп мышц конечностей обусловливает характерную позу ребенка. Например, при одной из форм ДЦП - болезни Литтля (с преимущественным поражением нижних конечностей), если ребенка поставить на ноги, для его позы будут характерны следующие особенности: колени сжаты, ноги перекрещены, ребенок стоит на носках [1, c.18].
В более легких случаях, у детей, которые могут научиться ходить, обращает на себя внимание походка с опорой на носки пальцев; движения детей размашисты, замедленны; они быстро устают.
- Наличие насильственных движений, которые проявляются в виде гиперкинезов и тремора. Гиперкинезы - непроизвольные насильственные движения, которые могут быть выражены в мышцах артикуляционного аппарата, шеи, головы, различных отделов конечностей. Тремор- дрожание конечностей (особенно пальцев рук и языка). Тремор наиболее выражен при целенаправленных движениях. Тремор усиливается в конце целенаправленного движения (например, при приближении пальца к носу при закрытых глазах) [6, c.48].
- Нарушения равновесия и координации движений - атаксия. Атаксия проявляется в виде неустойчивости при сидении, стоянии и ходьбе [12, c.90].
Нарушения координации проявляются в несоразмерности движений (прежде всего движений рук), неточности. Такому ребенку не удается захватить предмет и переместить его, при выполнении этих движений у него наблюдается тремор. Наблюдается также нарушение координации тонких, дифференцированных движений.
- Нарушение ощущения движений. Ощущение движений осуществляется с помощью специальных чувствительных клеток, расположенных в мышцах, суставах, связках, сухожилиях и передающих информацию о положении конечностей и туловища в пространстве, степени сокращения мышц [12, c.90].
- Недостаточное развитие статокинетических рефлексов, которые обеспечивают формирование вертикального положения тела и произвольной моторики. При недоразвитии этих рефлексов ребенку трудно удерживать в нужном положении голову и туловище. Отсюда трудности в овладении навыками самообслуживания, трудовыми и учебными навыками [12, c.91].
Синкинезии - непроизвольные со дружественные движения, которые сопровождающие выполнение произвольных движений (например, при попытке взять предмет одной рукой происходит сгибание другой руки) [12, c.91]. Например, у ребенка при попытки согнуть одно колено, сгибается и второе, или при движении пальцев одной руки, аналогичное движение второй руки. Так же синкинезия наблюдаются и у здоровых детей, просто со временем она уменьшается, а в подростковом возрасте вообще не наблюдается.
Изучив данный параграф мы выяснили, что опорно-двигательный аппарат это система которая состоит из костной ткани, образующей скелет, который придает телу внешнюю форму и обеспечивает его надежное строение, защищающее от повреждений внутренние органы; мышц, покрывающих скелет и вместе с костями обеспечивающий двигательную активность человека, и, наконец, суставов и сухожилий, соединяющих мышцы и кости между собой. Так же мы выяснили что нарушение опорно- двигательного аппарата носит собирательный характер и включает в себя двигательные расстройства, имеющие генез органического либо периферического типа.
Нарушения функций опорно- двигательного аппарата могут носить как врожденный, так и приобретенный характер.
У детей с нарушением опорно-двигательного аппарат двигательный дефект является ведущим (недоразвитие, задержка формирования или утрата двигательных функций) Всё это приводит к тому, что все двигательные функции формируются с задержкой и с нарушением - с опозданием идет формирование функций удержания головы, навыки ходьбы, стояния, манипулятивной деятельности.
В зависимости от причин и времени действия вредных факторов выделяются следующие виды патологии опорно-двигательного аппарата:
1. Заболевания нервной системы детский церебральный паралич (ДЦП); полиомиелит.
2. Врожденная патология опорно-двигательного аппарата врожденный вывих бедра; кривошея; косолапость и другие деформации стоп; аномалии развития позвоночника; недоразвитие и дефекты конечностей; артрогрипоз (врожденное уродство).
3. Приобретенные заболевания и повреждения опорно-двигательного аппарата травматические повреждения спинного мозга, головного мозга и конечностей; полиартрит; заболевания скелета (туберкулез, опухоли костей, остеомиелит); системные заболевания скелета (хондрострофия, рахит).
Заболевания опорно двигательного аппарата
Болезни опорно двигательного аппарата занимают третье место среди всех патологий. На первом и втором местах — заболевания сердечно-сосудистой системы и онкологические болезни.
Также группа заболеваний опорно двигательной системы одна из самых многочисленных. В зависимости от области и вида поражения, все заболевания можно разделить на подгруппы:Симптомы болезней ОДА
Поводом для беспокойства должны стать:
- боли в спине и суставах, которые усиливаются к вечеру или к ночи;
- головная боль может быть симптомом шейного остеохондроза – профессионального заболевания офисных работников;
- боли в мышцах, особенно после физической нагрузки. Могут быть признаком как обычного миозита, о котором вы забудете через два дня, так и более серьезных нарушений;
- онемение пальцев или конечностей, снижение тактильной чувствительности;
- частые боли в ногах, особенно в области стопы;
- утренняя скованность движений, быстрое появление усталости, слабость в мышцах;
- лихорадочное состояние;
- локальная гипотрофия мышц.
Не надейтесь, что проблема решится сама собой, обращение к специалисту и своевременно начатое лечение опорно-двигательного аппарата позволит избежать серьезных последствий.
Кроме того, при возникновении данных симптомов не стоит обращаться к массажисту, принимающему на дому, «народному целителю». Помимо того, что неквалифицированный «лекарь» может нанести еще больший вред здоровью, вы еще и упустите время. Помощь при заболеваниях ОДА может оказать только квалифицированный врач, работающий в клинике или медицинском центре. В Центре Восстановительной медицины в Набережных Челнах работают только специалисты с высокой квалификацией.
Симптомы проблемы
Главный симптом при заболевании — боль в позвоночнике, утренняя скованность. В некоторых случаях наблюдается лихорадочное состояние, мышечная слабость, дрожание конечностей. Снижаются тактильные ощущения, происходит деформация мышц, позвоночника, нарушается дыхательная функция.
При заболевании опорно-двигательного аппарата пациента беспокоит боль. Ее проявление может быть разной по интенсивности и локализации. Может ощущаться покалывание, возникать внезапное похолодание пальцев. При движении появляется хруст, возрастает интенсивность боли. Человеку тяжело сгибать и разгибать конечности. Суставы припухшие, болезненно отзываются на пальпацию. При ощупывании чувствуются нехарактерные утолщения или выемки.
Для заболеваний опорно-двигательной системы характерны повышенная утомляемость, повышенная температура тела (при воспалительных процессах).
![заболевания опорно двигательного аппарата]()
Лечение дома и в стационаре
Лечение болезней опорно-двигательного аппарата осуществляется с помощью медикаментозных препаратов, физиотерапии, ЛФК и других процедур. Комплекс подбирает врач после предварительного осмотра, обследований и постановки точного диагноза. В тяжелых случаях может потребоваться хирургическое вмешательство. В этом случае больного госпитализируют и выписывают только после реабилитации. Пребывание в стационаре также необходимо, если требуется постоянное наблюдение специалистов и уход за пожилым человеком.
Профилактика и лечение болезней опорно-двигательного аппарата
Пациентам с такими заболеваниями назначают необходимое медикаментозное лечение. Но помимо него, врач делает основную ставку на правильное питание. Такие действия в совокупности необходимы для того, чтобы обменные процессы, протекающие в организме, постепенно нормализовались и потеря костной массы замедлилась.
Благодаря данному процессу прочность костей должна повысится, что поспособствует избежать переломов костей в дальнейшем. Такая методика рассчитана на расширение двигательных возможностей, а как следствие - улучшение качества жизни.
Остеопатия и заболевания костно-мышечной системы
Каждая кость, мышца или сустав имеет определенную форму, плотность, температуру, расположение и подвижность. Во время болезни эти параметры нарушаются — появляется мышечно-связочное напряжение, спазм, дисфункция костей и суставов, боль.
Главный принцип остеопатии — поиск и лечение первопричины болезни, а не отдельных ее симптомов.
Знания анатомии, физиологии и чувствительность рук помогают остеопату уловить изменения в органах и тканях, которые не всегда может обнаружить традиционная медицина.Поэтому с помощью остеопатического лечения можно предотвратить развитие болезней костно-мышечной системы на ранних сроках.
![лечение заболеваний опорно двигательного аппарата]()
Еще одно преимущество остеопатического лечения — это отсутствие лекарств и инструментальных методов, а значит ее техники безопасны и безболезненны для пациентов, независимо от их возраста и общего состояния.
Остеопатическое лечение эффективно при патологии опорно двигательного аппарата, а также для ее профилактики. Здесь вы можете подробнее узнать об остеопатическом лечении суставов у детей и взрослых.
Необходимые препараты
Лечение болезней костно-мышечной системы назначается после постановки диагноза. Подбирают комплекс, который включает следующие группы препаратов:
Заболеваниями опорно двигательного аппарата страдает около 80% населения. Они приводят к росту инвалидности, утрате работоспособности и представляют серьезную медико-социальную и экономическую проблему.
В этой статье мы расскажем о видах и причинах заболеваний опорно двигательной системы, а также о возможностях остеопатии для их лечения и предупреждения осложнений.Диета
Недостаток витаминов и микроэлементов приводит к развитию заболеваний и ухудшению состояния. Рекомендуется добавить в рацион больше овощей, фруктов, зелени, орехов, бобовых, рыбы, молочных продуктов, грибов, мяса. Употребление соли, сахара, полуфабрикатов, кофе и алкоголя должно быть сведено к минимуму. Также придется отказаться от курения и других вредных привычек.
Группы риска
Заболеваний опорно-двигательного аппарата множество, попасть в зону риска может каждый человек.
К первой группе риска относятся профессиональные спортсмены. При интенсивном графике тренировок и нагрузках избежать травм опорно-двигательного аппарата сложно. Сама специфика большого спорта провоцирует чрезмерные нагрузки на организм, вызывая травмы если не в настоящее время, то в обозримом будущем.
Другими причинами становятся:
- Врожденные аномалии в развитии грудного отдела, позвоночника, конечностей, тазовых костей.
- Нарушение органов на фоне перенесенных болезней, например, рахит, гормональные сбои, инфекционные и аутоиммунные заболевания.
- Тяжелый физический труд.
- Сидячая работа и малоподвижный образ жизни.
К частым заболеваниям опорно-двигательного аппарата относятся и родовые травмы. Неправильный процесс родов вызывает повреждения связок, хрящей у новорожденных малышей. Если вовремя не начать лечение, проблемы будут усугубляться.
![лечение заболеваний опорно двигательного аппарата]()
Стадии заболевания
Болезни костно-мышечной системы лучше поддаются лечению на начальных стадиях. Однако в этот период симптомы заболеваний опорно-двигательного аппарата могут отсутствовать либо проявляться незначительно, что обычно не вызывает опасений за здоровье костного и мышечного каркасов. На средней стадии начинают беспокоить боли, повышенная утомляемость, скованность движений и другие симптомы. Если не начать лечение на этом этапе, то в дальнейшем поражения могут привести к осложнениям, в том числе инвалидности. На последних стадиях заболевания переходят в хроническую форму и плохо поддаются лечению. Терапия назначается для облегчения течения болезней.
Консервативные методы лечения
Лечатся патологии ОДА следующими способами:
Выбор определенного способа лечения зависит не только от того, какое именно заболевание диагностировано у пациента, но и от того, насколько эта патология запущена. Лечащий врач рекомендует определенную методику лечения на основании полного обследования больного.
Консервативные методы лечения применяются при любой патологии ОДА. В зависимости от применяемых препаратов, они бывают:
- этиотропными. В этом случае идет воздействие на причину заболевания. Например, аутоиммунные реакции организма устраняются при помощи гормональных препаратов, а инфекционный артрит лечится антибиотиками;
- симптоматическими. Цель лечения – устранить или ослабить симптомы хронического заболевания: снять воспаление, уменьшить боли, замедлить развитие патологии, дать пациенту возможность жить полноценной жизнью.
Лекарственные препараты, используемые при лечении ОДА, могут быть как оральными, так и инъекционными, для введения медикамента непосредственно в полость сустава.
Большую роль в реабилитации при заболеваниях опорно-двигательного аппарата играет физиотерапия. Благодаря физиопроцедурам улучшается обмен веществ, микроциркуляция в тканях. Они оказывают обезболивающее действие, снижают мышечный тонус, снимают спазмы.
Дополняет лечение лечебно-физкультурный комплекс. Это лечебная гимнастика, ходьба, строго дозированный комплекс спортивных упражнений, игры. Основная форма ЛФК – лечебная гимнастика. Для каждого больного разработан персональный комплекс занятий, учитывающий его заболевание, физическую подготовку, возраст, сопутствующие заболевания. Специалисты Центра Восстановительной медицины в Набережных Челнах проводят индивидуальные занятия с каждым пациентом.
Хондроматоз костей (болезнь Оллье)
Болезнь заключается в нарушении энхондрального окостенения. Ростковый хрящ, не застывая, продолжает расти в разных направлениях и приводит к значительным деформациям преимущественно пальцев кистей и стоп. Есть двусторонние деформации, но чаще встречаются односторонние. Дети отстают в росте, появляются варусная или вальгусная деформация конечностей, а частым клиническим признаком является классическая деформация пальцев кистей. Суставные концы фаланг пальцев бесформенные, с гладкими твердыми опухолевидными выступлениями, которые иногда резко нарушают их функцию. Рентгенологически в метаэпифизе костей видны круглые, овальные и бесформенные участки просветления.
Лечение заключается в применении ортопедических аппаратов во время роста детей для предупреждения искажений конечностей. Однако, чтобы предотвратить развитие вторичных деформаций, детей целесообразнее оперировать. Применяют закрытую дистракционную (аппаратом Илизарова) остеоклазию, остеоэпифизеолиз, корригирующую остеотомию, которые проводят через патологическую зону с дистракцией при укорочении костного сегмента.
Иногда дополнительно применяют костный матрикс, который способствует образованию полноценного костного регенерата в короткий срок. После окончания роста удовлетворительные функциональные и косметические результаты на кистях дают экзкохлеация и резекция пораженных фаланг пальцев с замещением дефектов костной пластикой, а также корректирующие остеотомии длинных костей с применением аппаратной дистракции по Илизарову, когда есть укорочение и искривление сегмента.
Заболевания соединительной ткани
— Узелковый полиартериит;
— Системная красная волчанка;
— Дерматомиозит;
— Системный склероз.Методы диагностики и лечения
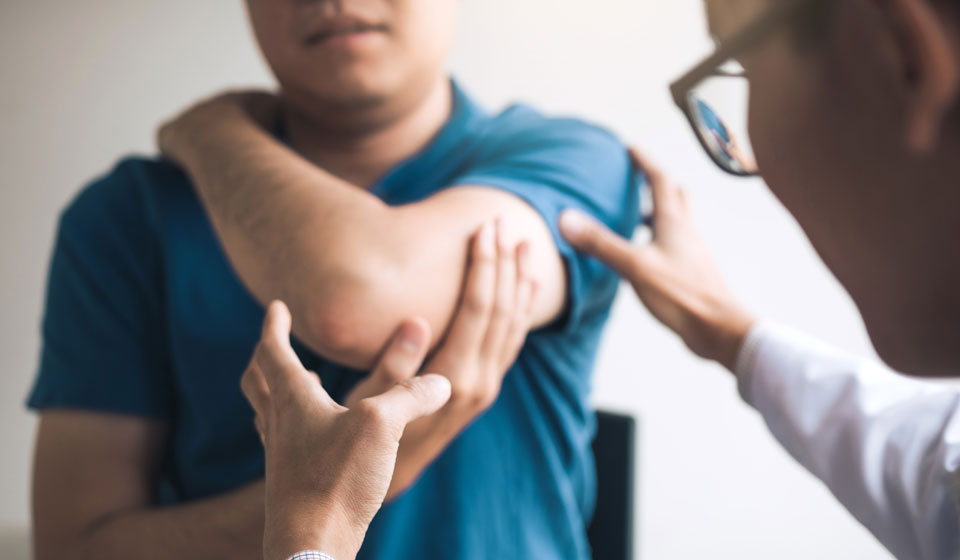
При любом заболевании необходимо начинать с диагностики и постановки диагноза. Определением проблем с опорно-двигательным аппаратом занимается врач-ревматолог, ортопед, травматолог.
Прежде всего проводят опрос пациента, где собираются предварительные данные о характере болей в областях опорно-двигательного аппарата, продолжительности болезни.
К устному опросу добавляется ряд дополнительных исследований и лабораторных анализов. Среди них:
- оценка амплитуды движения и интенсивности болевых синдромов;
- визуальный осмотр;
- пальпация поврежденных участков;
- анализ крови;
- рентгенография;
- УЗИ, томография и др.
После постановки диагноза назначается лечение. При травмах опорно-двигательного аппарата пациенту предписывается сохранять покой и не тревожить поврежденные связки. Дополнительно назначается прикладывание холодных компрессов, мази, гели.
Лечение других повреждений сочетает целых комплекс мер. Это могут быть:
- массажи;
- лечебная физкультура;
- санаторное лечение;
- медикаменты (противовоспалительные, болеутоляющие, гормональные и др.)
- витаминные комплексы.
В некоторых случаях при лечении травм и повреждений опорно-двигательного аппарата другого рода требуется и хирургическое вмешательство.
![Скугорев Олег Владимирович]()
Опорно-двигательный аппарат человека – это комплекс из костей скелета, мышечных тканей и связующего дополнения (сухожилий и связок). Это основа организма, дающая человеку возможность передвигаться, сидеть, принимать различные позы. Поэтому травмы и заболевания опорно-двигательного аппарата становятся причиной сильного ухудшения качества жизни человека. В тяжелых случаях может наступить полная потеря двигательной функции.
Что такое остеопороз
Остеопороз - это довольно распространенное заболевание среди пожилых людей, связанное с нарушением внутреннего строения костей. Кость становится более пористой, а соответственно более предрасположенной к переломам.
В данном случае возникает угроза получения переломов шейки бедра, предплечья, а также позвоночного столба. Чаще всего остеопороз поражает женский организм и по своей частоте возникновения он уступает лишь диабету и появлению онкологических заболеваний.
Кто попадает в зону риска возникновения остеопороза:
- женщины, у которых наступила менопауза;
- мужчины и женщины в возрастной категории от пятидесяти лет;
- пациенты, которые перенесли различные травмы: переломы, ортопедические операции и т.д., которые длительное время провели в лежачем положении,
- те, кто ведет сидячий образ жизни;
- курильщики;
- та категория людей, которая страдает от ревматизма.
Сильный остеопороз, как правило, развивается у людей возрастной категории старше пятидесяти лет.
Симптомы болезней опорно двигательного аппарата
Для каждого заболевания характерны свои признаки. Самые частые из них:
- Боль — в спине, в суставах, в мышцах. Она может быть острой, ноющей или тупой, разной по интенсивности, длительности и времени появления.
- Ограничение подвижности — скованность в суставах, невозможность выполнять обычные действия: ходить, наклоняться, приседать, работать руками и т.д.
- Общие симптомы — слабость, усталость, повышение температуры.Узнать больше о причинах и лечении болей в спине вы можете здесь.
Дегенеративные и воспалительные заболевания суставов — артропатии
— Инфекционные артриты, полиартриты;
— Воспалительные артриты (ревматоидный, деформирующий, псориатический, ювенильный и др.);
— Артрозы (деформирующий, эрозивный, коксартроз, гонартроз и др.);
— Другие заболевания суставов (деформации пальцев, анкилоз, остеофиты и др.).Костно-хрящевые экзостозы
Врожденные индуистские экзостозы развиваются из эпифизарных и апофизарных хрящей, имеет различную локализацию и является предельным с совместимым заболеванием. При пальпации обнаруживают твердую, неподвижную и безболезненно гладкую опухоль округлой или неправильной формы. Диагноз уточняют рентгенологически. С ростом ребенка экзостозы могут увеличиваться и выступать под кожу, ограничивать движения в прилегающих суставах, сжимать нервные стволы и вызывать боль во время движения. Тогда рекомендуют проводить оперативное лечение — краевую резекцию кости в пределах здоровых тканей с удалением экзостоза. Неполное удаление приводит к продолжению роста и даже малигнизации.
Важно во время операции абластично удалить «шапочку» экзостозы, которая опасна имплантацией ее кусочка в рану и малигнизацией. Если экзостозы имеют большие размеры, у взрослых приходится делать резекцию суставного конца кости с аллотрансплантацией полусуглоба, потому что после резекции в некоторых случаях развивается хондросаркома. После резекции кости на протяжении метаэпифиза проводят пластику Волкова типа «вязанки хвороста».
![]()
Здоровые суставы, например, запястья, плечи, колени, лодыжки и суставы пальцев, позволяют вашему телу легко двигаться. Костные скелет, например, позвоночник, бедренная кость, больше- и малоберцовые кости, плечевая, лучевая, локтевая кость, также способствуют движению.
Кости также выполняют несколько других жизненно важных функций. Они защищают внутренние органы (грудная клетка и таз) или спинной мозг (позвонки), головной мозг (кости черепа). Костный мозг производит клетки крови. Кости служат хранилищем таких минералов, как кальций, и выделяют гормон, который помогает контролировать уровень сахара в крови. Несмотря на то, что кости способствуют хорошему здоровью, болезни костей могут разрушить все ваше тело.
Поскольку суставы состоят из двух (или более) костей, соединяющихся или сочленяющихся вместе, их заболевания во многом пересекаются. Кости могут повреждаться или реагировать на заболевание суставов, что усугубляет проблему, имеющуюся у пациента. Кости также поражаются артритом, хотя заболевание начинается в суставах.
Важно как можно больше знать о своем опорно-двигательном аппарате, чтобы вы могли распознать возможные симптомы, получить правильный диагноз в кабинете врача, чтобы активно и полноценно лечить заболевания костей и суставов для достижения наилучшего качества жизни.
Заболевания костей — остеопатии и хондропатии
— Нарушения целостности и структуры (остеопороз, остеомаляция, переломы);
— Другие остеопатии (остеомиелит, остеонекроз, деформирующий остит);
— Хондропатии (ювенильный остеохондроз, хондромаляция и др.).![профилактика ода]()
В России число страдающих заболеваниями костно-мышечной системы каждый год увеличивается на 30% по сравнению с предыдущим. Многие пациенты не обращаются к врачам, т.к. считают эту патологию неизлечимой, естественной для их возраста.
Хондродистрофия
Хондродистрофия (1892), известная еще как ахондроплазия, болезнь Парро-Мари, является довольно редким системным заболеванием конечностей, которое заключается в нарушении энходрального развития костного скелета вследствие дистрофии врожденного эпифизарного хряща.
Различают 3 формы хондродистрофии:
- маляционную (размягчение хряща),
- гиперпластическую
- гипопластическую
Гистологически для всех форм свойственно патологическое расположение хрящевых клеток в ростках хрящей, неправильная кальцификация с нарушением роста и ранним синостозированием костей. Дети с маляционой формой хондродистрофии рождаются мертвыми. При гиперпластической форме чрезмерно увеличивается, а при гипопластической уменьшается эпифизарный хрящ. Поражение хряща при нормальной функции периоста ведет к уменьшению роста костей в длину при почти сохраненном их диаметре.
Основные клинические симптомы хондродистрофии одинаковые у детей разного возраста. Они имеют малый рост (взрослые до 120 см), короткие и кривые конечности, деформированные суставы, короткие и огрубевшие пальцы, почти нормальную голову, короткую шею, широкие плечи, нормально развитую грудную клетку, выраженный гиперлордоз. Психика и функция внутренних органов в пределах нормы.
Диагноз можно установить сразу же при рождении ребенка: короткие конечности относительно нормально развитого туловища.
Лечение детей заключается только в предотвращении и устранении искажений нижних конечностей ортопедическими аппаратами и общем укреплении организма. Есть попытки повлиять на рост применением анаболических гормонов. Ортопедическое лечение больных после 16-18 лет включает корректирующую остеотомию и удлинение конечностей дистракционными аппаратами за Илизаровым.
![кости]()
Остеоартроз и его признаки
Данное заболевание является хроническим и представляет собой деформацию и разрушение суставных хрящей.
Возникает данное заболевание на фоне таких факторов, как:
- наследственность;
- избыточный вес;
- старческий возраст;
- ревматизм;
- сахарный диабет.
Остеоартроз не дает о себе знать сразу, но постепенно болезнь развивается все больше и со временем начинаются ее первые проявления. Появляется боль в разных суставах, которая может на начальных стадиях заболевания длится недолго. По истечению небольшого промежутка времени болезненные ощущения начинают проявляться все чаще и становятся более ощутимыми, длительными и неприятными. Но могут возникать внезапные резкие боли, характеризующиеся обездвиживанием сустава. Это признак так называемой «блокады» сустава, когда обломок хряща застревает между поверхностей сустава.
Лечение заболеваний опорно-двигательного аппарата в Набережных Челнах
Лечение болезней ОДА – процесс длительный, поэтому необходимо закрепление его результатов в реабилитационных центрах, специализированных клиниках. Одним из таких заведений является Центр Восстановительной медицины в Набережных Челнах.
Здесь работает команда профессионалов, использующих современное сертифицированное оборудование для реабилитации и владеющих новейшими методиками восстановления здоровья.
Среди наших методов:
- реабилитация при помощи аппарата «Артромот». При желании аппарат мож но взять в аренду и заниматься дома;
- курс лечебной физкультуры . В нашем кабинете ЛФК есть все необходимое. Для каждого пациента разработан личный комплекс занятий, можно заниматься с инструктором на дому. Комплекс очень эффективен при лечении на рушений осанки, при восстановлении после травм и операций на суставах;
- физиотерапия с использованием сертифицированной аппаратуры для УВЧ, магнитно й и лазерной терапии;
- лечебный массаж. Купирует болевой синдром, корректирует осанку, снимает стресс.
Для тех, кто не может полностью отвлечься от работы, предусмотрен дневной стационар.
Заболеваниям опорно-двигательной системы подвергается практически каждый житель планеты и очень редко такая участь обходит кого-то стороной. Нелегкие условия жизни только стимулируют их возникновение. Так как же сохранить здоровье двигательного аппарата?
![]()
![]()
![]()
Мягко, приятно, нас не боятся дети
![]()
![]()
![]()
![]()
Мягко, приятно, нас не боятся дети
![]()
![Заболеваниям опорно-двигательной системы подвергается практически каждый житель планеты и очень редко такая участь обходит кого-то стороной. Нелегкие условия жизни только стимулируют их возникновение. Так как же сохранить здоровье двигательного аппарата?]()
От заболеваний опорно-двигательной системы чаще всего страдают в основном люди пожилого возраста. Это связано с тем, что в период старения мышечная масса становится все меньше, мышцы начинают сокращаться хуже, чем раньше и являются не такими крепкими и упругими, чем прежде.
Не меньше страдает костный скелет, так как количество минеральных веществ в костях уменьшается. В следствии этого кости становятся более хрупкими, и возможность получить перелом к старости лишь увеличивается. За годы жизни происходит постепенная деформация суставных хрящей. Данный процесс происходит от того, что в суставных сумках происходит скопление солей кальция. Этот процесс называется кальцинозом.
Профилактика заболеваний опорно двигательного аппарата
Профилактика, а также лечение сводится к устранению причин, которые их вызывают. На генетические нарушения повлиять невозможно, но на остальные факторы — вполне реально.
Соблюдение простых мер поможет избежать дорогостоящего лечения и тяжелых осложнений:
— подвижный образ жизни;
Меры профилактики сводятся к внимательному отношению к здоровью. Нельзя игнорировать или терпеть симптомы, самому ставить диагнозы и заниматься самолечением. Опасны любые физические упражнения без консультации врача.
— отказ от курения и злоупотребления алкоголем;
— контроль веса;
— сбалансированное питание:
— своевременное лечение первых признаков болезни.В клинике «Качество жизни» каждому пациенту мы подбираем индивидуальную программу физической активности, учитывая его возраст, пол, физиологические особенности и наличие предрасполагающих факторов.
Заболевания мягких тканей
— Поражение мышц (миозиты, диастаз, контрактура, растяжение, разрыв сухожилий);
— Поражение синовиальной оболочки сустава и сухожилий (синовиты, тендосиновиты, тендиниты, разрывы синовиальной оболочки и сухожилий);
— Другие поражения (бурситы, фасцииты, миалгии).Читайте также:
- Красный бескрылый жук солдатик: что он может есть, размножение, вред сельскому хозяйству и методики борьбы
- Гост 33262-2015: средства лекарственные для ветеринарного применения. вакцина против трихофитоза крупного рогатого скота лтф-130. технические условия
- У кролика отказали задние лапы что делать если у домашнего питомца отнялись задние лапки. Описание причин, методов диагностики и ветеринарного лечения
- Кормушки для кроликов своими руками — обзор видов и примеры изготовления
- Как содержится хорек в домашних условиях: подробная информация!