Псевдомоноз кроликов: диагноз, лечение, профилактика, меры борьбы
Обновлено: 05.10.2024
Псевдомоноз (pseudomonosis) - инфекционное заболевание молодняка сельскохозяйственных животных, характеризующееся пневмониями, диареей, артритами. У взрослых животных - маститами, вагинитами и эндометритами.
Этиология. Возбудитель Pseudomonas aeruginosa - грамотрицательная палочка, размером 1-3 х 0,5-1 мкм, подвижная, спор не образует, продуцирует капсулоподобное слизистое вещество. Хорошо растет на обычных питательных средах. На селективных средах образует сине-зеленый пигмент. В качестве дезинфицирующих средств используют хлорсодержащие препараты.
Эпизоотологические данные. Наиболее восприимчив молодняк. Источником возбудителя инфекции являются больные и бактерионосители. Во внешнюю среду возбудитель выделяется с мочой, фекалиями, молоком, носовой слизью, спермой, истечениями из влагалища. Заражение происходит воздушно-капельным, алиментарным и половым путями. Болезнь, как правило, носит очаговый характер и протекает энзоотически.
Течение и симптомы. У молодняка в первые часы повышается температура тела на 0,5-1 °С, отмечается угнетение и снижение аппетита. При поражении желудочно-кишечного тракта возникает диарея. Фекалии жидкие, с примесью слизи и крови. При поражении органов дыхания - кашель, слизистые истечения из носа. У взрослых животных при поражении вымени развивается мастит. При поражении половых органов выделяется хлопьевидная слизь, иногда с примесью крови.
Диагноз. Ставят на основании эпизоотологических данных, клинических признаков, патологоанатомических изменений и результатов бактериологического исследования. Диагноз на псевдомоноз считается установленным при выделении культуры возбудителя обладающей патогенностью для белых мышей.
Дифференциальный диагноз. Исключают колибактериоз, стрептококкоз, сальмонеллез, пастереллез, хламидиоз.
Лечение. Применяют антибиотики (цефатоксим, цефалексин, флумеквин, канамицин, ванкомицин и др.), сульфаниламидные и нитрофурановые препараты, а также назначают симптоматическое лечение.
Профилактика и меры борьбы. Профилактика псевдомоноза должна быть направлена на соблюдение ветеринарно-санитарных и зоогигиенических правил содержания животных, направленных на обеспечение высокой резистентности молодняка.
При возникновении заболевания больных животных изолируют и лечат, помещение подвергают дезинфекции.
Copyright © 2009
При использовании материалов сайта, ссылка -
Московский Ветеринарный WEB-Центр обязательна.

Псевдомоноз (Pseudomonosis) — остро протекающее контагиозное инфекционное заболевание сельскохозяйственных животных, птицы, лисиц, песцов, рыб и кроликов. К псевдомонозу восприимчив человек.
Этиология. Возбудитель (Pseudomonosis aeruginosa, Bacillus pyocyaneum) широко распространен в природе, в серологическом отношении обладает вариабельностью.
Культуральные свойства -анаэроб, хорошо растет на обычных (МПБ,МПА) и обогащенных питательных средах. Образует S- и R-формы колоний. При старении культур появляются карликовые О-и слизистые М-формы. Патогенны S-формы колоний. Оптимальная температура роста 35-37,5°С. При культивировании на жидких и твердых питательных средах возбудитель псевдомоноза продуцирует четыре типа пигмента: пиоцианин (сине-зеленого или желто-зеленого цвета), флуоресцин, пиорубин и черно-бурый пигмент без названия. К физическим и химическим факторам слабоустойчив. Однако в растительно-белковых субстратах сохраняет жизнеспособность до 6 месяцев и более. В качестве дезинфицирующих средств на практике применяют хлорсодержащие препараты.
Эпизоотологические данные. Источником возбудителя инфекции являются больные животные и бактерионосители, которые возбудителя инфекции выделяют во внешнею среду с мочой, фекалиями, молоком, носовой слизью. Возможно проникновение синегнойной палочки через планцентарный барьер. Резервуаром инфекции являются корма животного и растительного происхождения, реже вода, инфицированная патогенными штаммами микроорганима. Заражение здоровых кроликов происходит алиментарным, воздушно-капельным и половыми путями. Болезнь носит очаговый характер и протекает в виде энзоотических вспышек. При этом заболевает до 50% и более кроликов, находящихся в одном помещении. Смертность может доходить до 70%. Заболевание регистрируется в любое время года, но чаще всего возникает в летнее — осенний период. Это связано со снижением естественной резистентности организма кроликов и благоприятными условиями для возбудителя во внешней среде (низкая солнечная инсоляция, повышенная влажность, умеренная температура окружающей среды).
Клинические признаки. Инкубационный период от 2 до 20часов. Псевдомоноз у кроликов проявляется резким повышением температуры тела при отсутствии других признаков. Больные кролики быстро погибают.
Патологоанатомические изменения. При вскрытии павших кроликов ветеринарные специалисты находят многочисленные кровоподтеки в подкожной соединительной ткани в области груди. В грудной и брюшной полостях - экссудат, который имеет серозно — лимонный цвет, обычно смешанный с кровью. Наблюдается гемоперекардит и сдавливание легких обильной серозно-кровянистой жидкостью, сильное переполнение кровью органов, особенно тонкого кишечника и печени. В печени находят многочисленные миллиардные узелки.
Диагноз. Ставят комплексно на основании эпизоотологических, клинических данных, патологоанатомических изменений, результатов бактериологического исследования- выделения культуры, определения серологического варианта и патогенности возбудителя для лабораторных животных. Диагноз на псевдомоноз считается установленным при выделении культуры возбудителя обладающего патогенностью для белых мышей.
Дифференциальный диагноз. При проведении дифференциальной диагностики необходимо исключить колибактериоз кроликов, сальмонеллез кроликов, стрептококковая септицемия кроликов, пастереллез кроликов.
Лечение. Для лечения псевдомоноза кроликов применяют антибиотики широкого спектра действия, сульфаниламидные препараты и нитрофураны.
Меры борьбы и профилактики. В неблагополучных по заболеванию хозяйствах проводят общие противоэпизоотические мероприятия. Для специфической профилактики псевдомоноза применяют формолвакцину и поливалентную вакцину из серовариантов 5,6, 8 и 11. Больных кроликов убивают; их клетки и инвентарь дезинфицируют. Тушки уничтожают.
Сальмонеллез (паратиф)(Salmonelloses) - инфекционная болезнь, вызываемая бактериями рода сальмонелла. Болезнь у кроликов протекает преимущественно остро, с поражением желудочно-кишечного тракта или с явлениями метрита и аборта .
Этиология. Сальмонеллез у кроликов чаще всего вызывает Salm. typhi murium, реже Salm. Enteritidis, а также могут вызвать и другие разновидности сальмонелл. Все они относятся к роду Salmonella, семейству Enterobacteriaceae. Бактерии из рода сальмонелла представляют собой подвижные, короткие (0,5-2мкм) палочки с закругленными концами, спор и капсул не образуют, по Грамму не красятся. Аэробы хорошо растут на обычных питательных средах. Оптимальная температура для роста 37 градусов. Оптимальная рН среды 7,4- 7,5. Колонии на агаре круглые, очерченные, полупрозрачные, выпуклые. При росте на бульоне отмечается равномерное помутнение. Желатин не разжижают. Молоко не свертывают. Лакмусовое молоко вначале подкисляют, затем подщелачивают. На картофеле - блестящий белый налет, с возрастом буреет. Индола не образует, нитраты не восстанавливают.
При культивирование на углеводных средах сальмонеллы, патогенные для кроликов, разлагают глюкозу, мальтозу и маннит, как правило, с образованием кислоты и газа, а лактозу и сахарозу не сбраживают.
Сальмонеллы сравнительно устойчивы к неблагоприятным факторам внешней среды. В почве, навозе, воде они могут сохраняться месяцами. Хорошо переносят высушивание, низкие температуры. В высушенном материале сохраняют жизнеспособность до 150 дней. Соление и копчение мяса, инфицированного сальмонеллами, на последних оказывает слабое действие. Сальмонеллы чувствительны к высокой температуре - при нагревании до 60 градусов они гибнут через 20 минут. Однако в мясе они долгое время остаются живыми. Поэтому подозреваемые в обсеменении сальмонеллами кроличьи тушки рекомендуется варить не менее 1,5 часов.
Эпизоотологические данные.Salm. thphi murium, Salm. cholera suis и Salm. Enteritidis являются возбудителями сальмонеллеза у многих видов млекопитающих животных: свиней, овец, телят, серебристо-черных лисиц, песцов, норок, нутрий, голубей, уток и др.
Из лабораторных животных наиболее чувствительны белые мыши.
Возбудители сальмонеллеза кроликов опасны и для человека. Употребление в пищу мяса и мясных продуктов обсемененных сальмонеллами, вызывает у него токсикоинфекцию.
Сальмонеллез кроликов очень опасная болезнь. Она быстро распространяется в крольчатниках, охватывает большое количество животных и сопровождается высоким процентом отхода. Болеют преимущественно кролики в возрасте от 1 до 3 месяцев и беременные самки. Молодняк более старшего возраста и небеременные взрослые кролики болеют редко. Болезнь у кроликов наблюдается чаще в летне-осенний период. Ее появлению способствуют плохие условия кормления и содержания, понижающие устойчивость организма.
Источником инфекции являются больные сальмонеллезом животные (в том числе грызуны).
Сальмонеллез может передаваться через предметы ухода, загрязненные выделениями больных кроликов. Переносчиками инфекции могут быть мыши, крысы, хищные птицы и мухи.
Патогенез. Сальмонеллы, попадая через рот в кишечник, размножаются и своими продуктами жизнедеятельности (эндотоксины) вызывают воспалительный процесс в слизистой кишечника, с образованием некротических очажков в лимфатической системе стенки кишечника. Отсюда сальмонеллы проникают в лимфатическую систему и далее в кровь. С током крови они разносятся по всему организму. Оседая в паренхиматозных органах, сальмонеллы и здесь вызывают тяжелые воспалительные явления. Находящиеся в крови токсические продукты сальмонелл действуют и на центральную нервную систему, в результате нарушается деятельность всего организма.
Клиническая картина. Первыми симптомами болезни у кролика является вялость, сонливость, взъерошенность волосяного покрова. В начале болезни кролики еще едят, но жевательные движения у них вялые, глаза полузакрыты. В дальнейшем кролики совсем отказываются от корма. У некоторых больных появляется понос (понос у кроликов).
Как правило сальмонеллез у кроликов протекает остро и через 2-5 дней кролики погибают. У некоторых кроликов болезнь принимает подострое течение и продолжается 2-3 недели, но обычно заканчивается смертью. У беременных самок наблюдаются аборты и метриты.
Патологоанатомические изменения наблюдаются в желудочно-кишечном тракте и в паренхиматозных органах. Слизистая оболочка тонкого отдела кишечника — набухшая, покрыта слизью. Пейеровы бляшки и солитарные фолликулы увеличены. В толстом отделе кишечника, особенно в червеобразном отростке слепой кишки, через серозную оболочку просвечиваются множественные серовато-белые некротические очажки. Их величина в зависимости от возраста больного кролика варьирует от точки до крупного просяного зерна. На слизистой оболочке прямой кишки заметны точечные кровоизлияния. Брыжеечные лимфатические узлы увеличены, сочные.
Печень несколько увеличена, наполнена кровью, иногда перерождена и окрашена в серовато - глинистый цвет. Серозная оболочка воспалена и местами покрыта слизистыми пленками. На поверхности печени и в глубине обнаруживаются мелкие серо-белые некротические узелки. Серозная оболочка желчного пузыря утолщена и усеяна фибринозными пленками, желчь густая, серовато-белая.
Селезенка увеличена, с закругленными краями, темно-красного цвета. Под капсулой нередко также обнаруживаются мелкие белые некротические узелки.
Почки застойно гиперемированы, под капсулой часто встречаются кровоизлияния, а иногда и некротические узелки. На разрезе рисунок сглажен.
У павших беременных крольчих наряду с указанными изменениями находят метрит. Серозная оболочка воспалена, покрыта пленками фибрина. Под серозной оболочкой в стенке матки заметны множественные мелкие гнойные узелки. Слизистая оболочка воспалена. В некоторых случаях в матке обнаруживают мертвые плоды.
Диагноз. Клинические признаки болезни не характерны. Предположительный диагноз на сальмонеллез можно поставить только с учетом эпизоотических данных и патологоанатомического вскрытия павших кроликов.
Окончательный диагноз ставят, учитывая результаты бактериологического исследования. Для этого в ветеринарную лабораторию посылают несколько павших кроликов. Если нет возможности доставить свежие трупы, посылают органы: сердце, печень, селезенку, трубчатую кость. При гибели беременных самок в ветлабораторию посылают на исследование матку или ее части. Органы помещают в 30%-ный водный раствор глицерина.
Штаммы сальмонелл, выделенных от кроликов отличаются по биологическим свойствам от соответствующего типа штаммов, выделяемых от других сельскохозяйственных животных.
Лечение. Больным кроликам назначают фуразолидон. Его задают индивидуально каждому больному кролику в рот, два раза в день из расчета 30 мг на 1 кг живого веса кролика 7 дней подряд. Подозреваемым в заражении также рекомендуется давать фуразолидон столько же времени, но в половинной дозе. Подозреваемой в заражении группе кроликов фуразолидон можно замешивать в корм.
Кроме фурозолидона, необходимо ввести гипериммунную сыворотку, направленную на восстановление от сальмонеллеза и колибактериоза. Подходит она для любых домашних животных и используется вместе с антибиотиками.
Меры борьбы и профилактики. При сальмонеллезе кроликов проводят общие противоэпизоотические мероприятия. Устанавливают источник инфекции и ликвидируют его. Необходимо ежедневно осматривать все поголовье кроликов, по возможности два раза в день, чтобы своевременно изолировать больных животных. Клетки, где находились больные, дезинфицируют. При групповом содержании молодняка нередко из одной и той же клетки приходится удалять больных неоднократно и после каждого выделения больного кролика обязательно вновь дезинфицируют.
Больных кроликов лечат в условиях строгой изоляции. При отсутствии необходимых для этого условий больных убивают.
Всем здоровым кроликам, в первую очередь тех возрастных групп, среди которых наблюдается заболевание, вводят поливалентную вакцину против паратифа и колибактериоза пушных зверей, птиц, телят и поросят. Вакцину вводят в мышцу бедра двухкратно с интервалом в 7 дней, первый раз молодняку в возрасте от одного до трех месяцев - 0,5мл, молодняку более старшего возраста и взрослым -1мл, второй раз соответственно 1 и 2мл. После прививку у многих крольчат развивается хромота, которая скоро проходит.
Мясо убитых больных сальмонеллезом кроликов, если тушки не истощены, допускается в пищу только после 1,5- часового проваривания. Во избежание распространения инфекции мясо проваривают на месте убоя.
Павших от сальмонеллеза кроликов, истощенные тушки вынужденно убитых больных и внутренние органы сжигают и утилизируют на скотомогильниках.
Псевдомоноз (Pseudomonosis) — остро протекающее контагиозное инфекционное заболевание сельскохозяйственных животных, птицы, лисиц, песцов и рыб. К псевдомонозу восприимчив человек.
Псевдомоноз у молодняка сельскохозяйственных животных сопровождается пневмониями, диареей и артритами. У взрослых животных заболевание характеризуется маститами, вагинитами и эндометритами.
При культивировании на жидких и твердых питательных средах возбудитель псевдомоноза продуцирует четыре типа пигмента: пиоцианин (сине-зеленого или желто-зеленого цвета), флуоресцин, пиорубин и черно-бурый пигмент без названия. К физическим и химическим факторам слабоустойчив. Однако в растительно-белковых субстратах сохраняет жизнеспособность до 6 месяцев и более. В качестве дезинфицирующих средств на практике применяют хлорсодержащие препараты.
Эпизоотологические данные. Возбудитель псевдомоназа относится к числу условно-патогенных микроорганизмов и, как сапрофит, может быть выделен от клинически здоровых животных. К псевдомонозу наиболее восприимчив молодняк. Появлению и распространению болезни в сельскохозяйственных предприятиях способствуют нарушение установленных ветеринарно-санитарных правил содержания животных, большая их концентрация, высокая влажность в помещениях, несоблюдение профилактических перерывов при эксплуатации, длительное и нерациональное использование антибиотиков и других химиопрепаратов. Источником возбудителя инфекции являются больные животные и бактерионосители, которые возбудителя инфекции выделяют во внешнею среду с мочой, фекалиями, молоком, носовой слизью, истечениями из влагалища и спермой. Возможно проникновение синегнойной палочки через планцентарный барьер. Резервуаром инфекции являются корма животного и растительного происхождения, реже вода, инфицированная патогенными штаммами микроорганима. Заражение здоровых животных происходит алиментарным, воздушно-капельным и половыми путями. В распространение заболевания определенная роль принадлежит обслуживающему персоналу, через руки которого, спецодежду и предметы ухода (метлы, скребки, ведра, щетки и т.д.) возбудитель от больных животных или носителей инфекции передается здоровым. Болезнь обычно носит очаговый характер и протекает в виде энзоотических вспышек. При этом заболевает до 50% и более животных, находящихся в одном помещении. Смертность может доходить до 70%.
Заболевание регистрируется в любое время года, но чаще всего возникает в летнее — осенний период, а на фермах крупного рогатого скота, свиней и птиц — в зимне-весенний. Это связано со снижением естественной резистентности организма животных и благоприятными условиями для возбудителя во внешней среде(низкая солнечная инсоляция, повышенная влажность, умеренная температура окружающей среды).
Клинические признаки. Инкубационный период не продолжительный, в пределах от 2 до 20 часов, изредка бывает больше суток. При экспериментальном заражении норок инкубационный период равен 10-18 часов.
В зависимости от вида животных псевдомоноз вызывает:
- у овец, собак и кроликов-пиодермию;
- у коров и свиноматок-маститы, эндометриты, эмбриональную сметрность и аборты;
- у быков и хряков -баланопоститы, эпидидимиты;
- у пушных зверей-септицемию.
У молодняка сельскохозяйственных животных температура тела в первые часы болезни повышается на 0,5-1°С. Наступает угнетение и снижение аппетита. При поражении желудочно-кишечного тракта у больного животного превалируют симптомы диареи. Фекалии становятся жидкими с примесью слизи и крови. В тех случаях когда идет поражение органов дыхания, у больных животных отмечаются слизистые истечения из носа, кашель. У взрослых животных диагносцируем мастит. При поражении половых органов — из половой щели выделяется хлопьевидная слизь, иногда с примесью крови. В случае внутриутробного заражения новорожденные животные часто погибают в первые часы жизни.
Патологоанатомические изменения. Характерным признаком является - геморрагическое воспаление легких и сепсис. При поражении желудочно-кишечного тракта — точечные и полосчатые кровоизлияния на слизистой оболочке желудка, тонких кишок и мочевого пузыря. Под капсулой селезенки, почек и печени — точечные кровоизлияния, лимфатические узлы сочные, увеличены, кровь темно-красного цвета, трупное окоченение выражено слабо.
Диагноз. Ставят комплексно на основании эпизоотологических, клинических данных, патологоанатомических изменений, результатов бактериологического исследования- выделения культуры, определения серологического варианта и патогенности возбудителя для лабораторных животных. Для ускорения бактериологической диагностики применяют селективные питательные среды. Серологический вариант культуры определяют реакцией агглютинации с типовыми О-сыворотками. Диагноз на псевдомоноз считается установленным при выделении культуры возбудителя обладающего патогенностью для белых мышей.
Дифференциальный диагноз. При проведении дифференциальной диагностики необходимо исключить колибактериоз, сальмонеллез, стрептококкоз, пастереллез и хламидиоз.
Иммунитет и средства специфической профилактики. Иммунитет при псевдомонозе клеточно-гуморальный. В сыворотке крови вакцинированных животных обнаруживаются агглютинины, антитоксины и антитела против ферментов протеазы и эластазы. Иммунологическая реакция у привитых зверей сопровождается повышением общего количества лейкоцитов, уровня глобулинов за счет гамма-фракции. Так норок в неблагополучных по псевдомонозу хозяйствах в течение 2 лет вакцинируют поливалентной вакциной в соответствии с наставлением по ее применению. Иммунитет у норок после однократной вакцинации вырабатывается через 6-8 дней и держится в течение года.
Лечение. Учитывая, что псевдомонозная инфекция у животных чаще всего протекает в ассоциации с другими заболеваниями и проявляется разнообразными клиническими признаками, то и лечение имеет свои некоторые особенности.
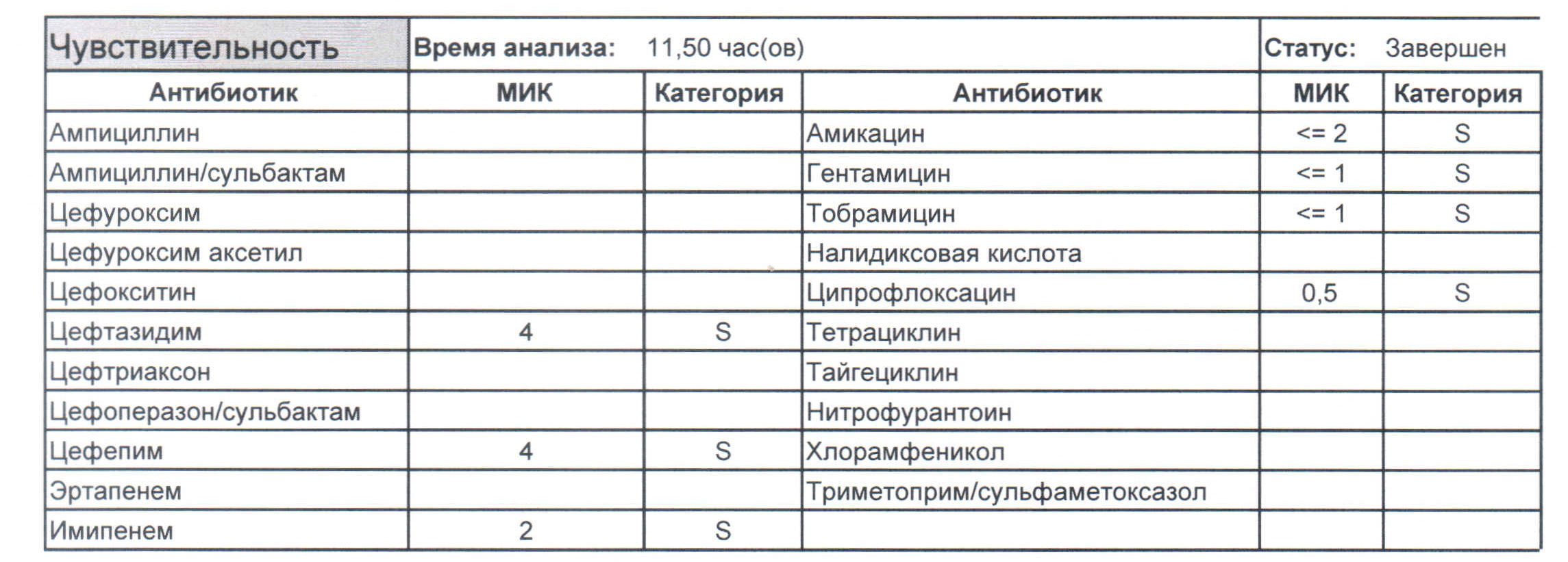
В сельскохозяйственных предприятиях наиболее часто во время лечение псевдомоноза используют антибиотики аминогликозидного ряда, полимиксин М, карбепициллин и фторминоодоны. Стрептомицина сульфат вводят внутримышечно два раза в день из расчета 3-5 мг/кг, неомицина сульфат два раза в день внутримышечно в дозе 5-10мг/кг; канамицин 2 раза в день внутримышечно в дозе -5-10 мг/кг; гентамицина сульфат три раза в день внутримышечно в дозе 1,5—2мг/кг. Применяют для лечения современные антибиотики цефалоспоринового ряда — цефалотоксим, цефалексин и другие.
При поражении желудочно-кишечного тракта внутрь применяют лерс, стартин, рекуральтан, ветсептол, ветглюкосалан. При отсутствии у новорожденных животных сосательного рефлекса проводится инфузионная терапия с использованием растворов Рингера, Шарабрина или физиологического раствора.
В качестве средств патогенетической терапии применяются витаминные препараты, которые при диспептических расстройствах применяют парентерально в виде масляных (витамин А и Д) и водных(витамины группы В, аскорбиновая кислота, никотиновая кислота) растворов. При применение витаминов А и Д необходимо соблюдать принцип соотношения доз 6:1-10:1. Витамин А применяют из расчета 7-10тыс. ЕД на 1кг массы тела один раз в сутки, а витамин С в виде 5%-ного раствора в дозе 10-15мл на голову в течение 5-6 дней подряд. При появлении симптомов расстройства нервной системы (судороги, парезы, параличи) назначают витамины группы В.
Для восстановления нормальной микрофлоры в желудочно-кишечном тракте и нормализации его функции применяют биологические препараты: бифидобактерин, колибактерин, лактобактерин по 10-30доз в сочетании с желудочным соком лошади или ПАБК, АБК по 3мл на 1 кг массы тела три раза в день, за 10 минут до кормления молозивом или молоком.
Лечение псевдомоноза поросят такое же как и выше с одним различием, что регидрационные препараты являются более эффективными при их внутрибрюшинной введении.
При псевдомонозе быков и хряков-производителей лечение сводится к местному применению лекарственных средств. Из антибактериальных препаратов эффективны: 1%-ный сульфадиазин серебра, 4-10%-ный сульфамилон;0,5%-ный нитрит серебра, гентамициновые покрытия. Для промывания препуция используют 0,5%-ный раствор полимиксина и 0,25%-ный раствор неомицина с протеолитическими ферментами, 5%-ный раствор борной кислоты; 1%-ный раствор уксусной и молочной кислоты.
Для санации спермы быков и хряков-производителей используют ГАМП-комплексный антибактериальный препарат на основе антибиотика ампициллина натриевой соли и гентамицина сульфата.
При псевдомонозных эндометритах хорошие результаты бывают при применении гинобиотика по 1-3 таблетки коровам и по 1-2таблетки свиноматкам внутриматочно с интервалом 48часов; метригент-200 внутриматочно по 1-2 палочки с интервалом 72 часа; экзутер П внутриматочно коровам по 2-4 таблетки, свиноматкам по 2 таблетки однократно или с интервалом 24 часа, 5%-ная масляная суспензия эндофарма и жироформ-плюс внутриматочно в дозе 120-150мл. Одновременно смотрите статьи по лечению эндометрита на нашем сайте в статьях: «Лечение острых послеродовых эндометритов», «Хронический эндометрит», «Скрытый или субклинический эндометрит».
При маститах, вызванных или осложненных синегнойной палочкой эффективен мастисан -Б по 5-10мл внутрицистернально с интервалам 12 часов 2-3 дня подряд, мастилекс и мастимикс один раз в сутки 3-4 дня подряд, тетра-дельта один раз в сутки в течение 2-3 дней. Дополнительно внутримышечно вводят гентамицин в дозе 1,5-3мг/кг; энрофлоксацин 2,5-3 мг/кг; нефлоксацин 5 мг/кг.
Профилактика. Профилактика псевдомоноза в хозяйствах должна быть направлена на проведение общих ветеринарно-санитарных мероприятий, соблюдения зоогигиенических правил содержания и кормления животных, обеспечивающих высокую резистентность организма. Оборудование кормокухони. Полы, стены и потолки не реже одного раза в неделю механически очищают и дезинфицируют.
Меры борьбы. При лабораторном подтверждении диагноза Постановлением Губернатора области в соответствии с Приказом Министерства сельского хозяйства РФ №476 от 19 декабря 2011года «Об утверждении перечня заразных, в том числе особо опасных, болезней животных, по которым могут устанавливаться ограничительные мероприятия (карантин)», хозяйство объявляют неблагополучным по псевдомонозу и вводятся ограничения.
По условиям ограничений запрещается:
- перемещение животных внутри хозяйства;
- ввоз и вывоз животных;
- прекращаются все хозяйственные связи между неблагополучными бригадами (фермами).
На неблагополучной ферме проводят ежедневный клинический осмотр, в ходе которого выявленных вновь больных и подозрительных по заболеванию животных изолируют и подвергают лечению подтитрованными антибиотиками и сульфаниламидными препаратами, если имеется гипериммунная поливалентная сыворотка или глобулин, то применяют их в соответствии с наставлением по их применению. В помещениях проводится регулярная дезинфекция.
Карантин с неблагополучного по псевдомонозу хозяйства снимается через 15 дней после последнего случая заболевания и проведения заключительных мероприятий.

При исследовании трупа кролика, поступившего в лабораторию для постановки диагноза, был обнаружен возбудитель псевдомоноза. Псевдомоноз (pseudomonosis) - инфекционное заболевание молодняка сельскохозяйственных животных, характеризующееся пневмониями, диареей, артритами.
Диагноз был поставлен на основании патологоанатомических изменений и результатов бактериологического исследования. При патологоанатомическом вскрытии специалистами отдела патоморфологии и приёма материала в трупе кролика были обнаружена характерные изменении для псевдомоноза: лимфоузлы увеличены с кровоизлияниями, кровоизлияния на эпи- и миокарде, под капсулой почек и на селезенке, отеки слизистой оболочки желудка, острое геморрагическое воспаление слизистой оболочки желудка и кишечника с кровоизлияниями, дистрофические и застойные процессы в печени, почках и сердечной мышце, отек в легких.
При бактериологическом исследовании патологического материала была обнаружена Pseudomonas aeruginosa - грамотрицательная палочка, размером 1-3 х 0,5-1 мкм, подвижная, спор не образует. Хорошо растет на обычных питательных средах. На селективных средах образует сине-зеленый пигмент. Выделенный возбудителя обладает патогенностью для белых мышей. Источником возбудителя инфекции являются больные животные и бактерионосители. Во внешнюю среду возбудитель выделяется с мочой, фекалиями. Заражение происходит воздушно-капельным, алиментарным и половым путями.
Течение и симптомы болезни. У молодняка в первые часы повышается температура тела на 0,5-1 °С, отмечается угнетение и снижение аппетита. При поражении желудочно-кишечного тракта возникает диарея. При поражении органов дыхания - кашель, слизистые истечения из носа. Профилактика псевдомоноза должна быть направлена на соблюдение ветеринарно-санитарных и зоогигиенических правил содержания животных, направленных на обеспечение высокой резистентности молодняка.

Псевдомоноз - это довольно распространенное заболевание, которое часто наблюдается у жвачных животных, у хищников, а также у птиц и рыб. Наиболее часто от него страдает молодняк свиней и коров. Распространение этого инфекционного заболевания нередко становится причиной нарушения внутриутробного развития молодняка и гибели зараженных особей.
Этиология и распространение заболевания
В настоящее время возбудители этого заболевания уже хорошо изучены. Ими являются Pseudomonosis aeruginosa и Bacillus pyocyaneum. Эти разновидности синегнойной палочки отличаются высокой патогенностью.
В действительности этот микроорганизм относится к условно-патогенным. Он нередко выявляется у абсолютно здоровых животных. Считается, что в большей степени к поражению синегнойной палочкой предрасположен молодняк, так как у него еще не до конца сформирован иммунитет. Помимо всего прочего, выделяется ряд внешних условий, которые способствуют поражению сельскохозяйственных животных. К таким факторам относятся:
- нарушения санитарно-ветеринарных правил;
- повышенная влажность в помещении;
- несоблюдение профилактических перерывов эксплуатации инвентаря;
- нерациональное применение антибиотиков;
- использование низкокачественных кормов.
Заболевшие животные выделяют инфекцию во внешнюю среду вместе с калом, мочой, носовой слизью и даже молоком. Вполне возможно проникновение синегнойной палочки через плацентарный барьер. В этом случае молодняк может родиться с явными дефектами развития.
В редких случаях заражение синегнойной палочкой происходит через воду. Кроме того, распространение этого патогенного микроорганизма может происходить воздушно-капельным и половым путями.
В настоящее время известно, что причиной стремительного распространения синегнойной палочки могут быть люди, которые нередко переносят этот патогенный микроорганизм на одежде, руках и предметах ухода за животными. На фермах, где разводится крупный рогатый скот, наиболее часто вспышки заболеваемости псевдомонозом диагностируются осенью. В хозяйствах, специализирующихся на выращивании домашней птицы и свиней, повышение заболеваемости наблюдается зимой.
Клинические проявления
Инкубационный период не продолжительный, в пределах от 2 до 20 часов, изредка бывает больше суток.
У молодняка сельскохозяйственных животных температура тела в первые часы болезни повышается на 0,5-1°С. Наступает угнетение и снижение аппетита. При поражении желудочно-кишечного тракта у больного животного превалируют симптомы диареи. Фекалии становятся жидкими с примесью слизи и крови. В тех случаях, когда идет поражение органов дыхания, у больных животных отмечаются слизистые истечения из носа, кашель. У взрослых животных диагностируем мастит. При поражении половых органов — из половой щели выделяется хлопьевидная слизь, иногда с примесью крови. В случае внутриутробного заражения новорожденные животные часто погибают в первые часы жизни.
Методы диагностики
Выявление этого заболевания в настоящее время не представляет значительной сложности. В первую очередь ветеринар должен осмотреть пораженных животных, чтобы оценить клиническую картину. В некоторых случаях проводится вскрытие больной или уже умершей особи, чтобы оценить имеющиеся патологические изменения.
Для подтверждения диагноза также может потребоваться проведение бактериологического исследования. Этот анализ предполагает выведение культуры и определение степени ее опасности для животных. При постановке диагноза необходимо отличать псевдомоноз от таких нозологических единиц, как стрептококкоз, колибактериоз, пастереллез, сальмонеллез и хламидиоз. Только после постановки точного диагноза может быть определен наилучший путь терапии.
Лечение и профилактика псевдомоноза
В большинстве случаев при правильном подходе можно вернуть здоровье пораженным животным. Учитывая, что синегнойная палочка создает прекрасные условия для увеличения численности других микроорганизмов, в обязательном порядке назначаются антибиотики.
Активно применяются нитрофурановые и сульфаниламидные средства. При нарушении у пораженного молодняка сосательного рефлекса проводится инфузионная терапия. Помимо всего прочего, назначаются витаминные препараты для купирования диспепсических расстройств. Для нормализации микрофлоры кишечника могут применяться биологически активные добавки.
Профилактика псевдомоноза в хозяйствах должна быть направлена на проведение общих ветеринарно-санитарных мероприятий, соблюдение зоогигиенических правил содержания и кормления животных, обеспечивающих высокую резистентность организма.

Псевдомоноз – это довольно распространенное заболевание, которое часто наблюдается у жвачных животных, у хищников, а также у птиц и рыб. Наиболее часто от него страдает молодняк свиней и коров. Распространение этого инфекционного заболевания нередко становится причиной нарушения внутриутробного развития молодняка и гибели зараженных особей.
Этиология и распространение заболевания
В настоящее время возбудители этого заболевания уже хорошо изучены. Ими являются Pseudomonosis aeruginosa и Bacillus pyocyaneum. Эти разновидности синегнойной палочки отличаются высокой патогенностью.
В действительности этот микроорганизм относится к условно-патогенным. Он нередко выявляется у абсолютно здоровых животных. Считается, что в большей степени к поражению синегнойной палочкой предрасположен молодняк, так как у него еще не до конца сформирован иммунитет. Помимо всего прочего, выделяется ряд внешних условий, которые способствуют поражению сельскохозяйственных животных. К таким факторам относятся:
- нарушения санитарно-ветеринарных правил;
- повышенная влажность в помещении;
- несоблюдение профилактических перерывов эксплуатации инвентаря;
- нерациональное применение антибиотиков;
- использование низкокачественных кормов.
Заболевшие животные выделяют инфекцию во внешнюю среду вместе с калом, мочой, носовой слизью и даже молоком. Вполне возможно проникновение синегнойной палочки через плацентарный барьер. В этом случае молодняк может родиться с явными дефектами развития.
В редких случаях заражение синегнойной палочкой происходит через воду. Кроме того, распространение этого патогенного микроорганизма может происходить воздушно-капельным и половым путями.
В настоящее время известно, что причиной стремительного распространения синегнойной палочки могут быть люди, которые нередко переносят этот патогенный микроорганизм на одежде, руках и предметах ухода за животными. На фермах, где разводится крупный рогатый скот, наиболее часто вспышки заболеваемости псевдомонозом диагностируются осенью. В хозяйствах, специализирующихся на выращивании домашней птицы и свиней, повышение заболеваемости наблюдается зимой.
Клинические проявления
Инкубационный период не продолжительный, в пределах от 2 до 20 часов, изредка бывает больше суток.
У молодняка сельскохозяйственных животных температура тела в первые часы болезни повышается на 0,5-1°С. Наступает угнетение и снижение аппетита. При поражении желудочно–кишечного тракта у больного животного превалируют симптомы диареи. Фекалии становятся жидкими с примесью слизи и крови. В тех случаях, когда идет поражение органов дыхания, у больных животных отмечаются слизистые истечения из носа, кашель. У взрослых животных диагностируем мастит. При поражении половых органов — из половой щели выделяется хлопьевидная слизь, иногда с примесью крови. В случае внутриутробного заражения новорожденные животные часто погибают в первые часы жизни.
Методы диагностики
Выявление этого заболевания в настоящее время не представляет значительной сложности. В первую очередь ветеринар должен осмотреть пораженных животных, чтобы оценить клиническую картину. В некоторых случаях проводится вскрытие больной или уже умершей особи, чтобы оценить имеющиеся патологические изменения.
Для подтверждения диагноза также может потребоваться проведение бактериологического исследования. Этот анализ предполагает выведение культуры и определение степени ее опасности для животных. При постановке диагноза необходимо отличать псевдомоноз от таких нозологических единиц, как стрептококкоз, колибактериоз, пастереллез, сальмонеллез и хламидиоз. Только после постановки точного диагноза может быть определен наилучший путь терапии.
Лечение и профилактика псевдомоноза
В большинстве случаев при правильном подходе можно вернуть здоровье пораженным животным. Учитывая, что синегнойная палочка создает прекрасные условия для увеличения численности других микроорганизмов, в обязательном порядке назначаются антибиотики.
Активно применяются нитрофурановые и сульфаниламидные средства. При нарушении у пораженного молодняка сосательного рефлекса проводится инфузионная терапия. Помимо всего прочего, назначаются витаминные препараты для купирования диспепсических расстройств. Для нормализации микрофлоры кишечника могут применяться биологически активные добавки.
Профилактика псевдомоноза в хозяйствах должна быть направлена на проведение общих ветеринарно-санитарных мероприятий, соблюдение зоогигиенических правил содержания и кормления животных, обеспечивающих высокую резистентность организма.
Знакомьтесь с героиней нашего сегодняшнего повествования – синегнойной палочкой или Pseudomonas aeruginosa (P.aeruginosa).
Автор: врач-клинический фармаколог Трубачева Е.С.
Знакомьтесь с героиней нашего сегодняшнего повествования – синегнойной палочкой или Pseudomonas aeruginosa (P.aeruginosa).
.jpg)
И, воспользовавшись ситуацией, мы поговорим о микробиологической безопасности лечебных учреждений, ведь именно этот возбудитель до сих является одним из лидеров внутрибольничных инфекций, особенно в условиях реанимационных, хирургических, онкологических и ожоговых отделений, и, казалось бы, эта проблема не решаемая. О том, как победить этого зверя-убийцу и не разорится, мы сегодня и поговорим.
Те, кого интересуют исключительно вопросы лечения, а по сути, заметания проблемы под ковер, так как одними антибиотиками синегнойку не удалось победить никому, могут перейти сразу к статье «Антисинегнойные препараты».
Микробиологические аспекты
Pseudomonas aeruginosa – это аэробная грамотрицательная палочка, с одним или двумя полярно расположенными жгутиками, которая может расти и размножаться и в анаэробных условиях.
Это один из немногих возбудителей, который угадывается в прямом смысле носом – инфицированная рана издает совершенно неповторимое амбрэ, которое не перепутаешь ни с чем, если услышал хотя бы один раз. Причем больной обнаруживается в прямом смысле по запаху от двери не то, что палаты, а от входа в лечебное отделение. Для тех, кто пока ни разу не сталкивался, – он слышится как запах сладкой карамели с аммиаком, вызывающий отчетливые рвотные позывы (хотя последнее строго индивидуально). Некоторые ощущают его как аромат жасмина в аммиаке. Запах очень специфический и способен играть серьезную диагностическую роль, а уж если к нему в дополнение идут сине-зеленые повязки, и это не вылитый ранее флакон зеленки, то перед вами на 99,9% рана, инфицированная P.aeruginosa. Согласитесь, это важно, особенно в условиях как недостатка микробиологических лабораторий, так и широкого распространения возбудителя в стационарах.
Дикая почвенная синегнойка, являющаяся родоначальницей всех внутрибольничных форм, будет выглядеть следующим образом. Как вы можете видеть, убить ее можно абсолютно всем с применением обычных терапевтических дозировок. (картинка 1)
В природе синегнойная палочка обитает в почве и воде, при этом она непривередлива в плане питательных веществ (в дистиллированной воде растет и размножается до 2,5 месяцев, хотя и снижает свою активность в десять раз). Поэтому идеальной средой ее обитания будет та локализация в организме, где темно, тепло и сыро, а именно – раны, нижние дыхательные пути, мочевыводящие пути и все те полости, в которые можно установить катетеры. Конечно, самостоятельно палочка туда не заползет, у нее нет ножек, зато мы – медицинский персонал, не соблюдая правила обработки рук и имея единственного больного в отделении, к концу смены обсеменим всех, особенно если в ординаторских и сестринских используются общие, а не одноразовые бумажные, полотенца.
P.aeruginosa очень любит, когда вокруг нее тепло (30 – 37 0 С), темно и сыро. Соответственно, самое чистое время года с точки зрения риска принести дикую уличную палочку в стационар – это зима. И если зимой в вашем на 100% чистом стационаре с внутренним микробиологическим контролем вдруг пациент, простите, завонял – ищите любителя-огородника с рассадой на подоконнике. Достаточно такому садоводу-огороднику один раз по приходу на работу не отмыть правильно руки и пойти на перевязку – больной с синегнойной (или ацинетобактерной, а то и вообще микст) инфекцией на ровном месте будет обеспечен. А если все остальные так же правильно не помыли руки или вытерлись общим полотенцем – чистый стационар очень быстро станет стационаром с синегнойкой.
Синегнойная палочка является активным пленкообразователем. В этом процессе участвует вырабатываемая микробом внеклеточная слизь, покрывающая саму клетку тонким слоем. Процесс пленкообразования условного возбудителя наглядно показан на данном видео. Как мы обсуждали ранее, микробы – это не статичные существа, которые всю жизнь питаются и размножаются, они способны вести достаточно бурную социальную жизнь, и синегнойная биопленка тому наглядный пример, поэтому о ней стоит поговорить поподробнее. Когда палочка прикрепляется к поверхности, она тут же образует монослой из микроколоний, покрытых экзополисахаридом. Затем бактерии образуют множество пилей, которыми скрепляются в том числе и друг с другом и вся структура образует полисахаридную матрицу. Когда биопленка созреет (это занимает в среднем неделю), то она становится эластичной и упругой, напоминая резину или силиконовую стельку, и точно так же обеспечивает защиту включенных в нее микроорганизмов от воздействий антибиотиков, антисептиков, дезенфектантов и иммунных клеток организма хозяина. При этом внутри самой биопленки бактерии активно обмениваются факторами вирулентности и антибиотикорезистентности и отшнуровывающиеся в последующем от пленки новые палочки будут обладать всем набором факторов защиты, характерным для материнской биопленки. Так выглядит один из способов получения вооруженной до зубов внутрибольничной микрофлоры, которая убивает пациентов и которую фактически невозможно убить в пациентах в виду как недоступности для действующих агентов (биопленка), так и в виду наличия механизмов антибиотикорезистентности, вплоть до металло-бета-лактамаз, разрушающих все до одного существующих антибиотика и большое число антисептиков и дезенфектантов.
Почему же P.aeruginosa так полюбила больницы? Да потому что здесь, в отличие от дикой среды обитания, для нее созданы идеальные условия, как в плане климата и питательных веществ, так и в плане окружения – зверю практически не требуется бороться за свое выживание с другой микрофлорой, фактически всегда за счет своих свойств синегнойка получает селективное преимущество перед другими возбудителями, которых успешно травят антисептиками, антибиотиками, заключительной дезинфекцией и УФ-излучением, оставляя сегодняшней героине расчищенную от конкурентов территорию.
Где же в стационаре создаются условия для размножения и распространения инфекции? Для этого необходимо знать следующие свойства P.aeruginosa:
- Способность сохраняться в дезинфицирующих растворах, таких как фурациллин (его она вообще ест на завтрак, обед и ужин), хлоргесидин, глутаральдегид и фенол – то есть все то, что чаще всего используется для промывания ран или хранения инструментов, и если технология приготовления нарушена или раствор изначально был нестерильным, получаем инфицирование синегнойкой непосредственно в рану
- Исходя из вышесказанного – бульон из синегнойки будет пузыриться в мыльнице с кусковым мылом. Поэтому только жидкое мыло в дозаторах станет препятствием для дополнительного очага обитания этой зверюшки
- Синегнойная палочка умеет защищаться от УФ-лучей, вырабатывая пигмент мелатонин. Поэтому все наши кварцевания помещений для нее просто повод покрыться дополнительным «загаром»
- В дистиллированной воде она способна жить и размножаться 2,5 месяца, и если она в нее проникла, то все аппараты с использованием такой воды будут источниками синегнойной инфекции
Таким образом, исходя из вышесказанного, любимыми местами обитания в стационарах являются все то, что создает оптимальную для обитания теплую и влажную среду, а именно:
- краны, раковины, кафель и стыки между ними у раковин и моек, сан. узлы, тряпочные общие полотенца ординаторских и сестринских
- медицинское оборудование, создающее теплую и влажную среду (аппараты ИВЛ, наркозные аппараты, аппараты для проведения диализа, испарители всех типов)
- кондиционеры открытого типа, хотя и за сплит-системами необходим постоянный уход и дезинфекция
- посуда для сдачи анализов
- руки мед. персонала
- общие, а не одноразовые полотенца
То есть любимыми отделениями для обитания в стационаре будут ожоговые и хирургические (практически все, а не только гнойная хирургия и травматология), отделения реанимации и интенсивной терапии и хирургический блок. Особняком стоят пульмонологические отделения с пациентами с муковисцидозом и онкологические стационары. При этом синегнойка может оказаться совершенно в любом отделении, переехав туда на руках медицинского персонала и разбежавшись по больным уже через тамошнее общее полотенце. Поэтому первый и главный шаг на пути борьбы с распространением синегнойной инфекции – это наши руки, точнее, правильная их обработка. После КАЖДОГО пациента. И не протирание полотенчиком на обходе, а полноценное мытье, после которого хотя бы самому себе можно сказать, что уж ты-то точно сделал все, что было возможно.
Клинические аспекты
Какие пациенты более всего чувствительны к P.aeruginosa и когда вообще ждать именно ее:
- Пациенты с обширной политравмой в теплый сезон привезенные с мест ДТП, покрытые мокрой грязью (вода+почва = дикая синегнойка в ранах с вероятностью более 80%)
- Пациенты с муковисцидозом, у которых данный микроб является хроническим колонизатором нижних дыхательных путей. Таких пациентов необходимо выявить с целью недопустимости обсеменения тех, кто P.aeruginosa пока не имеет (отдельные палаты, отдельный инструментарий, в том числе диагностический, с последующей правильной обработкой)
- Больные с обширными ожогами
- Пациенты с иммунодефицитами различной этиологии
- Пациенты с сахарным диабетом и диабетической стопой
- Онкологические пациенты с нейтропениями и без оных
- Пациенты на ИВЛ
- Пациенты с внутрибольничными случаями инфицирования в стационарах, обсемененных синегнойной палочкой
- Пациенты, получающие массированную антибактериальную терапию по любому иному поводу – в этих ситуациях и при отсутствии должного внимания к чистоте рук, по принципу «свято место пусто не бывает», тихо сидящая колония синегнойки может приобрести селективное преимущество и организовать новый виток генерализованной инфекции, но уже новым возбудителем, то есть собой
- Оперирующие врачи. Тут хотелось бы остановиться чуть подробнее – несколько лет назад было поветрие в нескольких регионах, когда в офтальмологические клиники начали обращаться врачи (в основном гинекологи и патологоанатомы) с синегнойным поражением роговицы. Из анамнеза – неудачно потерли глаз во время манипуляций. Как результат, экстренное обращение в ночное время в приемные покои офтальмологических клиник с острейшей болью и язвой на роговице. Про глаза надо запомнить следующее – при любом подозрении необходимо немедленно обращаться к коллегам. Лечение будет стоить копейки, а без оного синегнойка убивает глаз менее чем за сутки, и дальше только энуклеация с последующим протезированием и шансом потери работы. А лучше всего не тереть глаза и использовать защитные очки при любых, а уж тем более подозрительных, манипуляциях
Какую патологию чаще всего вызывает (а лучше сказать, осложняет) P.aeruginosa
То есть почти любая область поражения и это говорит нам о крайней необходимости микробиологической диагностики, так как почти точно такой же набор может вызвать нозокомиальный золотистый стафилококк или ацинетобактер.
Эпидемиологические аспекты
Как уже выше было неоднократно сказано – P.aeruginosa умеет поражать практически все, до чего сможет добраться, а уж убивать, да в своих нозокомиальных формах, когда из биопленок вылупились и распространились супермутанты, тем более. Вопрос в том, что делать, ведь ситуация кажется безнадежной. Но это не так.
Вылечить больных мы, конечно, можем, но только в том случае, если перед нами дикая и непуганая P.aeruginosa с улицы. Если случилось так, что в вашем стационаре она живет годами и смогла инфицировать пациента (а сама она не может, ее надо донести на чьих-то медицинских руках или до пациента, или до аппарата, который используется у этого пациента), то тут фармакология почти бессильна, так как внутрибольничные палочки умеют разрушать все до одного антибиотика, имеющегося на рынке, а новых уже лет 10 не было, и неизвестно когда будут, если вообще будут. Поэтому единственным барьером встает эпидемиологический надзор. Причем синегнойку, в отличие от фекальной микрофлоры, из стационара выбить можно полностью, так как в норме она не является элементом нормальной микрофлоры человека, как та же кишечная палочка, клебсиелла или энтерококки, то есть в людях в норме она не живет.
Почему в этой статье нет антибиотикограмм устойчивых форм? Ответ до банальности прост – автор долгое время проработала в стационаре, свободном от синегнойки. Это достижимо, и от P.aeruginosa можно освободится даже в самом запущенном случае, что не будет стоить колоссальных денег, при том, что в перспективе высвобождаются действительно серьезные средства, которые ежегодно тратятся на тушение пожара антибиотиками, что в случае внутрибольничных инфекций равноценно тушению бензином. Для достижения полного антисинегнойного эффекта необходимо:
- Правильно мыть руки после каждого пациента
- Менять перчатки после каждого пациента (вместе с мытьем рук)
- Прекратить практику использования общих полотенец и полотенец на обходе
- Ввести тотальный микробиологический мониторинг
- Если есть эпидемиолог, с него требовать доступ к антисептикам и дезенфектантам нескольких видов, а также постоянное наличие одноразовых расходных материалов (это его вопрос, как он будет с начальством договариваться, но все одноразовое обязано быть одноразовым и в достаточных количествах – так как отодрать синегнойную пленку обычными методами, как вы видели, фактически нереально)
- В идеале всю группу антисинегнойных препаратов необходимо вывести из общебольничного оборота и назначать только специально обученным клиническим фармакологом. Таким образом, удастся снизить антимикробную нагрузку на внутрибольничную флору, уменьшить ее селективность и снизить вероятность селекции нозокомиальных штаммов самой P.aeruginosa
Простая манипуляция в виде правильного мытья рук позволяет на 99,9% снизить риск внутрибольничного заражения синегнойной инфекцией. Остальное сделают мероприятия в рамках Федеральных клинических рекомендаций Минздрава «Эпидемиология и профилактика синегнойной инфекции», по которым должна работать эпидемиологическая служба.
Хотелось бы отдельно напомнить, что P.aeruginosa, точнее, пациент с оной, может быть и на приеме в поликлинике – у отоларинголога, поковырявшись гвоздиком в ухе, у офтальмолога, у гинеколога, травматолога и, конечно, у хирурга. На мысль о возбудителе натолкнут непередаваемый аромат, издаваемый раной, высокая скорость развития гнойно-воспалительного процесса («Доктор, еще вчера ничего не было») и анамнез в виде контакта раны с предметом, покрытым почвой, или нанесения раны подобным предметом. И после подобного пациента необходимо вспомнить о всех правилах асептики и антисептики, чтобы следующий пациент не оказался безвинно инфицированным.
В заключении хотелось бы отметить еще раз – данная статья не про то, как победить синегнойку голыми руками антибиотиками. Этого еще пока никому не удавалось, так как проблема не в одном больном с диким возбудителем. От антибиотиков в этом деле зависит процента два в лучшем случае (приблизительно столько диких форм к вам может прийти за год). Проблема носит глубокий системный характер, и без усилий по освобождению всего стационара от P.aeruginosa, использование только и исключительно антибиотиков на каждый случай, особенно внутрибольничного инфицирования, будет сизифовым трудом с соответствующим печальным результатом.
Читайте также:
- «Гамматоник»: инструкция и показания к применению, результат и правила приема
- Макака приняла младенца за своего детеныша и отказалась отдавать его матери
- Муравьед - фото, виды, описание
- Калифорнийская серая - мясо-яичный кросс кур. Описание, характеристики, содержание и уход, кормление
- Как разделать гуся: способы забоя и инструкция по разделке тушки

