Спирохетоз (боррелиоз) птиц: признаки, диагноз, иммунитет, профилактика, меры борьбы.
Обновлено: 18.09.2024
Клещевой боррелиоз (болезнь Лайма) - инфекционное трансмиссивное природно - очаговое заболевание, вызываемое спирохетами и передающееся клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Возбудителями клещевого боррелиоза являются спирохеты рода боррелий. Носителями инфекции могут быть многие виды домашних и диких животных, птицы.
Болезнь характеризуется весенне-летней сезонностью, которая определяется циклом развития клещей, погодными условиями. Обычно ранние формы заболевания возникают в тёплый период года - с апреля по октябрь. Клещи обитают на траве и кустарниках опушек леса, в зарослях бурьяна, на садово-огордных участках, в парках.
Заражение клещевым боррелиозом происходит при укусе инфицированным клещом. Боррелии со слюной клеща попадают в кожу и в течение нескольких дней размножаются, после чего они распространяются на другие участки кожи и внутренние органы через кровеносное и лимфатическое русло (сердце, головной мозг, суставы и др.). Боррелии в течение длительного времени (годами) могут сохраняться в организме человека, обусловливая хроническое и рецидивирующее течение заболевания. Хроническое течение болезни может развиться после длительного периода времени.
Больной клещевым боррелиозом для окружающих не заразен.
Инкубационный период клещевого боррелиоза составляет - от 2 до 30 дней, в среднем - 2 недели. Заболеть можно в любом возрасте. Человека заражают боррелиями взрослые иксодовые клещи. При этом заболеваемость болезнью Лайма гораздо выше, чем клещевым энцефалитом. Болезнь Лайма опасна тем, что она часто дает хронические формы. Взрослые и пожилые люди болеют более тяжело, что объясняется наличием сопутствующей хронической патологии.
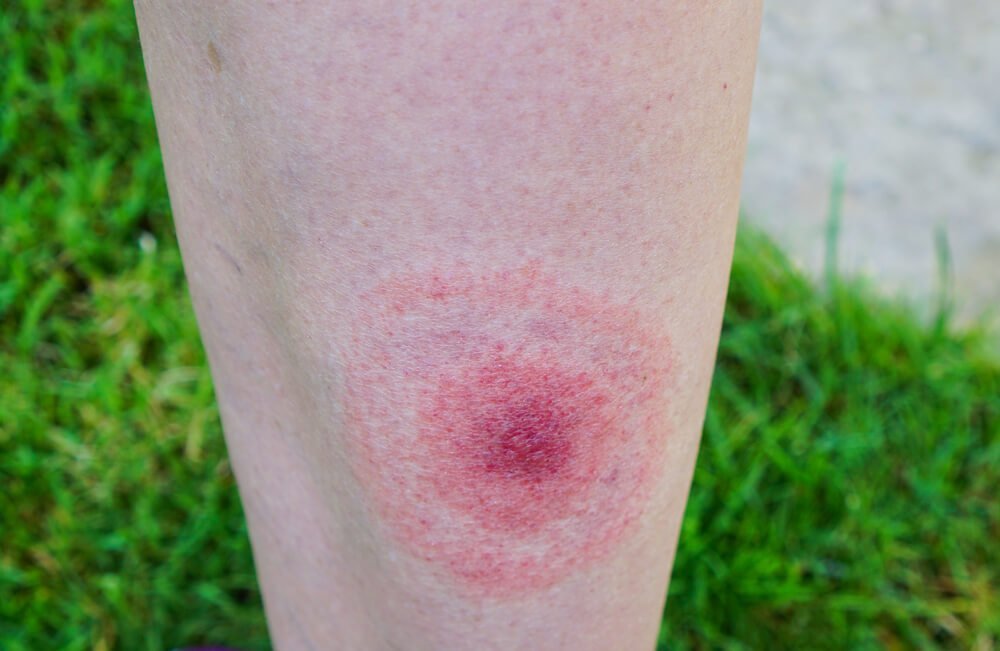
Характерным признаком начала заболевания в 70% случаев является появление на месте укуса клещом покраснения кожи. Красное пятно постепенно увеличивается по периферии, достигая 1-10 см в диаметре, иногда до 60 см и более. Форма пятна округлая или овальная, реже неправильная. Наружный край воспаленной кожи более интенсивно красный, несколько возвышается над уровнем кожи. Со временем центральная часть пятна бледнеет или приобретает синюшный оттенок, создается форма кольца. В месте укуса клеща, в центре пятна, определяется корочка, затем рубец. Пятно без лечения сохраняется 2-3 недели, затем исчезает.
В начале заболевания часто возникает «гриппоподобный синдром»: головная боль, слабость, лихорадка, миалгии, боли или скованность в области шеи, иногда конъюнктивит, боли в горле.
Через 1-1,5 месяца развиваются признаки поражения нервной системы, сердца, суставов.
Для подтверждения диагноза производится исследование крови.
Лечение должно проводиться в инфекционной больнице, где прежде всего проводится терапия, направленная на уничтожение боррелий. Без такого лечения болезнь прогрессирует, переходит в хроническое течение, а в ряде случаев приводит к инвалидности. Меры иммунопрофилактики не разработаны.
Клещевой боррелиоз, или болезнь Лайма, имеет много общих черт с клещевым энцефалитом. В России в болезнь Лайма выявлена на 89 крупных административных территориях.
Заболеваемость болезнью Лайма в Российской Федерации составляет 1,7-3,5 на 100 тыс. населения. На территории Тульской области распространены два типа клещей, которые являются переносчиками туляремии и клещевого боррелиоза (болезнь Лайма). Количество обращений по случаю укуса клещами в Тульской области за период с апреля - начало мая в 2014 г. - 427, за тот же период 2015 г. - 107 случаев, в том числе 38 детей.
При укусе клещом как можно быстрее следует обратиться в травматологический пункт по месту пребывания для удаления клеща. При отсутствии этой возможности, необходимо осторожно вытянуть клеща нитяной петлей или пинцетом, раскачивая его из стороны в сторону. После чего нужно обработать края ранки раствором йода или зеленки, а снятого клеща следует поместить в банку с мокрой ваткой или травой и доставить в лабораторию природно-очаговых и особо-опасных инфекций по адресу: г. Тула, ул. Оборонная, д. 114 (т. 37-39-56) для определения его инфицированности.
Ведущее значение в профилактике болезни Лайма имеет борьба против клещей, где используются, как косвенные меры (защитные), так и прямое истребление их в природе.
Во избежание нападения клещей и заражения от них опасными инфекционными заболеваниями необходимо:
- Правильно одеваться, собираясь в лес. Рубашка должна иметь длинные рукава с плотно прилегающими к телу манжетами, которую заправляют в брюки, а их, в свою очередь, в носки и сапоги. Голову и шею закрывают капюшоном, плотно пришитым к рубашке или косынкой. Целесообразно надевать светлую одежду, так как на ней легче заметить клещей.
- Обработать одежду и открытые участки тела репеллентами - средствами, отпугивающими насекомых.
- .Для выбора места стоянки, ночевки в лесу выбирать сухие, прогреваемые солнцем, лишенные травяной растительности поляны.
- Периодически осматривать себя, своих попутчиков, находившихся с вами домашних собак и кошек, особенно после возвращения с прогулок.
- Не давите клещей на одежде или на коже.
Клещевой боррелиоз (болезнь Лайма) - опасность, которую можно преодолеть!
Стрептококкоз птиц (Streptococcosis avium) , сонная болезнь кур, стрептококковая болезнь, апоплексическая септицемия кур, идиопатический стрептококковый перитонит кур - инфекционная болезнь птиц, проявляющаяся в септической или локальной форме и характеризующаяся параличами, артритами, конъюнктивитами, депрессией.
Экономический ущерб незначительный, так как стрептококкоз встречается редко; летальность при данной болезни составляет 15-90%.
Этиология. Возбудители стрептококкоза птиц -Streptococcus galinarum, Str. Pyogenes, Str. zymogenes.
По внешнему виду в мазках из пораженных органов птиц микроорганизмы - короткие и длинные грамположительно окрашивающиеся нити, состоящие из кокков, обнаруживают капсулу вокруг всей кокковой цепочки. В мазках из культур, выращенных на жидких питательных средах, видны длинные цепочки, а в мазках с твердых питательных сред- диплококки и короткие цепочки по 6-8 кокков. Хорошо растет на многих питательных средах, образует токсин, растворяющий эритроциты и лейкоциты. На агаре вырастают мелкие округлые серовато-белые колонии. Рост в бульоне в виде хлопьев. Молоко не свертывается, индол не образуется, желатина и свернутая кровяная сыворотка не разжижаются; ферментирует с образованием кислоты глюкозу, фруктозу, лактозу, левулезу, мальтозу, декстрин, крахмал, салицин. На картофеле рост отсутствует. Возбудитель достаточно устойчив во внешней среде и на различных объектах сохраняется до 3-4 месяцев, в помете при нормальной влажности до 7-8 месяцев. Стрептококки погибают при температуре 80°С через 5 минут, при действии 2%-ных эмульсий карболовой кислоты, лизола, креолина -через 2-3 минуты.
При подкожном, внутримышечном и внутрибрюшинном заражении возбудитель патогенен для голубей, уток, индеек, кроликов, мышей и ягнят.
Патогенез. В месте внедрения стрептококки быстро размножаются, проникают в кровь, что подтверждается развитием бактеремии с последующей генерализацией процесса и скоплением их в паренхиматозных органах. Стрептококки продуцируют токсические продукты, в результате чего происходит повреждение кровеносных сосудов, гемолиз крови, развитие некробиотических процессов в организме больной птицы.
Клинические признаки. Инкубационный период от нескольких часов до 6 дней. Течение стрептококкоза птиц может быть молниеносным, острым и хроническим.
При молниеносном течении клинические признаки не проявляются, больная птица погибает через 12-24часа.
При остром течении заболевание протекает в виде выраженной депрессии, понижения аппетита, цианозом кожных образований головы, гиперемией слизистой оболочки глотки, отсутствие яйцекладки, поносом, взъерошивания перьев, конъюнктивитом, склеивания экссудатом век глаз, сонливого состояния в течение нескольких часов, истощением. Острое течение болезни у птиц продолжается от 5 до 7 дней.
При хроническом течении у кур отмечают локальные поражения: пододерматиты мякишей конечностей, воспаление суставов, воспаление и опухание бородок, парезы, катар верхних дыхательных путей, нарушение функции кишечника, уменьшение аппетита, истощение, полная потеря яйценоскости. У кур и индеек часто отмечают случаи эндокардита. У голубей теряется способность летать, возникает одышка, ринит. У уток - массовые конъюнктивиты, артриты, депрессия.
Патологоанатомические изменения. При стрептококкозе птиц отмечают цианоз видимых слизистых оболочек и кожи, отек и кровоизлияния в подкожной клетчатке, мышцах. Находим серозно-фибринозный плевроперитонит, перигепатит, аэросаккулит. Частый признак -субэпикардиальные, иногда также миокардиальные кровоизлияния. Печень отечная, под капсулой мелкие точечные кровоизлияния, зернистая и жировая дистрофия печени, миллиардные очаги некроза в ней, селезенка увеличена в объеме. Застойная гиперемия и отек легких. Застойная гиперемия, зернистая дистрофия и серозный гломерулонефрит почек. Катарально-геморрагический энтерит. Серозно-фибринозный перитонит, перикардит. Застойная гиперемия тимуса и яичника с деформацией фолликулов и кровоизлияниями в них. В продуктивный период у женских особей оварит и сальпингит. В пораженных суставах находят серозно-фибринозные или фибринозно-казеозные отложения.
Диагноз. Диагноз на стрептококкоз птиц ставится на основании эпизоотологических, клинических и патологоанатомических признаков, выделении капсульного патогенного стрептококка из крови пораженных паренхиматозных органов.
Дифференциальный диагноз. При проведении дифференциальной диагностики необходимо исключить пастереллез, пуллороз, колибактериоз, инфекционный бронхит, спирохетоз и стафиллококкоз.
Лечение. При стрептококкозе птиц применяют антибиотики и сульфаниламидные препараты, которые предварительно проверяют в ветлаборатории на чувствительность. Из антибиотиков применяют стрептомицин, пенициллин, препараты тетрациклиновой группы. Лекарственные препараты задают птице с кормом, водой, аэрозольно. Эпрозол назначают из расчета 100мл на 200 л воды в течение 3 дней.
Иммунитет и специфическая профилактика. Специфических средств профилактики не разработано.
Профилактика и меры борьбы. Для профилактики стрептококкоза птиц владельцы животных должны соблюдать ветеринарно-санитарные требования по содержанию и кормлению птицы.
В случае возникновении болезни хозяйство Постановлением Губернатора области объявляют неблагополучным и в нем вводят ограничения. По условиям ограничений запрещают:
вывоз инкубационных яиц и птиц в другие хозяйства для воспроизводства, а также использование их для этих целей внутри своего хозяйства.
Проводят тщательное клиническое исследование птицы, всю больную птицу убивают, утилизируют или уничтожают, а остальное условно больное поголовье неблагополучного птичника с лечебно-профилактической целью обрабатывают антибактериальными препаратами с учетом чувствительности возбудителя. Применяют бициллин-3 (разведенный в физиологическом растворе из расчета 1мл на 100 000ЕД). в дозе 70 тыс. ЕД на 1 кг массы птицы в грудную мышцу однократно. При необходимости через 5-6 дней птице с кормом дают сульфадимизин по 0,1г 2 раза в сутки в течение 3 дней. Убой птиц, обработанных бициллином, разрешается не ранее 8 дней после применения бициллина.
Яйца полученные от птиц неблагополучного птичника, после дезинфекции парами формальдегида используют после проварки в сети общественного питания. Об этом ветспециалист обслуживающий данное хозяйство указывает в ветсвидетельстве формы №2 (ветсправка 4-вет).
При убое условно здоровой птицы, неблагополучного птичника, проводят полное потрошение тушек и при отсутствии патизменений, реализуют на общих основаниях. При наличии изменений во внутренних органах их бракуют, а тушки используют в пищу после проварки. Истощенные тушки, а также с наличием кровянистого экссудата в грудо - брюшной полости и кровоизлияниями в подкожной клетчатке - направляют на техническую утилизацию.
Трупы подлежат уничтожению или утилизации. Ограничения с неблагополучного птичника снимают через 30 дней, после последнего случая выделения больных птиц и проведения заключительной дезинфекции.
В неблагополучном хозяйстве больную птицу изолируют и лечат. Помещение и инвентарь дезинфицируют 2%-ными эмульсиями карболовой кислоты, лизола, креолина. Навоз обеззараживают биотермически.
Спирохетоз (боррелиоз) птиц (Spirochaetosis avium) -инфекционная трансмиссивная болезнь домашних и диких птиц вызываемая спирохетой и протекающая преимущественно остро с явлениями угнетения, лихорадки, кишечного расстройства, парезами и параличами органов движения.
Историческая справка. Болезнь впервые описал в 1891 году русский исследователь М.Н. Сахаров, наблюдавший ее у гусей на Кавказе. В дальнейшем спирохетоз птиц регистрировали во многих странах Европы, Азии, Африки, Америки , где он получил широкое распространение.
Этиология. Возбудитель болезни (Borrelia anserinum) имеет спиралевидную форму размером 3-20 х 0,2-0,5 мкм с 3-15 витками, подвижен, хорошо красится анилиновыми красками, особенно при использовании фенола в качестве протравы, слабоустойчив к физическим факторам и химическим средствам. Жизненный цикл спирохеты протекает в теле клещей - переносчиков и в кровяном русле птиц. Культивируется спирохета только в анаэробных условиях на специальных средах различного состава в присутствии животных белков, преимущественно сыворотки крови. Хорошо растет на развивающихся куриных эмбрионах. При пассировании на искусственных питательных средах спирохета утрачивает патогенность и иммуногенность. В лабораторной и производственной практике эти свойства поддерживают систематическими пассажами на курах или гусях.
В цитратной инвазированной крови при температуре 2-4°С жизнеспособность спирохет сохраняется до 15-20 дней. Замораживание и высушивание, а также лиофилизация вызывает их гибель. При глубоком замораживании и хранении инвазированной крови в жидком азоте спирохеты продолжительное время сохраняют свои биологические свойства.
Эпизоотологические данные. Спирохетоз птиц распространен на территории южных и средних широт в тех регионах, где имеется зона естественного обитания персидского клеща, который является основным переносчиком спирохетоза птиц. Клещ-хранитель и переносчик спирохет в природных очагах. Распространителями спирохет в природе, служат дикие птицы, переносящие личинок клеща. Таким образом в природе образуется определенный биоциноз, основными звеньями которого являются: клещи (биологический резервуар), дикие птицы (распространители), больные птицы неблагополучных птицеводческих хозяйств и птица содержащаяся в ЛПХ граждан (источник инфекции). Кроме персидского клеща, к переносчикам возбудителя болезни относят куриного клеща и домашнего клопа. Сохранение спирохет в организме клещей в течение нескольких лет обуславливает стационарность инфекции.
Патогенез. Попав в кровь птицы быстро начинают размножаться вызывая продуктами своей жизнедеятельности интоксикацию организма.
Клинические признаки. Через 5-6 дней после нападения клещей у птицы отмечаем снижение аппетита, который потом совсем пропадает, усиливается жажда, температура тела повышается до 43°С и наступает угнетенное состояние. Птица сидит с опущенными крыльями, безучастна к окружающему, гребень бледнеет, сваливается в сторону, оперение взъерошивается, у больной птицы появляется диарея с зеленоватыми жидкими и нередко пенистыми фекалиями, движения у птицы становятся затрудненными, шаткими, наступают парезы конечностей и крыльев. К концу болезни температура тела снижается, больная птица впадает в коматозное состояние и через 3-5 дней погибает.
У гусей из клинических признаков преобладают нервные расстройства: парезы и параличи конечностей, крыльев, реже шеи.
При хроническом течении болезни, которая бывает крайне редко, отмечаем бледность гребня, истощение, парезы конечностей, крыльев, реже шеи. Хроническое течение болезни продолжается 2-3 недели, после чего больная птица погибает или медленно выздоравливает.
При проведение гематологического исследования в период болезни находим уменьшение количества эритроцитов и гемоглобина в 2-2,5 раза, небольшой лейкоцитоз. Резервная щелочность, количество кальция и фосфора в крови снижается на 50-60%. Количество белка в крови увеличивается за счет повышенного содержания гамма-глобулинов.
Патологоанатомические изменения. Окраска гребня и сережек у павшей птицы коричневая или светло-желтая. Вокруг клоаки подсохшие экскременты. Выраженные патизменения обнаруживаем в селезенке, печени, тонких кишках. Селезенка увеличена в 2-4 раза, темно-фиолетового, реже буро-красного цвета, часто с множественными некротическими очажками, величиной до просяного зерна, пульпа размягчена и легко рвется.
Печень увеличена в размере, глинисто-кирпичного цвета (жировое перерождение), иногда в паренхиме рассеяны некротические очажки. Слизистая оболочка тонких кишок гиперемирована, часто с точечными кровоизлияниями и участками некроза, содержимое жидкое, темно-зеленое с большим количеством слизи. В других органах могут быть дегенеративные и застойные явления.
Диагноз ставят на основании характерных клинических признаков болезни, патологоанатомических изменений и эпизоотологических данных. Для подтверждения диагноза исследуют мазки крови от больных птиц. Следует иметь в виду, что спирохет в крови обнаруживают лишь в первые дни заболевания. Мазки окрашивают по методу Романовского-Гимза, фуксином Циля или тушью. Живых спирохет исследуют в темном поле микроскопа.
Дифференциальный диагноз. От других сходных болезней (тифа, пастереллеза, ньюкаслской болезни, клещевого токсикоза) спирохетоз птиц дифференцируют проведением бактериологических исследований или постановкой биопробы.
Иммунитет и средства специфической профилактики. Птицы переболевшие спирохетозом, приобретают длительный иммунитет (более 3 лет). После проведенной вакцинации у птицы формируется иммунитет продолжительностью не менее года. Замечено, что больные птицы, подвергшиеся лечению, также длительно невосприимчивы к спирохетозу.
Птиц иммунизируют сухой фенольной вакциной. Ее применяют с профилактической и вынужденной целью. У вакцинированных птиц иммунитет наступает через 3-4 дня после прививки и сохраняется в течение года. С профилактической целью птиц необходимо вакцинировать заблаговременно — до активизации деятельности клещей-переносчиков. При появлении спирохетоза неблагополучную по заболеванию птицу лечат, а спустя 5-7 дней вакцинируют; всю остальную птицу срочно вакцинируют.
Для лечения применяют новарсенол, осарсол, хлортетрациклин и другие химиотерапевтические препараты. Новарсенол вводят внутримышечно в 1-2%-ном разведении, в дозе 0,05 г/кг живой массы. Большинство птиц выздоравливает после однократной инъекции препарата. Если состояние отдельных больных в течение суток не улучшается, то на следующий день повторно вводят новарсенол. Осарсол применяют с кормом из расчета 0,2 г/кг живой массы птицы. Для лечения птицы эффективны также пенициллин, морфоциклин, дисульфан и другие антибиотики.
Профилактика и меры борьбы. Комплекс мер по борьбе с спирохетозом птиц включает: иммунизацию восприимчивых птиц, химиотерапию больных, уничтожение клещей-переносчиков и ветеринарно-санитарные мероприятия.
Перед дезакаризацией освобождают помещение от птицы, по возможности обнажают щели в стенах, потолке, оборудовании; из клеток вынимают сетчатые полы или пометные щиты, приподнимают с мест кормушки, поилки и все обрабатывают водными растворами инсектицидов: 6%-ной эмульсией севина с 80-85 % АДВ (активно-действующего вещества), 3%-ной эмульсией карбофоса (30% АДВ), 0,5-1%-ным раствором хлорофоса из расчета 200мл жидкости на 1 м², 0,5—1% -ной эмульсией трихлорметафоса-3, 0,25-0,5%-ным раствором ДДВФ из расчета 20мл/м². Наиболее целесообразно применять 6%-ную водную суспензию севина (смачивающий порошок), обладающую более длительным акарицидным действием и слабой токсичностью для птиц.
Севин можно использовать для дезакаризации птичников в присутствии птицы в концентрациях 0,25%-ной суспензии из расчета 200мл/м².
Растворы акарицидов наносят мелкораспыленной струей, особенно тщательно заливают щел, пазы, трещины. Дезинсекцию повторяют для уничтожения вновь выплодившихся паразитов: куриных клещей — через 3-4 недели, домашних клопов -через 10-16 дней. Более эффективна и удобна обработка помещений аэрозолями хлорофоса, трихлорметафоса, севина и другими инсектицидами, а также посредством гексахлорановых дымовых шашек НБК-Г17. Птицу размещают в обработанные помещения после тщательного их проветривания в течение 4-6 часов.
С целью предупреждения заноса инфекции в хозяйство вновь поступающую птицу карантинируют, не допускают гнездовья дикой птицы вблизи птицеводческих помещений, периодически, особенно летом, осматривают птицу на наличие клещей (ночью в момент паразитирования), обследуют места локализации клещей в птичниках и на окружающей территории. В неблагополучных очагах по спирохетозу в теплое время года неоднократно проводят дезакаризацию помещений и прилегающей территории. Больную птицу убивают на санитарной бойне. При истощении и патологических изменениях во внутренних органах вся туша подлежит технической утилизации, при отсутствии истощения утилизируют внутренние органы, а тушку выпускают без ограничений. Яйца в период болезни птиц для инкубации не используют, их реализуют для пищевых целей.
Трансмиссивная болезнь домашних и диких птиц, характеризуется лихорадкой, угнетением, анемией, нервными явлениями и высокой летальностью.
Цикл развития. Болеют куры, гуси, реже утки и индейки, а также дикие птицы. Возбудители локализуются в печени, селезенке, костном мозге, плазме крови.
Биологическими переносчиками паразитов являются персидский (Argas persicus) и куриный (Dermanyssus gallinae) клещи, а также клопы (Cimex lectularus). Механическими переносчиками могут быть пухоеды рода Menopon. Передача боррелий клещами осуществляется как трансовариально, так и трансфазно. Размножение возбудителей в организме птиц и клещей происходит путем поперечного деления. Переносчики инокулируют паразитов в кровь птиц во время кровососания.
Патогенез и иммунитет. Интенсивное размножение боррелий во внутренних органах и плазме крови сопровождается выделением значительного количества токсических веществ, которые способствуют повышению температуры тела, угнетению кровообразовании, лизису эритроцитов, нарушению обмена веществ, действуют на центральную нервную систему. В случае высокой интенсивности инвазии боррелии служат причиной тромбоза кровеносных сосудов, что приводит к инфарктам органов и гибели птицы.
Птица, которая выздоровела, приобретает устойчивый и продолжительный (до 3 лет) иммунитет.
Хроническое течение болезни наблюдается преимущественно у взрослых кур и уток.
Патологоанатомические изменения. Трупы истощены, слизистые оболочки, гребень, сережки анемичные. Перья вокруг клоаки загрязнены жидкими фекалиями. На поверхности внутренних органов (печени, селезенки) наблюдают кровоизлияния. Селезенка значительно увеличена. Печень зеленовато-коричневого цвета. Слизистые оболочки тонких и толстых кишок гиперемированы, с точечными кровоизлияниями. Мышца сердца имеет вид вареного мяса, с кровоизлияниями.
Диагностика. Диагноз устанавливают на основании эпизоотологических данных, клинических признаков, патологоанатомических изменений. С целью выявления возбудителей готовят мазки крови, костного мозга или печени и красят их методом Романовского, Бурри или Морозова. В случае необходимости ставят биопробу на цыплятах, которым подкожно или внутримышечно вводят кровь птицы, подозреваемой относительно заболевания боррелиозом.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник: под ред. В.Ф. Галата и А.И. Ятусевича. Руководство по ветеринарной паразитологии. Минск: ИВЦ Минфина, 2015. — 496 с.
Заболевание вызывается паразитом крови - Borrelia anserinum (Spiiochaeta gallinarum).

Жизненный цикл. Боррелии двуххозяйнные паразиты. С одной стороны, паразитируют в крови птиц (гусей, кур, уток, цесарок и многих диких), а с другой - в клещах переносчиках (Argas persicus, Dermanyssus gallinae). Аргасовые клещи воспринимают боррелий при питании их на больной или переболевшей птице. Причем передают такие клещи возбудителя восприимчивым птицам (заражают) в одной и той же фазе (нимфами и имаго) при повторном их питании. Боррелии размножаются в организме птиц и клещей путем поперечного деления. В клещах боррелии передаются от личинки к нимфе и от нимфы к имаго. Самки аргасовых клещей передают возбудителя через яйцо потомству клеща. Боррелии хорошо размножаются н в куриных эмбрионах.
Эпизоотологические данные. Боррелиоз распространен в Крыму, на Северном Кавказе, в Нижнем Поволжье, в Закавказье, Средней Азии, а также и в Казахстане. Наиболее восприимчивы к боррелиозу гуси.
Переносчики возбудителя - главным образом персидский и куриный клещи. При наличии в птичниках постельных клопов они также могут распространять возбудителя среди птиц. Аргасовые и гамазоидные клещи нападают на птицу при температуре не ниже 15-20°. Поэтому и заболевание наблюдается в летние жаркие дни. В Туркмении, где зимой могут быть теплые дни, регистрируют заболевание и зимой.

Патогенез. Боррелии при попадании через клещей в организм птицы начинают вначале развиваться в костном мозге и паренхиматозных органах, а затем и в крови. Массовое размножение паразитов приводит к накоплению токсических продуктов, которые и воздействуют на нервную, сосудистую и другие системы организма, в результате чего нарушаются обменные процессы, угнетается работа кроветворных органов.
Иммунитет. Наиболее восприимчивы к боррелиозу гуси (по сравнению с курами и утками). Переболевшая птица приобретает стойкий иммунитет до трех лет.
Клинические признаки. Инкубационный период при заражении через клещей-переносчиков 2-7 дней. При остром течении заболевания отмечают
- высокую температуру, общее угнетение, сонливость.
- Слизистые оболочки, гребешки и сережки бледные.
- Появляется понос. Птицы быстро худеют.
- Развиваются параличи ног и крыльев (рис. 75). У гусей шаткость походки и хромота и наиболее часто парезы крыльев.
Хроническое течение болезни свойственно взрослым курам и уткам. Больные апатичные, больше сидят, перья у них взъерошены. Аппетит вялый. Слизистые оболочки анемичны. Понос. Птица худеет и через 2-3 недели, если не применить лечение, гибнет в большом количестве.
Патологоанатомические изменения. Трупы павшей птицы сильно истощены. Слизистые анемичны. Печень увеличена, глинистого цвета, дряблая. Селезенка увеличена в 2-3 раза. Во всех органах массовые кровоизлияния.
Диагноз ставят на основании эпизоотологических, клинических и микроскопических данных. Для микроскопического исследования берут мазки крови от больных из гребешков, сережек или из-под крыльцовой вены. Боррелиоз дифференцируют от чумы и псевдочумы.
Лечение. Больным внутримышечно вводят новарсенол в дозе 0,02-0,05 г/кг в 1%-ном разведении. Можно применять внутримышечно однократно пенициллин в дозе 20- 25 тыс. ЕД или бициллин-5 в дозе 50 тыс. ЕД на килограмм массы птицы.
Особенно эффективны морфоциклин и олеморфоциклин в дозе 25-30 тыс. ЕД на килограмм массы птицы внутримышечно однократно.
Профилактика. В птицехозяйствах больных лечат, а здоровых вакцинируют. Если вакцины нет, то с профилактической целью вводят новарсенол, морфоциклин или олеморфоциклин с интервалом в 8 - 12 дней.
В хозяйствах, где это заболевание ежегодно встречается, наряду с вакцинацией проводят дезокаризацию птичников акарицидными препаратами.
Малярия относится к числу самых распространенных инфекций по всему миру. Особо восприимчивы к заболеванию дети до 5 лет и беременные женщины [1]. Заражение происходит через укус комара, который выполняет роль переносчика возбудителя - малярийных плазмодий. Наиболее опасной считается тропическая малярия, вызываемая паразитом Plasmodium falciparum.
Для заболевания характерны периодическое повышение температуры, увеличение печени и селезенки, снижение уровня гемоглобина. Первые симптомы обычно выражены слабо, поэтому инфекция чаще всего диагностируется на поздней стадии, когда уже развилось тяжелое поражение. В связи с этим борьба с малярией основана на своевременном выявлении и эффективном лечении инфекции. Для профилактики применяют инсектициды для уничтожения переносчиков и вакцины против возбудителей.
Диагностика малярии
Главная задача при сборе анамнеза и первичном осмотре пациента - распознать признаки инфекции, установить риск заражения и его источник.
-
, в частности гематокрит (процент содержания эритроцитов в крови) и лейкоцитарная формула (позволяет установить наличие острой или хронической инфекции);
- световая микроскопия крови: толстый мазок для выявления плазмодий в эритроцитах и тонкий мазок для определения вида паразита;
- иммунологический анализ (экспресс-тест): работает по принципу выявления в крови особых белков - малярийных антигенов;
- серологический анализ выявляет антинуклеарные антитела к паразиту, что позволяет установить не только текущую, но и перенесенную инфекцию;
- метод полимеразной цепной реакции (ПЦР) применяется, если предыдущие анализы на малярию не подтвердили диагноз. Точность выявления инфекции с помощью ПЦР составляет 95%.
Как происходит заражение
Ученым, изучающим малярию, не сразу удалось выяснить, что это за болезнь, и как происходит инфицирование.
- трехдневная малярия (Plasmodium vivax);
- малярия овале (Plasmodium ovale);
- четырехдневная малярия (Plasmodium malaria);
- тропическая малярия (Plasmodium falciparum).
При тропической малярии, которую вызывает Plasmodium falciparum, зараженные эритроциты прилипают к внутренней оболочке кровеносных сосудов (эндотелию), что вызывает их закупорку и ишемию - нарушение работы или тяжелое повреждение тканей и органов из-за местного снижения кровообращения. Больше всего страдают головной мозг, легкие, почки и желудочно-кишечный тракт.
Лечение малярии
При подозрении на малярийную инфекцию терапию можно начать без подтверждения диагноза, если пациент проживает на территории с высоким риском заражения или вернулся из поездки в такую страну, а также в случае невозможности провести лабораторные исследования.
После подтверждения диагноза лечение направлено на прерывание жизненного цикла паразита в организме, предотвращение тяжелых осложнений у пациента и смертельного исхода. Конкретный терапевтический подход зависит от выявленного возбудителя и стадии инфекции, а также индивидуальных особенностей пациента (хронические или сопутствующие заболевания, состояние иммунитета, у женщин наличие беременности, отсутствие ответа на антималярийные препараты).
Для достижения максимального эффекта применяют комбинированную терапию. Основные лекарства от малярии включают производные артемизинина, хинин или его производное хлорхинин в сочетании с примахином. При четырехдневной малярии примахин не назначают из-за устойчивости ее возбудителя к этому препарату. Тяжелая тропическая малярия поддается лечению артесунатом, артеметером и хинином, а при их недоступности - хинидином для инъекций под контролем ЭКГ. Осложнения заболевания лечатся согласно общепринятым схемам.
Для предотвращения рецидивов и при чувствительности возбудителя пациенту после выписки назначают длительный прием примахина.
Болезнь Лайма: симптомы и лечение на третьей стадии
На третьей стадии, которая начинается через полтора-два года после заражения, болезнь Лайма проявляется следующими симптомами:
- эпилептическими припадками;
- нарушением сознания;
- деменцией;
- болезненными мышечными спазмами;
- нарушением памяти;
- появлением синюшно-красных пятен, инфильтратов, узелков на кожных покровах конечностях;
- атрофией кожи, которая напоминает смятую бумагу.
Болезнь Лайма: возбудитель
Заражение болезнью Лайма происходит при присасывании к коже человека черноногих клещей и впрыскивании их слюны, содержащей боррелии, в ранку. Пик активности этих насекомых отмечается с апреля по май и с августа по сентябрь, чаще - в пасмурную и прохладную погоду.
Инкубационный период после укуса клеща и перед появлением начальных симптомов, напоминающих признаки гриппа, длится от пяти до десяти суток.
Болезнь Лайма: диагностика
Основу диагностики болезни Лайма составляют клинические данные (наличие укуса клеща в анамнезе, кольцевидная эритема) и результаты лабораторных исследований.
Выявление боррелий у людей затруднено, они могут быть обнаружены в пораженных тканях и жидкостях организма: внешнем крае кольцевидной эритемы, участках кожи при атрофическом акродерматите или лимфоцитоме, крови и ликворе.
Кроме того, для уточнения диагноза целесообразно применение косвенных диагностических методов:
- анализ на болезнь Лайма методом ПЦР (полимеразная цепная реакция);
- серологическая диагностика.
Болезнь Лайма: симптомы и лечение на первой стадии
Для первой стадии развития болезни, которая длится 3-30 суток, характерно появление следующих симптомов:
- опухлости и покраснения в месте укуса;
- высыпаний на кожных покровах;
- повышения температуры тела;
- головной боли;
- болей в мышцах и суставах;
- быстрой утомляемости;
- ломоты в теле;
- озноба.
У 5-10% больных болезнь Лайма на первой стадии сопровождается:
- тошнотой и рвотой;
- сильной головной болью;
- повышенной чувствительностью кожи;
- светобоязнью;
- напряжением затылочных мышц.
Симптомы малярии
Признаки проявляются в основном через 10-14 дней после заражения. В условиях умеренного климата или при сильном иммунитете латентный период (без клинического проявления) занимает от одного до трех месяцев.
Малярия может начинаться с общего недомогания - лихорадки, озноба, головной боли. Эти симптомы могут длиться несколько месяцев. По мере прогрессирования заболевания появляются боли в суставах, кровь в моче, желтуха, признаки ишемии (судороги, кома, кровоизлияния в глаза) и нарушения работы внутренних органов (почечная и печеночная недостаточность, нефрит, нефроз, увеличение печени и селезенки).
У детей наблюдаются одышка, бледность или синюшность кожи, возбуждение на фоне сниженной физической активности, бессонница или частые пробуждения, судороги.
Заражение плода приводит к самопроизвольному аборту, мертворождению, рождению детей со сниженным весом или с врожденной инфекцией.
Болезнь Лайма: причины
Как было сказано выше, клещевой боррелиоз (болезнь Лайма) развивается после укуса иксодового клеща, в слюне которого содержатся боррелии. Боррелии являются очень мелкими микроорганизмами, длиной от 11 до 25 мкм, по своей форме напоминающими извитую спираль.
Естественный резервуар боррелий в природе - животные: лошади, козы, коровы, олени и грызуны. Иксодовые клещи представляют собой переносчиков, заражение которых происходит в процессе сосания крови инфицированного животного. Последующие поколения зараженных клещей также имеют в своем организме боррелии.
Клещевой боррелиоз больше всего распространен в северо-западных и центральных регионах России, Урала, Западной Сибири, Дальнего Востока, США и некоторых странах Европы.
Болезнь Лайма: симптомы и последствия хронической формы
При отсутствии лечения болезнь Лайма переходит в хроническую форму, для которой характерно рецидивирование процесса и постепенное волнообразное ухудшение состояния больного.
Хроническое течение заболевания может протекать с развитием ряда клинических синдромов:
- артритов;
- лимфоцитом;
- атрофического акродерматита;
- многоочагового поражения нервной системы (иногда с вовлечением в процесс любых структур нервной системы).
Профилактика малярии
На сегодняшний день существуют широкие возможности для путешествий, включая страны с повышенным риском заражения малярией. В поездки часто отправляются наиболее подверженные заболеванию категории людей: дети и беременные женщины. В связи с этим целесообразно обеспечить путешественникам консультацию у специалистов перед отъездом для повышения информированности населения.
- специальные защитные сетки от комаров на окнах, дверях и вокруг кровати;
- спреи на основе инсектицидов для обработки одежды, палаток, инвентаря;
- спреи на основе антимоскитных репеллентов непосредственно на открытых участках кожи;
- ношение специальной одежды с длинными рукавами и штанинами, особенно в часы активности комаров [2].
Перспективным направлением в борьбе против инфекции считается разработка прививки от малярии. Несмотря на то, что она не исключает риск заражения, ее применение значительно снижает заболеваемость. Вакцина RTS, S (Mosquirix) считается самой эффективной на сегодняшний день, сокращая вероятность заражения тропической малярией в среднем на 50% [3].
Болезнь Лайма (Лайм-боррелиоз, клещевой боррелиоз) является инфекционным заболеванием, которое передается через укусы иксодовых клещей. У пациентов с болезнью Лайма поражаются различные органы и системы: кожа, нервная система, сердце, суставы. Ранняя диагностика и адекватная антибактериальная терапия в большинстве случаев обеспечивает полное выздоровление. Однако выявление болезни на поздних стадиях и неграмотное лечение грозит тем, что заболевание перейдет в трудноизлечимую хроническую форму.
Болезнь Лайма: что это такое, фото иксодовых клещей
Сначала в месте укуса иксодового клеща (фото этого насекомого можно найти в интернете) появляется сильная припухлость, затем пятно красного цвета, возможно развитие паралича лицевого нерва.
При несвоевременном обращении к врачу у больного могут развиться серьезные хронические заболевания, которые могут закончиться инвалидностью.
Для лечения болезни Лайма используются препараты антибактериального действия, на начальной стадии заболевания терапевтический курс длится от двух недель до одного месяца.
Болезнь Лайма: последствия
Выявление заболевания на первой стадии и проведение адекватного лечения в большинстве случаев обеспечивает полное избавление от болезни. У 85-90% больных с клещевым боррелиозом, выявленным на второй стадии, также наступает полное выздоровление.
Поздняя диагностика, неполный курс лечения, дефекты иммунного ответа грозят переходом заболевания в третью стадию либо хроническую форму, что значительно затрудняет полное восстановление больного даже при условии проведения повторной полноценной антибактериальной, патогенетической и симптоматической терапии.
Несмотря на возможное улучшение состояния больного, остается ряд функциональных нарушений, которые могут привести к его инвалидизации. К ним относят:
- нарушение чувствительности;
- появление стойких парезов, при которых снижается мышечная сила в руках и ногах;
- деформацию лица - в результате поражения лицевого нерва;
- нарушение зрительной и слуховой функции;
- выраженное шатание при ходьбе;
- развитие эпилептических припадков;
- деформацию суставов с нарушением их функций;
- аритмию;
- сердечную недостаточность.
В редких случаях у больных с запущенной стадией болезни Лайма может значительно улучшиться состояние и наступить восстановление.
Клещевой боррелиоз является опасным инфекционным заболеванием, развитие которого на первых порах больной может не замечать. Поэтому всем любителям пикников и прогулок по лесу необходимо знать, что такое болезнь Лайма у человека, а также - какими симптомами проявляется заболевание на начальной стадии, поддающейся лечению гораздо легче, чем запущенные, и имеющей более благоприятный прогноз при условии раннего начала терапии.
Ввиду того, что для подтверждения диагноза требуется применение лабораторных методов, при первых симптомах болезни или после любого укуса клеща в профилактических целях необходимо обратиться за медицинской помощью.
Диагностику любых заболеваний, в том числе болезни Лайма, можно пройти в ведущем медицинском центре Москвы - Юсуповской больнице. Благодаря новейшему оборудованию клиники и применению современных методов исследований нашим специалистам удается получить максимально точные результаты диагностики. При выявлении клещевого боррелиоза на ранней стадии врачи высшей категории Юсуповской больницы подбирают для каждого больного эффективную схему антибактериальной терапии с использованием препаратов последнего поколения, что обеспечивает быстрое выздоровление пациента и предупреждает переход заболевания в хроническую форму с необратимыми функциональными нарушениями.
Клещевой боррелиоз (болезнь Лайма)- инфекционное трансмиссивное природноочаговое заболевание, вызываемое спирохетами и передающееся клещами.
Болезнь Лайма имеет наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Заболеваемость болезнью Лайма в России составляет 1,7-3,5 на 100 тыс. населения. Тот факт, что болезнь Лайма стала широко известна и получила самостоятельный статус лишь сравнительно недавно - с середины 70-х годов, во многом обусловлен экологическими изменениями, вызванными антропогенными воздействиями, приведшими к расширению распространения и росту численности клещей-переносчиков и к возникновению новых очагов. Сокращение пахотных земель, развитие озеленения, увеличение пригородного строительства привели к мозаичному распространению лесов, а значит, к созданию идеальных условий для существования клещей. Если ранее очагиприродно-очаговых инфекций с переносчиков возникали в основном в лесных массивах и в сельской местности, то теперь существует реальная угроза городскому населению.
Зараженные клещи стали проникать из пригородных лесов в городские парки и скверы. Значительная часть случаев заражения людей происходит в пригородной зоне, на садово-огородных участках и в городских рекреационных зонах, на придомовых территориях.
Причина заболевания клещевым боррелиозом
Возбудителями клещевого боррелиоза являются спирохеты рода боррелий. Возбудитель тесно связан с иксодовыми клещами и их естественными хозяевами. Общность переносчиков для возбудителей иксодовых клещевых боррелиозов и вирусов клещевого энцефалита обуславливает наличие у клещей, и, следовательно, у больных, случаев смешанной инфекции.
Географическое распространение клещевого боррелиоза (болезни Лайма)обширно, заболевание встречается на всех континентах (кроме Антарктиды). Считают весьма эндемичными (постоянное проявление данного заболевания в определенной местности) Ленинградскую, Тверскую, Ярославскую, Костромскую, Калининградскую, Пермскую, Тюменскую области, а также Уральский, Западносибирский и Дальневосточный регионы по иксодовым клещевым боррелиозам. На территории Адыгеи основными хранителями и переносчиками боррелий являются иксодовые клещи.
Зараженность клещей возбудителями болезни Лайма - в разных природных очагах может варьировать в широком диапазоне (от 5-10 до 70-90%).
Больной клещевым боррелиозом (болезнью Лайма) для окружающих не заразен.
Процесс развития болезни Лайма
Заражение клещевым боррелиозом происходит при укусе инфицированным клещем. Боррелии со слюной клеща попадают в кожу и в течение нескольких дней размножаются, после чего они распространяются на другие участки кожи и внутренние органы (сердце, головной мозг, суставы и др.). Боррелии в течение длительного времени (годами) могут сохраняться в организме человека, обусловливая хроническое и рецидивирующее течение заболевания. Хроническое течение болезни может развиться после длительного периода времени. Процесс развития болезни при боррелиозе сходен с процессом развития сифилиса.
Признаки болезни Лайма
Инкубационный период клещевого боррелиоза составляет - от 2 до 30 дней, в среднем - 2 недели. Характерным признаком начала заболевания является появление на месте укуса клещом покраснения кожи. Красное пятно постепенно увеличивается по периферии, достигая 1-10 см в диаметре, иногда до 30 см и более. Форма пятна округлая или овальная, реже неправильная. Наружный край воспаленной кожи более красный, несколько возвышается над уровнем кожи. Со временем центральная часть пятна бледнеет или приобретает синюшный оттенок, создается форма кольца. В месте укуса клеща, в центре пятна, определяется корочка, затем рубец. Пятно без лечения сохраняется 2-3 недели, затем исчезает. Через 1-1,5 месяцев развиваются признаки поражения нервной системы, сердца, суставов.
Распознавание болезни Лайма
Появление красного пятна на месте укуса клеща дает основание думать о болезни Лайма. Для подтверждения диагноза производится исследование крови.
Лечение клещевого боррелиоза должно проводиться в инфекционной больнице, где проводится терапия, направленная на уничтожение боррелий. Без такого лечения болезнь прогрессирует, переходит в хроническое течение, а в ряде случаев приводит к инвалидности вследствие поражения нервной системы и суставов.
Прогноз для жизни благоприятный.
Переболевшие находятся под медицинским наблюдением в течение 2 лет и обследуются через 3, 6, 12 месяцев и через 2 года.
Профилактика болезни Лайма
Ведущее значение в профилактике болезни Лайма имеет борьба против клещей, где используются, как косвенные меры (защитные), так и прямое истребление их в природе.
Защита в эндемичных очагах может быть достигнута с помощью специальных противоклещевых костюмов.Правильно одевшись, вы также сможете защитить себя от укусов клещей, не давая им «добраться до тела».
Клещи обычно поджидают жертву, сидя на траве или ветке кустарника, и очень редко поднимаются на высоту выше полуметра. Поэтому обычно они цепляются к ногам человека и потом «ползут» вверх в поисках удобного места для укуса и присасывания.
Находясь в местах обитания клещей, избегайте темных тонов в одежде, так как клещей труднее заметить на темном фоне. Заправляйте верхнюю одежду в брюки (спортивные штаны, джинсы), последние - в носки и сапоги. Если нет капюшона - наденьте головной убор.Длинные волосы желательно спрятать под головной убор.
Проводите профилактический осмотр своей одежды, осмотрите голову и тело, в особенности выше пояса, клещи чаще всего присасываются именно там.
Клещей всегда больше на тропах, так им проще найти жертву. Поэтому не стоит отдыхать, «заваливаясь» на траву в метре от тропы. На солнечных, сухих полянах клещей меньше, чем в тени.
После того, как придете домой, снимите одежду вне жилого помещения и тщательно ее осмотрите, обратив особое внимание на складки, швы, карманы.
Большинству видов клещей жилье человека не подходит для комфортного проживания и продолжения рода, однако достаточно длительное время (до нескольких недель) оказавшиеся в помещении клещи могут представлять опасность и при удобном случае напасть на человека. В случае, если клещи оказались в помещении, следует убрать с пола ковры, провести тщательную уборку с использованием пылесоса.
Если вы обнаружили клеща, который уже впился вам в кожу:
1. Ни в коем случае не дёргайте его самостоятельно, так как вы можете оторвать тело от головы (голова может существовать без тела).
2. Для удаления клеща, необходимо залить его камфорным или растительным маслом, через 10-15 минут аккуратно вытащить клеща пинцетом.
3. Место укуса смазать зелёнкой или йодом.
4. После того, как вы удалили клеща, как можно быстрее следует явиться в бактериологическую лабораторию для его исследования на наличие боррелий.
(c) Федеральное бюджетное учреждение здравоохранения «Центр гигиены и эпидемиологии в Чеченской Республике», 2006-2021 г.
Мнение эксперта

- сильные суставные боли;
- першение в горле, сопровождающееся сухим отрывистым кашлем;
- высокую температуру тела, доходящую до 38,5 ºС;
- лихорадочное состояние с ознобом;
- тошноту и рвоту;
- ощущение слабости и сонливости;
- отсутствие аппетита;
- скованность шейных мышц;
- отрицательную реакцию на яркий свет и звуки;
- учащенное сердцебиение и т. д.
Болезнь Лайма: лечение
При выборе метода лечения, прежде всего, учитывается стадия заболевания. Прогноз лечения наиболее благоприятен на первой стадии клещевого боррелиоза.
Консервативная терапия может быть:
- этиотропной - на возбудителя воздействуют с помощью антибактериальных препаратов;
- симптоматической и патогенетической - лечат пораженные органы и системы организма (нервную систему, сердце, суставы и др.).
На первой стадии заболевания этиотропная терапия предполагает применение пероральных антибактериальных препаратов (Тетрациклина, Доксициклина, Амоксициллина, Цефуроксима и пр.). Длительность терапевтического курса составляет не менее 10-14 дней. Уменьшение дозировки или сокращение длительности применения может привести к выживанию некоторого количества боррелий и их дальнейшему размножению.
На второй стадии клещевого боррелиоза специалисты отдают предпочтение парентеральному применению антибактериальных препаратов для обеспечения губительной концентрации препарата в ликворе, крови, синовиальной жидкости (Пенициллина, Цефтриаксона и др.). Антибактериальную терапию продолжают от 14 до 21 дней.
Для лечения болезни Лайма, обнаруженной на третьей стадии развития, применяются антибиотики пенициллинового ряда (Пенициллин, Экстенциллин и пр.). Длительность курса терапии составляет не менее 28 суток.
Симптоматическая и патогенетическая терапия клещевого боррелиоза предполагает применение препаратов жаропонижающего, дезинтоксикационного, противовоспалительного, антигистаминного, общеукрепляющего действия, а также препаратов для лечения сердца и витаминных комплексов. При выборе терапевтического средства учитывают клиническую форму и стадию заболевания.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.
Болезнь Лайма: симптомы и лечение на второй стадии
Вторая стадия заболевания, длительность которой составляет один-три месяца, проявляется следующими симптомами:
- пульсирующей головной болью;
- светобоязнью;
- повышенной температурой тела;
- снижением концентрации внимания;
- расстройством сна;
- резкими переменами настроения;
- параличом черепно-мозговых нервов;
- периферической радикулопатией;
- нарушением чувствительности конечностей;
- головокружениями;
- одышкой;
- тахикардией;
- болями в груди;
- появлением лимфоцитомы в месте укуса.
Болезнь Лайма: симптомы
Болезнь Лайма протекает в три стадии, каждая из которых имеет собственные симптомы.
Читайте также:
- Сахалинский хаски: описание, характер, содержание, уход, фото
- Транспортный стресс телят: диагноз, профилактика и лечение.
- Врожденное отсутствие соскового канала: клинические признаки, лечение
- А вы бы клонировали своего питомца? Одна семья решилась на это
- Факты о кенгуру: что происходит в сумке, рождение эмбрионами, отцы-качки

