Воспаление пищевода: этиология, патогенез, патологоанатомические изменения, клиническая картина, диагноз, лечение, профилактика
Обновлено: 18.09.2024
Повреждения пищевода разделяют на закрытые, которые наносятся со стороны слизистой оболочки, и открытые, которые наносятся снаружи при проникающих ранениях шеи и грудной клетки.
Этиология и патогенез. Закрытые повреждения пищевода возможны во время диагностических и лечебных мероприятий при эзофагоскопии, бужировании пищевода, кардиодилатации, а также при попадании инородных тел. Пролежни стенки пищевода могут возникать при длительном нахождении в нем жесткого зонда. Перфорация стенки пищевода возможна при различных его заболеваниях — опухолях, пептической язве, химических ожогах. Травма пищевода может произойти во время операций на органах средостения и легких.
Наблюдаются случаи спонтанного разрыва пищевода. Факторами, предрасполагающими к этому, являются алкогольное опьянение, переедание, рвота, резкое повышение внутрибрюшного напряжения при подъеме тяжестей, родах. Разрыв пищевода может возникать при попытке сдержать рвоту или при нарушении координации функции верхнего и нижнего пищеводных сфинктеров. Повышение давления в желудке и пищеводе в случае закрытия к этому моменту верхнего пищеводного сфинктера приводит к продольному разрыву его стенки.
Разрыв чаще имеет вид линейной раны, может распространяться на стенку желудка. Разрыв слизистой оболочки фундального отдела желудка называется синдромом Мэллори—Вейса. Он проявляется сильным кровотечением, которое в ряде случаев приходится останавливать хирургическим путем. Спонтанный разрыв пищевода иногда возникает выше места перехода пищевода в желудок (синдром Бурхаве). Разрыв пищевода сопровождается выделением его содержимого в средостение, что приводит к медиастиниту, эмпиеме плевры.
Открытые травмы пищевода наблюдаются при проникающих ранениях шеи, груди или живота. Часто сочетаются с множественными повреждениями соседних органов.
Клиническая картина и диагностика. Закрытые повреждения шейного отдела пищевода сопровождаются болями в области повреждения, выделением слюны и крови из раны, слюнотечением. Для повреждений грудного отдела пищевода характерны боли в области мечевидного отростка, иррадиируюшие в левое плечо. Больные жалуются на слюнотечение, боли при глотании. При полном разрыве стенки пищевода - кровавая рвота, медиастинальная и подкожная эмфизема.
Наружные травмы шейного отдела пищевода сопровождаются болью при глотании, подкожной эмфиземой на шее. Если хирургическая помощь не будет оказана в ранние сроки, то через 12—20 ч развиваются периэзофагит, гнилостная флегмона шеи, медиастинит.
При повреждении грудного отдела пищевода - симптомы, обусловленные проникающим ранением грудной клетки, повреждением легких. Больные отмечают резкую боль за грудиной, повышенное слюноотделение, ощущение инородного тела в пищеводе.
Ранения брюшного отдела пищевода являются составной частью повреждений внутренних органов брюшной полости. Проникающие ранения брюшной полости часто осложняются перитонитом, резко ухудшающим общее состояние больного.
Диагностика повреждений пищевода основывается на данных анамнеза и объективного исследования больного. При рентгенологическом исследовании грудной клетки трудно выявить повреждение пищевода. Известную помощь может оказать исследование пищевода с водорастворимым контрастным веществом в положении больного лежа на спине, на правом и левом боку, на животе. Вытекание контрастного вещества за пределы пищевода может служить доказательством нарушения целости его стенки. В сомнительных случаях используют эзофагоскопию.
Лечение. Консервативное лечение используют при закрытых повреждениях, особенно при неполном разрыве стенки пищевода. Пострадавшим не разрешается принимать пищу через рот, назначают парентеральное питание и антибиотики широкого спектра действия.
Ушивание дефекта в стенке пищевода лишь в течение первых суток с момента его повреждения. После экономного иссечения краев раны дефект ушивают двумя рядами швов в продольном направлении. Средостение и плевральную полость дренируют для аспирации экссудата, введения антибиотиков.
Паллиативные операции (эзофагостомия, гастростомия, еюностомия, медиастинотомия, дренирование клетчаточных пространств шеи и плевральной полости) - при ранениях пищевода, когда упущено время для радикальной операции, и при тяжелых сопутствующих заболеваниях.
При перфорации пищевода получил распространение метод активного (с аспирацией) герметичного дренирования средостения. При повреждениях шейного и верхнегрудного отделов пищевода используют чресшейную медиастинотомию. К месту перфорации подводят двухпросветную дренажную трубку, которую выводят через контрапертуру в стороне от операционной раны. Через дренаж аспирируют экссудат и вводят антибиотики.
При закрытых ранениях грудного отдела пищевода с повреждением медиастинальной плевры показано чресплевральное дренирование средостения и плевральной полости, а при повреждениях нижнегрудного и абдоминального отделов к месту повреждения чрезбрюшинно подводят дренаж; в желудок трансназально вводят тонкостенный силиконовый зонд для кормления больного.
Воспаление пищевода (Oesophagitis) у животных встречается сравнительно редко, чаще бывает у свиней, лошадей и крупного рогатого скота. По своему происхождению эзофагиты бывают первичными и вторичными. По течению острыми и хроническими. По проявлению — катаральными, флегмонозными, крупозными и дифтеритическими.
Этиология. Первичные эзофагиты у животных бывают при скармливании им кормов в горячем виде, даче раздражающих лекарственных препаратов в высоких концентрациях (кислоты, щелочи, рвотный камень, нашатырный спирт и др.), грубых колючих кормов, в результате повреждения слизистой оболочки инородными телами (кости, проволока и пр.), вводимым зондом, личинками овода, а также при наружных травмах.
Вторичные эзофагиты у животных развиваются в результате перехода воспалительного процесса с глотки или желудка, а также может быть как сопутствующее явление при ящуре, оспе, злокачественной катаральной горячке и чуме крупного рогатого скота. При стенозах и расширениях пищевода, опухолях и повреждениях паразитами эзофагит принимает хроническое течение.
Патогенез. Вследствие нарушения глотания и проходимости пищевого кома у животного наступает пищевое и водное голодание, которое приводит организм животного к расстройству обмена веществ, сердечно-сосудистой, пищеварительной и других систем.
Патологоанатомические изменения. При вскрытии павших животных в пищеводе при поверхностном воспалении на слизистой оболочке местами отсутствует эпителиальный покров, слизистая оболочка имеет темно-красный цвет, иногда с кровоизлияниями. Если имеет место более глубокое воспаление пищевода, то отмечаем отечность стенки пищевода, утолщение подслизистой ткани, слизистая оболочка студенисто или гнойно инфильтрирована с образованием абсцессов и язв. У отдельных животных при вскрытии в пищеводе обнаруживают инородные тела и личинки оводов.
Клиническая картина. Для эзофагита у животных характерна болезненность, затрудненное глотание и слюнотечение. При легком поражении пищевода больное животное вытягивает шею, и осторожно проглатывают пищевой ком. Если у животного имеет место сильное воспаление (крупозное, флегмонозное) болевые раздражения во время прохождения пищевого кома по пищеводу проявляются резче, иногда у животного отмечаем спазм пищевода и застревание пищевого кома или антиперистальтические сокращения, которые вызывают регургитацию. В подобных случаях больное животное двигает головой, стонет, бьет передними ногами о землю и отказывается от корма и воды. При клиническом осмотре больного животного при пальпации в области расположения пищевода животное реагирует болезненностью, появляются антиперистальтические движения в виде восходящей волны. У больных животных отмечаем рвотные движения, слюнотечение и истечение из носа. При флегмонозном и гнойном эзофагите выбрасываемая из пищевода пища содержит слизь, кровянистый экссудат, а при крупозном - трубчатые пленки. Если у больного животного страдающего сопутствующим эзофагитом имеются сопутствующие заболевания, то отмечаем симптомы основного заболевания. Исследованием крови устанавливают нейтрофильный лейкоцитоз.
Течение. Катаральная форма эзофагита протекает относительно легко и уже через 1-2 недели заканчивается выздоровлением больного животного. В том случае если у животного крупозный, флегмонозный эзофагит заболевание будет более продолжительным и может осложниться сужением пищевода. В тяжелых случаях может наступить смерть от истощения или осложнений (плеврит, перикардит).
Диагноз на эзофагит ставится на основании собранных данных анамнеза, нарушение глотания и клинических признаков болезни.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветеринарный врач в первую очередь должен исключить заболевание животного бешенством, а потом стеноз и расширение пищевода. При этом следует иметь в виду, что при стенозах, расширениях, закупорке и других не воспалительных поражениях пищевода процедура зондирования у больного животного не вызывает болевых ощущений и беспокойства, в то время как при эзофагитах болезненность ярко выражена.
Лечение. Больное животное необходимо изолировать в отдельный станок. Из рациона кормления исключить грубые и раздражающие корма. В зависимости от формы эзофагита и болевых ощущений животного травоядным дают мягкое, лучше запаренное сено, силосную пасту, болтушку, ячменную кашу; свиньям - супы, жидкую кашу. Больных животных постоянно обеспечивают холодной питьевой водой, дают холодное молоко. В том случае если больное животное из-за сильного воспаления отказывается от корма, его кормят искусственно и ежедневно вводят им внутривенно или подкожно 0,9%-ный раствор натрия хлорида. С целью ослабления болей и уменьшения беспокойства перед кормлением животным вводят внутривенно небольшие дозы раствора хлоргидрата, атропин, платифилин. Хороший эффект дает частое введение внутрь в малых дозах растворов: перманганата калия (0,1%), ихтиола (1-2%), 1% раствор танина и др. Если у больного животного имеет место крупозное воспаление то вводят 1-2%-ный раствор натрия гидрокарбоната, а при язвенном - рыбий жир в смеси с антимикробными препаратами. При флегмонозном и других эзофагитах, когда они сопровождаются лихорадкой, рекомендуется применять антибиотики и сульфаниламидные препараты. После клинического выздоровления владельцы животных несколько дней выдерживают их на щадящей, но достаточно калорийной диете.
Профилактика. Владельцы животных должны ограничить дачу колючих кормов, сыпучие корма (отруби, комбикорм, жмых и др.) и засоренные металлическими предметами просеивать или пропускать через электромагнитную установку. Нельзя допускать дачу внутрь раздражающих лекарственных веществ. Ветеринарные специалисты при оказании лечебной помощи должны соблюдать технику зондирования.
Хроническая гипотония и атония преджелудков (Hypotonia et atonia ruminis, reticuli et omasi chronicа) характеризуется у животных более продолжительным и стойким нарушением моторной деятельности преджелудков первичного, а чаще вторичного происхождения.
Этиология. Хроническая гипотония и атония преджелудков у животных иногда развивается из острых атоний и гипотоний. Самостоятельно заболевание у животных вызывается однообразным по типу и низким по питательности рационом кормления, например, когда владельцы животных длительное время кормят их сухой соломой, соломенной резкой, сеном позднего укоса или выщелоченным под дождем, веточным кормом, мякиной, половой, а также когда скармливают своим животным недоброкачественный силос. Отсутствие прогулок длительное время также приводит к появлению у животных гипотоний и атоний преджелудков.
Вторичные (сопутствующие) гипотонии и атонии преджелудков с хроническим течением у животных появляются при нарушении у них обмена веществ на почве белковой, минеральной и витаминной недостаточности; нарушениях углеводного и жирового обмена; воспалительных заболеваниях желудочно-кишечного тракта; при слипчивом воспалении органов брюшной полости (травматический ретикулоперитонит), болезнях печени (абсцесс, цирроз, эхинококкоз, фасциолез) и почек, туберкулезе, ящуре, злокачественной катаральной горячке, паратуберкулезе, мониезиозе, фасциолезе, маститах, эндометритах, лейкозах, а также инфекционных заболеваниях, которые протекают с длительной лихорадкой.
Патогенез. В результате длительного нарушения моторной деятельности преджелудков происходит изменение в составе микроорганизмов заселяющих преджелудки, усиливаются гнилостные процессы в содержимом рубца, рН изменяется в сторону кислой реакции, происходит накопление токсинов. Токсины из преджелудков с жидкой частью содержимого попадают в сычуг, кишечник и, всасываясь там, вызывают интоксикацию организма. Происходит изменение видового состава инфузорий вплоть до полного их исчезновения. Хроническая гипотония на почве нарушения у животных белкового, углеводного, минерального обмена и витаминной недостаточности, сопровождается у животных ацидозом, вызывает угнетение корковых, подкорковых центров и периферической нервной системы. В преджелудках у животных нарушается образование витаминов группы В. В результате наступающее расстройство моторно-секреторной и других функций желудка и кишечника вызывает нарушение пищеварения, понижает барьерную и пигментную функцию печени и усиливает интоксикацию организма (Н.Н. Комарицин).
Патологоанатомические изменения. При вскрытии павшего животного выявляем, что рубец и книжки растянуты. Содержимое рубца плотно или полужидкое, с резким неприятным запахом. В книжке содержимое часто высохшее. Листки книжки местами красноватые, с очагами некроза. При вторичных гипотониях находим спайки органов брюшной полости (результат травматического ретикулита); при интоксикации, нарушениях обмена веществ - дегенеративные изменения в печени, в почках, сердце, у отдельных павших животных находим кровоизлияния под серозные листки и в паренхиматозные органы.
Клиническая картина. При хронической гипотонии и атонии преджелудков владельцы животных отмечают у своих питомцов появление изменчивого, пониженного или извращенного аппетита, иногда животное совсем отказывается от корма. Появляется общее угнетение, вялость, больное животное много лежит, при пастьбе отстает от стада, начинает худеть, у коров и коз сокращается молочная продуктивность. При клиническом осмотре волосяной покров взъерошен, стоят сгорбившись. Если отсутствуют осложнения температура тела в пределах нормы; пульс и дыхание учащаются. Жвачка и отрыжка у больного животного становится нерегулярной, редкой, жвачные периоды укороченные, иногда совсем прекращаются. Газы выделяемые при отрыжке имеют неприятный запах. Иногда у животного может появиться рвота с выделением вонючих кормовых масс. Степень наполнения рубца бывает разной. Сразу после кормления животного, левый подвздох, в результате усиленного газообразования в рубце, становится вздутым, а в голодные периоды западает. При пальпации консистенция содержимого чаще всего уплотнена или из-за газов эластична, реже флюктуирующая. Пальпация области рубца, книжки иногда вызывает у животного болевые ощущения и беспокойство. Сокращения рубца ослабевают, становятся редкими — 1-2 сокращения в 5 минут (в норме у крупного рогатого скота -2-5, у овец -3-6, у коз-2-4 сокращения в 2 минуты) или полностью исчезают. При проведении руминограммы отмечаем низкие зубцы и удлинение пауз покоя рубца. При аускультации шумы в книжке, сычуге и кишечнике у больного животного ослабевают. Дефекация становится редкой, кал уплотненным. Имеющийся запор иногда сменяется поносом. У больного животного на короткое время может восстанавливаться аппетит, происходит улучшение общего состояния, появляется регулярная жвачка, восстанавливается моторика преджелудков и кишечника. Однако эти периоды у животного проходят, интоксикация организма усиливается, и нормальное состояние здоровья снова ухудшается. При исследовании крови находим гипогликемию и небольшое повышение кетоновых тел. Кетоновые тела находим в моче и молоке.
Течение. Хроническая гипотония и атония преджелудков у животного длится 2-3недели, иногда до 1-2 месяцев. Более затяжное течение бывает, когда гипотония и атония преджелудков имеет вторичное происхождение.
Диагноз. Диагноз на хроническую гипотонию и атонию преджелудков первичного происхождения ветеринарный специалист ставит на основании собранных анамнестических данных и клинических симптомов болезни. Если гипотония имеет вторичное происхождение, то к симптомам гипотонии присоединяются симптомы основной болезни — остеомаляции, кетоза, ацетонемии, акобальтоза, гастроэнтерита и других заболеваний. Если животное беременно, то гипотония у него развивается медленно, усиливаясь к концу беременности.
Дифференциальный диагноз. Ветеринарному врачу необходимо исключить как травматический ретикулит, закупорку книжки, эндометрит, мастит, остеомаляцию, гастроэнтерит, кетоз, ацетонемию, акобальтоз инфекционные и паразитарные заболевания.
Лечение. При лечении первичных хронических гипотоний владельцы животных должны устранить причину, особенно если заболевание вызвано скармливанием низкокачественных кормов.
В течение первых двух дней больное животное выдерживают на голодной диете, поение не ограничивают. Позднее животному дают мягкое сено, свежую зеленую траву, хороший силос, немного болтушки из отрубей, сырые корнеплоды — морковь, сахарную свеклу, картофель, пивные или пекарские дрожжи, дрожжеванные корма. Для улучшения вкуса к питьевой воде добавляют столовую ложку уксусной или соляной кислоты на ведро воды. Благоприятное влияние лечебного рациона дополняют дачей внутрь разведенной уксусной кислоты 10-40мл и 500г сахара в 2 литрах воды. Введение больному животному содержимого рубца -2-3л, полученного от здоровой коровы, и хлористого кобальта — 20-30мг помогает активизировать утраченные функции рубцового пищеварения. При упорном отказе больного животного от корма применяют горечи: корень горечавки -20-30г, полынь -30-50г, настойку белой чемерицы - внутрь корове 10-15мл, овцам и козам 2-4мл, корове для более быстрого действия применяют интравенозное введение 100,0 мл 20% раствора глюкозы с 1мл настойки чемерицы, водку -100-150мл крупному рогатому скоту. Рубец у больного животного освобождают от газов через зонд, повторно промывают его водой, подогретой до 30-32°С. С целью повышения тонуса мускулатуры преджелудков, нижний отдел кишечника освобождают прохладной глубокой клизмой. Для восстановления рефлекторной и моторной функции преджелудков ветеринарные специалисты используют массаж рубца по 2-3 раза в день продолжительностью 10-15минут; диатермию рубца и книжки, сычуга и кишечника; фарадизацию рубца; подкожное введение растворов карбохолина, пилокарпина гидрохлорида; внутривенно больной корове вводят 10%-ный раствор натрия хлорида по 300-400мл. Коровам В.Я. Яковлев предлагает использовать для этих целей паранефральный новокаиновый блок.
При лечении в качестве слабительных средств больным животным назначают магния или натрия сульфат в 2-3%-ном растворе дробными дозами по 3-4л через каждые 3 часа в течение суток до появления у больного животного послабления, а при воспалении слизистой желудка, кишечника - 400-600г подсолнечного, хлопчатникового или другого масла с антибиотиками. При нарушении в деятельности сердечно-сосудистой системы и обмене веществ применяют внутривенное введение глюкозы (20-40%-ной по 150-300мл), подкожное введение 100-200ЕД инсулина и кофеина — бензоата натрия по 3-4г.
Больным животным рекомендован не утомляющий их моцион 2 раза в день по 20-30 минут.
При вторичных гипотониях, помимо выше указанного симптоматического лечения, необходимо проводить лечебно - диетические меры, направленные на устранение основного заболевания.
Профилактика. Владельцы животных грубые корма (гуменные отходы, соломенную резку) должны давать своим животным запаренными, в рационе с сочными кормами. Владельцы животных должны избегать дачи в больших количествах зерновых кормов, остатков технического производства (дробины, барды, жома и др.); запрещается использовать в корм испорченные и замороженные корма, просяную и овсяную лузгу в сухом виде. Переход с одного рациона на другой должен быть постепенным. Полноценное кормление животного в сочетании с систематическими ежедневными прогулками на расстояние 2-4км или в загоне профилактирует появление гипотоний и атоний преджелудков.
Сужение пищевода (Stenosis oesophagi) - уменьшение просвета пищевода с нарушением функции проведения пищевого комка. У животных встречается сравнительно редко. Сужение пищевода по происхождению может быть функциональным, компрессионным и обтурирующим.
Этиология. Причиной функционального сужения пищевода у животных являются повторяющиеся спазмы мускулатуры пищевода в его кардиальной части. Компрессионное сужение пищевода вызывается сдавливанием его извне соседними органами ; у крупного рогатого скота, комнатных собачек подобного рода давление на пищевод бывает при увеличенных средостенных лимфатических узлах при туберкулезе, иногда опухолью, а также увеличенной печенью. Обтурационное сужение пищевода бывает в результате разращения соединительной ткани на месте бывшей травмы, образования в стенке пищевода абсцессов, новообразованиях в стенке пищевода или наличия инородных тел, стриктуры или дивертикула пищевода.
Патологоанатомические изменения. В зависимости от причины, приведшей к сужению пищевода, при вскрытии павшего животного могут быть обнаружены отек слизистой оболочки пищевода, стриктура, паразиты, а также утолщение стенки пищевода в результате гипертрофии мускулярного слоя, абсцесса, новообразования. При компрессионном сужении пищевод обычно бывает неизмененным, лишь только выше области сдавливания можем найти кормовые массы.
Клиническая картина. Если имеет место функциональное сужение пищевода, то симптомы болезни у животного появляются внезапно, при обтурирующем и компрессионном — симптомы болезни у животного развиваются постепенно, по мере усиления сужения пищевода. У животного происходит нарушение проходимости пищевого кома по пищеводу, степень нарушения проходимости определяется величиной сужения пищевода. При развитии у животного компрессионного и обтурационного сужения в начале болезни владельцы животных отмечают у них нарушение проходимости пищевого кома при кормлении их грубыми кормами. В дальнейшем по мере увеличения сужения пищевода, владельцы такого больного животного отмечают у него задержку мягкого, влажного и даже жидкого корма.
Во время задержки корма в пищеводе животное вытягивает шею, беспокоится, у него появляются «пустые» глотательные движения.
Указанные выше нарушения в зависимости от степени сужения пищевода, вида корма, а также сократительной силы пищевода у животного продолжаются разное количество времени. Если у животного имеет место небольшой стеноз пищевода, то даже при кормлении грубыми кормами, «пустое» глотание и беспокойство сравнительно быстро исчезает, так как застрявший пищевой корм прогоняется через сужение или выбрасывается обратно в ротовую полость антиперистальтическими движениями пищевода, после чего животное снова принимаются за еду. При большом сужении пищевода «пустое» глотание и беспокойство у животного бывают более продолжительными и отчетливо выраженными. При клиническом осмотре и пальпации в области левого яремного желоба ветеринарный специалист выше места сужения пищевода находит растянутый кормовыми массами пищевод. Место и степень сужения пищевода ветеринарный специалист определяет зондированием по диаметру и длине введенного зонда в пищевод или рентгеноскопией с контрастным веществом.
Течение. Если у животного имеет место функциональное сужение пищевода, то оно бывает кратковременным, и при устранение причины исчезает; обтурирующие и компрессионные — постепенно прогрессируют, длятся длительное время; больное животное худеет, у него понижается продуктивность и работоспособность. Если у животного имеет место стойкая непроходимость пищевода, то могут возникнуть гипертрофия мускульного слоя выше места непроходимости, расширение, воспаление и перфорация пищевода. У больного животного в качестве осложнения может возникнуть аспирационная пневмония.
Диагноз на сужение пищевода ставят на основании данных анамнеза, клинической картины, результатов зондирования и рентгеноскопии, указывающей на нарушение проходимости пищевого кома.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветеринарный врач исключает такие заболевания как спазмы, расширение и воспаление пищевода, стоматит, фарингит, и дивертикул пищевода.
Профилактика. Владельцы животных должны соблюдать установленные для животных правила кормления, содержания и эксплуатации.
Что такое грыжа пищеводного отверстия диафрагмы (ГПОД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Над статьей доктора Хитарьян А. Г. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Факторы и группы риска
- погрешности питания;
- употребление недостаточного количества воды при проглатывании таблеток;
- прием некоторых лекарственных препаратов;
- прием алкоголя;
- курение;
- семейная (генетическая) предрасположенность к аллергии;
- недостаточность иммунитета;
- вредная профессиональная среда.
Классификация
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез», «Омепразол», «Гастрозол», «Ранитидин», «Пантопразол»);
- прокинетики — улучшают состояние слизистой желудка и пищевода, оптимизируют их моторику, избавляют от болевых ощущений и тошноты («Мотилак», «Мотилиум», «Метоклопрамид», «Ганатон», «Итомед», «Тримебутин»).
- витамины группы В — ускоряют регенерацию тканей желудка.
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
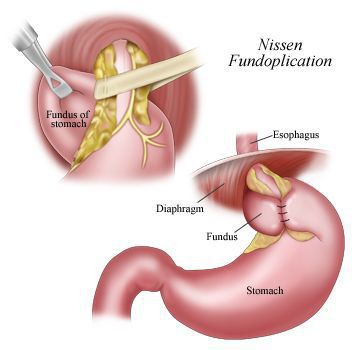
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений. [12] [14] [15] [19] [20]
Осложнения грыжи пищеводного отверстия диафрагмы
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
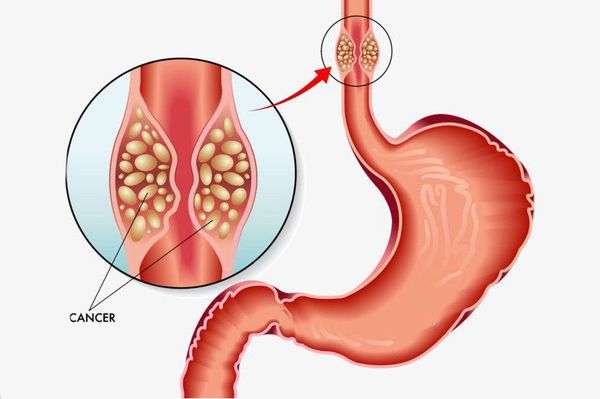
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Клиническая картина
Эпидемиология
Признак распространенности: Редко
В целом эзофагит встречается значительно чаще у взрослых, чем у детей. В Европе симптомы эзофагита обнаруживаются у 2-5% населения. Подавляющее большинство случаев возникновения эзофагита связано с ГЭРБ Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, что приводит к поражению нижнего отдела пищевода. Часто сопровождается развитием воспаления слизистой дистального отдела пищевода - рефлюкс-эзофагитом, и/или формированием пептической язвы и пептической стриктуры пищевода, пищеводно-желудочных кровотечений и других осложненийПодробно (у грудных детей - с регургитацией Регургитация - перемещение содержимого полого органа в направлении, противоположном физиологическому в результате сокращения его мышц.
) и кодируются как "Гастроэзофагеальный рефлюкс с эзофагитом" (K21.0). Частота случаев инфекционного эзофагита, наблюдаемого у иммунокомпрометированных лиц высока, у лиц без поражения иммунитета является казуистикой или следствием другой патологии (травмы, туберкулез и т.д.).
Аллергический (эозинофильный) эзофагит регистрируется в с распространенностью 45-55 случаев на 100 000 населения в развитых странах.
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
- хронических или острых желудочно-кишечных кровотечений;
- развития стеноза (сужения) дистального отдела пищевода;
- выраженная недостаточность кардии желудка, которая сопровождается регулярным срыгиванием пищи.

Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства. [7] [13] [18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
- болевые ощущения в подложечной области;
- болевые ощущения за грудиной;
- изжога;
- жжение языка;
- рвота и тошнота;
- отрыжка;
- чувство горечи во рту;
- частые приступы икоты;
- срыгивание пищи во время наклонов туловища.
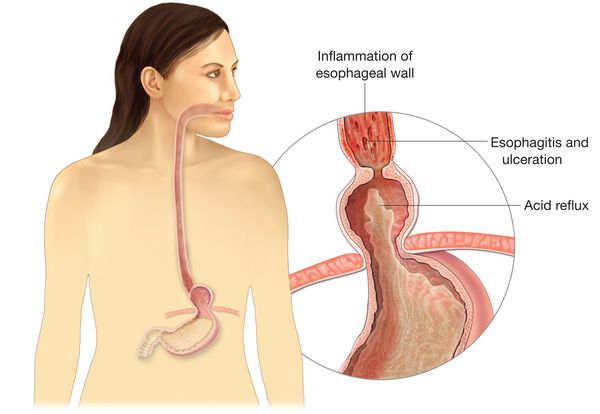
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД». [5] [6] [16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
Эзофаги́т — заболевание пищевода, сопровождающееся воспалением его слизистой оболочки. Классификация:
· по происхождению: первичные, вторичные эзофагиты;
· по течению: острые, (подострые), хронические;
· по характеру изменений слизистой оболочки: катаральные, эрозивные, отечные, язвенные, гемморрагические, некротические, псевдомембранозные, эксфолиативные, флегмонозные;
· по локализации: диффузные (распространенные), локализованные, рефлюкс-эзофагиты;
· по степени ремиссии: легкие, среднетяжелые, тяжелые;
· осложнения: кровотечение, перфорация.
- в зависимости от действующего фактора: алиментарные, профессиональные, застойные, аллергические.
Этиопатогенез. 1.Желудочно-пищеводный рефлюкс (кислотно-пептический фактор). Если причиной эзофагита является рефлюкс, то называется он рефлюкс-эзофагитом. 2.инфекции (грибки рода кандида или вирус простого герпеса). 3. Ожоги химическими средствами, щёлочью или кислотой, растворителями. 4. Физическое повреждение пищевода в результате лучевой терапии или введение зонда.
Клиника. Острый эзофагит - боли выраженны при прохождении пищи. В подавляющем большинстве случаев он протекает в сочетании с болезнями желудка и поражает обычно нижнюю часть пищевода. Может повышаться температура тела, отмечается общее недомогание, появляются неприятные ощущения по ходу пищевода во время продвижения пищи, может беспокоить жжение, иногда резкая боль в пищеводе. Больные могут жаловаться на боль в области шеи, отрыжку, слюнотечение, нарушается глотание.
Хронический эзофагит - хроническое воспаление стенки пищевода. Болезнь может развиться при недостаточно вылеченном остром эзофагите либо как первично-хронический процесс. Может развиться при длительном приеме чрезмерно грубой или острой пищи, крепких алкогольных напитков. Сопровождается болями за грудиной и в подложечной области, нередко он сочетается с гастритом или дуоденитом, что дает разнообразную клиническую картину. Больные жалуются на чувство саднения за грудиной непосредственно после проглатывания пищи; могут появляться и боли, не зависящие от приёма пищи, особенно во время бега, при прыжках или форсированном дыхании. Иногда боли возникают при лежании на спине, они могут быть в виде приступов и отдавать в шею, спину или в область сердца. В большинстве случаев наблюдается отрыжка воздухом или с примесью желудочного содержимого после еды и физической нагрузки, жалобы на изжогу, особенно вечером и ночью; возможны также тошнота, рвота, икота, слюнотечение, затрудненное дыхание. Икота обычно начинается после отрыжки и продолжается длительное время.
Диагностика. Диагноз пептического эзофагита устанавливают на основе анамнеза, наличия характерных симптомов заболевания. Рентгенологическое исследование (в положении лежа на спине с приподнятым ножным концом) позволяет обнаружить желудочно-пищеводный рефлюкс, симптомы эзофагита. Ценную информацию дает внутрипищеводная рН-метрия в течение 24 ч. Снижение рН в нижнем отделе пищевода до 4,0 и ниже указывает на наличие желудочно-пищеводного рефлюкса. Сцинтиграфия пищевода с "Тс и подсчетом сигналов изотопной метки над пищеводом после введения препарата в желудок с высокой достоверностью выявляет рефлюкс желудочного содержимого. Определение давления в пищеводе при проведении эзофагоманометрии позволяет выявить характерное для дисфункции нижнего пищеводного сфинктера и рефлюкса снижение давления более чем на две трети от нормального. При эзофагоскопии определяют характер изменений слизистой оболочки.
По данным эзофагоскопии различают несколько стадий воспалительных изменений слизистой оболочки пищевода: I стадия — одиночные эрозии; II стадия — сливающиеся, но не циркулярные эрозии; III стадия — циркулярные дефекты; IV стадия — осложнения рефлюкс-эзофагита (язвы, стриктуры, короткий пищевод, цилиндроклеточная метаплазия эпителия).
Лечение. Консервативное лечение показано больным с неосложненным течением заболевания. Оно включает в себя: Общие рекомендации (после принятия пищи избегать наклоны вперед и не ложиться в течение 1,5 часов, спать с приподнятым не менее чем на 15 см головным концом кровати, не носить тесную одежду и тугие пояса, ограничить потребление продуктов, агрессивно действующих на слизистую оболочку пищевода (жиры, алкоголь, кофе, шоколад, цитрусовые и др.), отказаться от курения).
При рефлюкс-эзофагите первостепенным является лечение основного заболевания, создающего условия для рефлюкса (грыжа пищеводного отверстия диафрагмы, пилородуоденальный стеноз). Консервативное лечение: в зависимости от стадии эзофагита назначают механически и химически щадящую диету, дробное питание (4—6 раз в день). Последний прием пищи должен быть разрешен за 3—4 ч до сна. Для снижения кислотности желудочного сока назначают блокаторы Н2-рецепторов (ранитидин, фамотидин), омепразол, антацидные, спазмолитические препараты. Целесообразно назначать обволакивающие средства (вентер-сукральфат), прокинетики (метоклопрамид, цизаприд, мотилиум), увеличивающие силу сокращения нижнего пищеводного сфинктера и время эвакуации содержимого желудка. Для уменьшения болевых ощущений следует рекомендовать местноанестезирующие препараты, седативные, антигистаминные средства, витамины.
Не рекомендуется назначать средства, понижающие тонус нижнего пищеводного сфинктера (антихолинергические и бета-адренергические препараты, блокаторы кальциевых каналов, кофеин). Следует исключить прием алкоголя и курение. При эзофагите I—II стадии консервативное лечение может быть успешным.
Хирургическое лечение показано при аксиальной грыже пищеводного отверстия диафрагмы, сопровождающейся эзофагитом III—IV стадии, а также при кровотечении и стенозе. Безуспешность консервативного лечения также может служить показанием к операции. В настоящее время рекомендуют применять антирефлюксные операции, при которых корригируют угол Гиса. Чаще производят фундопликацию по Ниссену, Билсэй или терес-пластику по Хиллу (НШ).
При операции Ниссена вокруг пищевода из фундального отдела желудка создают муфту в виде манжетки. Несколькими швами фиксируют окутывающую пищевод заднюю стенку желудка к передней и к пищеводу. В последнее время для корригирования угла Гиса и предотвращения рефлюкса применяют пластику с помощью круглой связки печени (терес-пластика по Хиллу). Круглую связку отсекают от брюшной стенки, проводят вокруг пищевода через угол Гиса и фиксируют к желудку.
Эзофагит - заболевание пищевода, сопровождающееся воспалением его слизистой оболочки вследствие различных причин.
Примечание 1
В данную подрубрику включены:
1. Абсцесс пищевода.
2. Эзофагит:
- неуточненный;
- лекарственный, по сути - химический без ожога;
Следует использовать дополнительные коды V01-Y98 "Внешние причины заболеваемости и смертности", если это необходимо для определения причины эзофагита.
Примечание 2. Приведенные в данной подрубрике описания отдельных форм и этиологий эзофагита выполнены для общего представления о данном заболевании.
Облачная МИС "МедЭлемент"
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц
Облачная МИС "МедЭлемент"
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Cимптомы, течение
Симптомы эзофагита: затруднения и/или болезненные ощущения при глотании, изжога, боли во рту, ощущение чего-то застрявшего в горле, тошнота, рвота.
При остром эзофагите возможно повышение температуры тела, наблюдается общее недомогание, возникают неприятные ощущения по ходу пищевода во время продвижения пищи, может беспокоить жжение, иногда резкая боль в пищеводе. Больные могут жаловаться на боль в области шеи, отрыжку, нарушенное глотание, слюнотечение.
Примечание
В зависимости от этиологии эзофагита, могут появляться дополнительные признаки, связанные с непосредственной причиной заболевания. Например, пузырьковая сыпь при герпесе, молочница слизистой рта, связь с приемом определенной пищи, сезонные обострения, ассоциированная патология (астма) и прочие.
Радиационный эзофагит может возникнуть спустя значительное время после лучевой нагрузки.
Эозинофильный эзофагит не имеет четкой клинической картины и может не распознаваться длительное время.
Любые пациенты с клиникой хронического рефлюкс-эзофагита, резистентные к проводимой антирефлюксной терапии, должны рассматриваться как пациенты с вероятными редкими причинами эзофагита (все причины кроме ГЭРБ Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, что приводит к поражению нижнего отдела пищевода. Часто сопровождается развитием воспаления слизистой дистального отдела пищевода - рефлюкс-эзофагитом, и/или формированием пептической язвы и пептической стриктуры пищевода, пищеводно-желудочных кровотечений и других осложнений
Подробно ).
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
- процессы возрастного старения тканей;
- повышение внутрибрюшного давления по причине ненадлежащего рациона питания, ожирения, запоров, беременности и т. д.
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
- расширение пищеводного отверстия образует своеобразные грыжевые ворота;
- повышение внутрибрюшного давления становится причиной «прохождения» внутренних органов — абдоминального отдела пищевода, прилегающей части желудка, кишечника или сальника — через «увеличившееся» пищеводное отверстие.
Этиология и патогенез
Основные причины
Желудочно-пищеводный рефлюкс является основной причиной возникновения эзофагита. Он приводит к повреждению слизистой пищевода вследствие воздействия кислотно-пептического фактора. Эзофагит, вызванный рефлюксом, называется рефлюкс-эзофагитом (см. "Гастроэзофагеальный рефлюкс с эзофагитом" - K21.0).
Эзофагит может быть вызван химическим ожогом щелочью или кислотой, растворителем (бензин, ацетон), сильным окислителем типа перманганата калия. Такой эзофагит обычно регистрируется у детей в результате случайной пробы, также наблюдается у взрослых после попытки суицида с применением щелочи, кислоты, растворителя или окислителя ("Химический ожог пищевода" - T28.6). Эзофагит часто встречается у алкоголиков, в качестве повреждающего фактора выступает спирт.
Возможно развитие эзофагита как профессионального заболевания (при контакте с парами различных повреждающих веществ). Физическое повреждение пищевода вследствие лучевой терапии, введения зонда ("Инородное тело в пищеводе" - T18.1) также может быть причиной эзофагита.
Острый вторичный неспецифический эзофагит может быть связан c: - лекарственной терапией (в 90% случаев антибиотики из группы тетрациклинов, НПВС, хинидина, фосамакса, эмперониума бромида. Важными факторами являются химическая природа лекарства, его растворимость, время контакта с слизистой оболочкой, размер, форма и покрытие таблетки, малое количество воды при глотании таблетки, существующие изменения пищевода (например, стриктуры, ахалазия); - ингаляционным наркозом (видимо связан с рефлюксом или раздражающим действием паров анестетиков);
- аллергической патологией (с 2007 года эозинофильный эзофагит выделен в отдельное заболевание, связанное с аллергической реакцией по типу атопии, сезонными обострениями, семейной предрасположенностью. Предположительно 6 основных продуктов связаны с большинством случаев обострения - пшеница, молоко, яйца, рыба / морепродукты, бобовые / арахис, соя); - гиповитаминозами А, В1, В12, В2, С.
Морфологические варианты острого эзофагита:
1. Язвенный процесс характерен для поражения пищевода вирусами группы герпеса, отмечается и при туберкулезе.
3. Мембранозный эзофагит возникает при ожогах пищевода и тяжелых инфекционных заболеваниях. Пленки отторгаются болезненно, оставляя рубцовые изменения.
4. Некротический эзофагит развивается в случае поражений пищевода при сепсисе, кандидамикозе, лучевой терапии, на фоне лечения болезней крови цитостатиками. Эндоскопически выявляются некроз и изъязвления слизистой оболочки пищевода; исходом воспалительного процесса являются рубцовые образования.
5. Септический эзофагит встречается при гнойном воспалении стрептококковой этиологии, ранениях пищевода инородными телами.
Определение болезни. Причины заболевания
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Краткое содержание статьи — в видео:
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки. [1] [15]
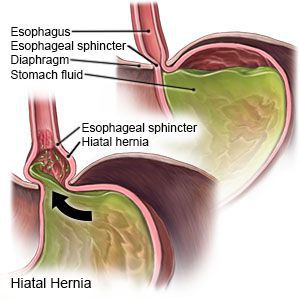
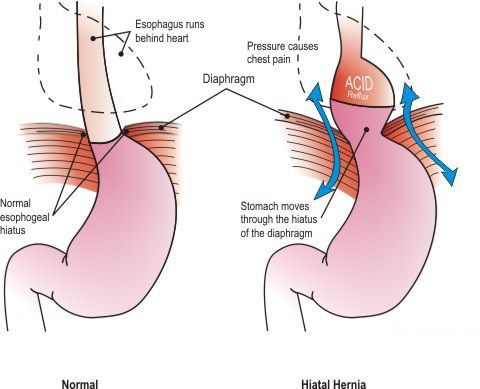
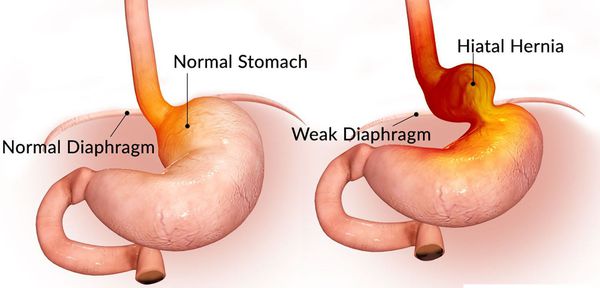
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
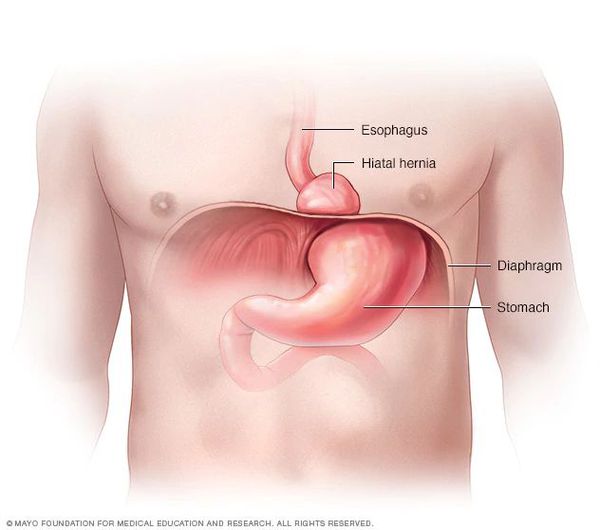
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
-
Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение. Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
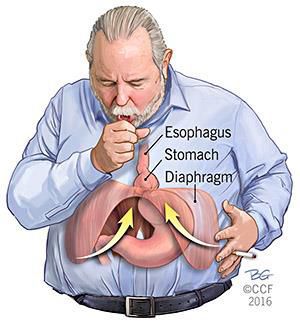
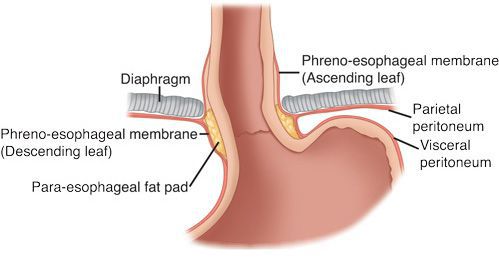
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
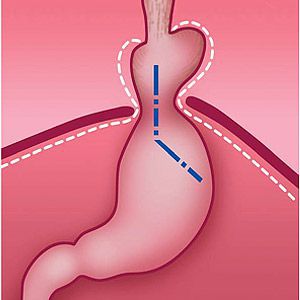
Клинические критерии диагностики
боль при глотании, дисфагия, одинофагия, кровавая рвота, рвота кофейной гущей, мелена, саливация, боль за грудиной, боль в эпигастрии, изжога, регургитацияКлассификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
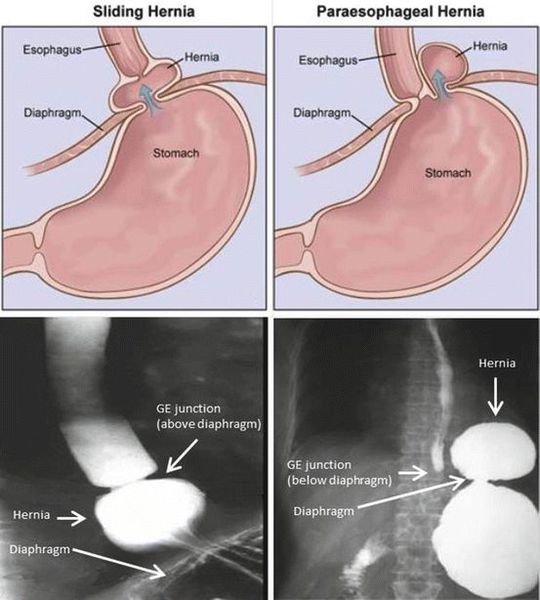
- Скользящая грыжа (аксиальная или осевая) — беспрепятственное смещение абдоминальной части пищевода, кардии и фундальной части желудка в грудную полость через расширенное пищеводное диафрагмальное отверстие и возвращение в брюшную полость (происходит в случае перемены положения тела);
- Невправимая грыжа — грыжа, «застрявшая» в грыжевых воротах и не способная продвинуться ни вперёд, ни назад.
- Параэзофагеальная грыжа — пищевод и кардия остаются на своих местах под диафрагмой, но часть желудка попадает в грудную полость и располагается близко к грудному отделу пищевода.
- Смешанный вариант ГПОД — сочетание скользящей и параэзофагеальной грыж.
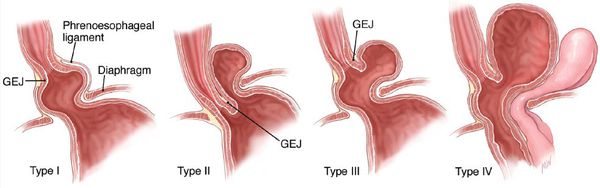
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой; [7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости. [12][158]
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС. [8] [16]
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
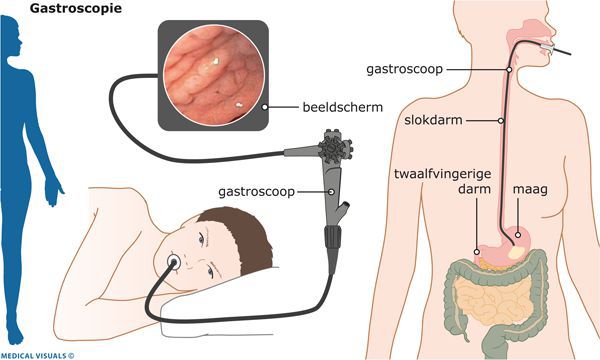
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
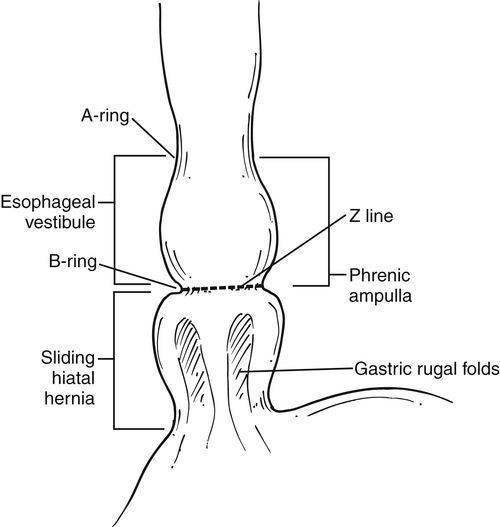
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Читайте также:
- Транспортный стресс телят: диагноз, профилактика и лечение.
- Веймаранер (веймарская легавая): описание породы, цена щенков, характер, стандарт породы
- Изборский страус: плюсы экофермы в Забайкальском крае
- Как правильно оседлать лошадь (дикую, домашнюю): инструкция, езда верхом, фото, видео
- Аллергия на хомяков у детей и взрослых: симптомы, лечение, профилактика

